表1 127株鲍曼不动杆菌对常用抗生素的耐药率
Table 1 Drug resistant rates of 127 strains of Bauman Acinetobacter to commonly used antibiotics

论 著·
潘文森,张丽丽,于 婧,韩昆鹏,袁雅冬*
(河北医科大学第二医院呼吸二科,河北 石家庄 050000)
[摘要]目的分析多重耐药鲍曼不动杆菌(multidrug-resistant acinetobacter Baumannii,MDRAB)感染重症肺炎患者的临床特点、预后的相关危险因素。方法选取诊断明确的MDRAB感染重症肺炎患者60例,分为存活组31例及死亡组29例进行比较,采用单因素分析和多因素Logistic 回归分析找出感染重症肺炎患者预后相关的危险因素。结果死亡组年龄较大,APACHE Ⅱ评分较高,血清降钙素原(procalcitonin,PCT)较高,72 h内累积液体正平衡患者及机械通气患者更多(P<0.05),而2组白细胞计数和C反应蛋白差异无统计学意义(P>0.05)。Logistic回归分析显示PCT升高、需要接受机械通气及72 h内液体正平衡为MDRAB感染重症肺炎患者预后不良的危险因素。结论死亡组患者具有高龄、APACHE Ⅱ 评分高、PCT升高、72 h内液体正平衡及需要接受机械通气等特点。PCT升高、需要接受机械通气及72 h内液体正平衡是MDRAB感染重症肺炎患者预后不良的危险因素。
[关键词]肺炎;鲍曼不动杆菌;危险因素;预后
doi:10.3969/j.issn.1007-3205.2016.08.001
重症肺炎是一种呼吸科常见的危重疾病,病死率可达45.3%~54.8 %[1-3]。鲍曼不动杆菌是目前我国院内感染最重要的致病菌之一,近年来多重耐药鲍曼不动杆菌(multidrug-resistant acinetobacter Baumannii,MDRAB)感染逐渐增多[4-8]。针对MDRAB感染重症肺炎的研究发现,多数需要机械通气,且病死率约为1/3,预后较差[4,9-11]。本研究收集60例诊断为MDRAB感染重症肺炎的患者,分析病例资料特点和与其预后有关联的危险因素,以期为MDRAB感染重症肺炎患者的治疗提供参考。现报告如下。
1.1 一般资料 选择2015年3—10月河北医科大学第二医院呼吸二科ICU中MDRAB感染重症肺炎患者60例,根据患者30 d最终转恨情况分为存活组和死亡组。存活组31例,男性21例,女性10例,年龄44~84岁,平均(69.97±9.92)岁;死亡组29例,男性18例,女性11例,年龄44~91岁,平均(77.38±7.56)岁。
本研究经河北医科大学第二医院伦理委员会批准。
1.2 入选标准和排除标准 病例入选符合2016年《中国成人社区获得性肺炎诊断和治疗指南》中重症肺炎标准[3],符合下列1项主要标准或≥3项次要标准者可诊断为重症肺炎。主要标准:①需要气管插管行机械通气治疗;②脓毒症休克经积极液体复苏后仍需要血管活性药物治疗。次要标准:①呼吸频率≥30次/min;②氧合指数(PaO2/FiO2)≤250;③多肺叶浸润;④意识障碍和(或)定向障碍;⑤血尿素氮≥7.14 mmol/L;⑥收缩压<90 mmHg需要积极的液体复苏。MDRAB感染定义符合2012年陈佰义等[4]《中国鲍曼不动杆菌感染诊治与防控专家共识》中的相关诊断标准。排除标准: 住院24 h内死亡或自动离院的患者。
1.3 菌株来源 收集ICU患者痰液标本,对于建立人工气道的患者经一次性吸痰管或气管镜吸痰留取痰标本,无人工气道的患者予以充分清洁口腔后咳深部痰液送检,痰液中的分离菌株菌种鉴定由微生物实验室采用细菌数值分类分析鉴定系统(Analytic Produtcs INC,API)鉴定试条及常规生化试验。
1.4 抗菌药物纸片 采用头孢呋辛、头孢曲松、头孢他啶、头孢哌酮、头孢唑啉、头孢吡肟、头孢噻肟、哌拉西林/他唑巴坦、头孢哌酮/舒巴坦、氨曲南、庆大霉素、左氧氟沙星、阿米卡星、环丙沙星、四环素、氯霉素、亚胺培南、美罗培南、复方新诺明、米诺环素等纸片,以上抗菌药物纸片均为英国OXIOD公司产品。
1.5 观察指标 收集的病例资料。①一般情况:性别,年龄,身高及体质量,意识状态,生命体征,吸烟饮酒史等;②基础疾病:包括慢性阻塞性肺疾病、支气管哮喘等肺部疾病,脑出血、脑梗死、高血压及冠心病等心脑血管疾病,糖尿病,恶性肿瘤等;③近期激素及免疫抑制剂应用史;④实验室资料:包括血清降钙素原(procalcitonin,PCT),血常规,肝功能,肾功能,电解质,心肌酶学,动脉血气分析及病原学检查(尿培养、痰培养及血培养)等;⑤ ICU住院时间;⑥通气方式,包括吸氧,无创正压通气,有创机械通气(气管插管或气管切开形式);⑦应用抗生素治疗方案;⑧急性生理学与慢性健康状况(Acute Physiology and Chronic Health Evaluation,APACHE )Ⅱ评分;⑨ 记录入院后72 h内患者的每日24 h液体总出入量;⑩并发症。
1.6 统计学方法 应用SPSS 19.0统计软件进行数据分析。计量资料比较分别采用独立样本t检验;计数资料比较采用χ2检验;危险因素分析采用Logistic 回归分析。P<0.05为差异有统计学意义。
2.1 细菌分离情况 60例患者中共检出鲍曼不动杆菌菌株127株,MDRAB菌株98株(77.2%),非MDRAB菌株29株(22.8%)。病原学药敏试验分析显示鲍曼不动杆菌对常用抗生素耐药率依次为头孢曲松、美罗培南、环丙沙星、亚胺培南、头孢吡肟、左氧氟沙星、复方新诺明、哌拉西林/他唑巴坦、头孢哌酮/舒巴坦和阿米卡星,见表1。
2.2 单因素分析 死亡组年龄大于存活组,APACHE Ⅱ评分和血清PCT水平高(P<0.05),2组白细胞计数和C反应蛋白差异无统计学意义(P>0.05)。2组肺部基础疾病、脑血管疾病、糖尿病、肾衰竭、心力衰竭差异无统计学意义(P>0.05),死亡组72 h内累积液体总出入量为正平衡、需要机械通气治疗的概率大于存活组(P<0.05)。见表2。
表1 127株鲍曼不动杆菌对常用抗生素的耐药率
Table 1 Drug resistant rates of 127 strains of Bauman Acinetobacter to commonly used antibiotics

表2 MDRAB重症肺炎患者预后的单因素分析
Table 2 Univariate analysis of prognosis of patients with severe pneumonia caused by MDRAB
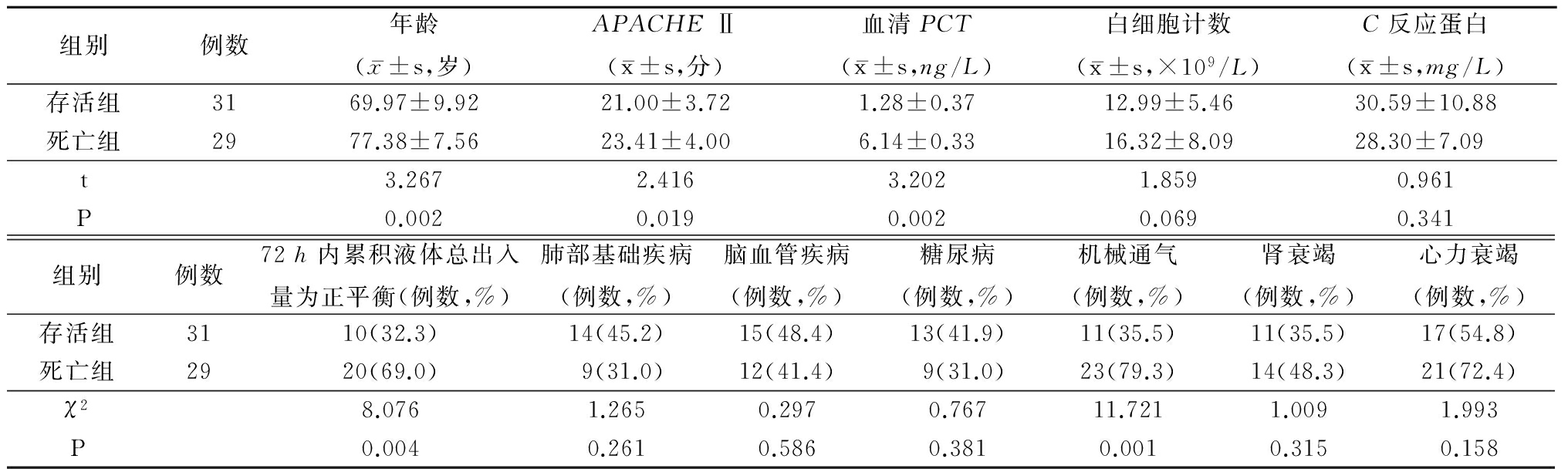
2.3 多因素分析 以患者预后(1=存活,0=死亡)为因变量,以PCT(1=<0.05,2=0.5~2.0,3=2.0~5.0,4=>5.0)、通气方式(1=机械通气,2=无机械通气)、72 h内液体正平衡(1=有,0=无)、年龄(1=<51岁,2=51~65岁,3=>65岁)、APACHEⅡ评分(1=<21分,2=21~25分,3=>25分)为自变量,进行多因素Logistic回归分析,结果显示PCT升高、需要接受机械通气及72 h内液体正平衡是预后的不良危险因素,见表3。
表3 MDRAB重症肺炎患者预后的多因素分析
Table 3 Multivariate analysis of prognosis of patients with severe pneumonia caused by MDRAB
重症肺炎是呼吸内科及各类ICU的危重症疾病,病情进展迅速,全身脏器并发症多,病死率较高,预后不良。本研究60例重症肺炎患者的病死率为48.1%(29/60),与国内、外其他类似研究结果相符[9-10]。临床医师应该明确重症肺炎患者的临床特点及影响其预后的相关危险因素,并对患者的病情和预后发展给予准确的评估和预测。本研究死亡组年龄大于存活组,年龄很可能是影响重症肺炎患者预后的危险因素。有研究发现,患者年龄>65岁增加肺炎病情的严重性[12]。老年人机体免疫力差,呼吸道对于外界致病菌的防御能力降低,且肺炎早期症状常不明显,导致病情进展加重。另外,老年人的各器官功能减弱,部分药物应用(如对肝肾功能损伤较大的药物)受到不同程度的制约,可能导致疗效较差。部分老年人因基础疾病吞咽和(或)咳嗽反射受损,或咳痰无力影响痰液引流,造成反复发生下呼吸道感染。长期静脉或口服应用抗生素治疗,易导致病原菌变迁产生耐药菌。以上多种因素的存在均可造成老年人重症肺炎预后差[13]。但本研究Logistic回归分析结果显示,年龄不是预后不良的危险因素。
本研究选取的ICU 60例重症肺炎患者APACHE Ⅱ评分数值均明显偏高,病情均较严重,且死亡组又高于存活组,差异有统计学意义(P=0.019)。APACHE Ⅱ评分系统包括急性生理评分、年龄及中枢神经系统评分三部分,目前临床医师常应用APACHE Ⅱ评分系统对医院的患者特别是危重患者病情的评估,评分结果数值越高,说明患者的病情程度就越严重,动态评估 APACHE Ⅱ评分可以实时反映患者病情发展情况。对于重症肺炎的研究发现,APACHE Ⅱ评分在判断预后方面优于APACHE Ⅲ评分和肺炎严重程度评分[14-15]。
体内炎性指标常用于评估感染的严重程度,常用指标包括白细胞计数、中性粒细胞百分比、 PCT、C反应蛋白、白细胞介素1及白细胞介素6等。其中PCT是人体内降钙素的前体物质,是临床常用的细菌感染的炎症指标之一,具有较高的敏感度、特异度[16-18]。本研究结果显示,死亡组入院第1天时血清PCT水平明显高于存活组,差异有统计学意义(P<0.05)。而2组白细胞计数差异无统计学意义。国内王志刚等[19]研究89例重症肺炎入选患者,记录住院后每例患者第1、4、7天晨起空腹的PCT指标,死亡组血清 PCT 水平呈升高趋势,存活组血清 PCT水平逐渐降低。表明PCT在判断患者病情程度及治疗效果评价中有重要意义。近期的研究发现,另外一种炎性指标可溶性白细胞分化抗原14对于细菌感染的评估或许优于PCT,需要进一步探讨[20]。
重症肺炎患者因细菌毒素对心肌损伤等因素,常合并心功能不全,患者营养状态差,疾病的过度消耗,血清白蛋白水平往往偏低,导致血浆胶体渗透压偏低,肾功能损伤的患者排泄水钠减少,进而出现组织间隙过多的液体积聚。上述因素常常导致肺循环淤血、肺水肿,影响氧合并不利于感染控制。通过液体量的管理,保持液体负平衡或许有利于肺氧合功能恢复,加强抗感染疗效[21-22]。本研究结果显示,死亡组入院后72 h内累积液体总出入量为正平衡的患者多于存活组,差异有统计学意义(P=0.004)。
机械通气是临床上常用的治疗呼吸衰竭的手段,本研究死亡组接受机械通气者多于存活组(P=0.001),说明接受机械通气患者较未行机械通气患者的病情程度严重并可能直接影响到患者的预后。机械通气时患者的气道与外界环境直接相通,同时人工气道破坏了患者上气道对致病菌的生理防御屏障,吸痰及气管镜检查使气道受污染的机会增加,呼吸机管路和湿化器可能的污染,致病菌很容易进入支气管肺组织产生肺部感染,导致呼吸机相关性肺炎的发生,并影响到鲍曼不动杆菌感染肺炎患者的预后[15]。机械通气是保护和维持患者脏器功能的重要手段,但患者病情好转符合拔管标准时应及时拔管撤机,尽可能地减少院内感染呼吸机相关性肺炎的发生,降低病死率。
鲍曼不动杆菌是临床常见病原菌,且耐药情况日趋严重。据报道,鲍曼不动杆菌感染的危险因素主要包括入住ICU,危重症患者,并发慢性阻塞性肺疾病、支气管哮喘等肺部及其他系统的基础疾病,机体免疫力差,静脉或口服广谱抗生素、免疫抑制剂或激素治疗,临床侵入性检查操作,有创机械通气等[4-11]。本研究针对鲍曼不动杆菌感染的重症肺炎患者, 60例患者共检出鲍曼不动杆菌127株,其中MDRAB菌株98株(77.2%),占绝大比例,非MDRAB菌株仅有 29株(22.8%);对常用药物耐药率从高至低分别为头孢曲松(82.7%)、美罗培南(81.9%)、环丙沙星(81.9%)、亚胺培南(73.2%)、头孢吡肟(69.2%)、左氧氟沙星(66.1%)、复方新诺明(60.6%)、哌拉西林/他唑巴坦(59.8%)、头孢哌酮/舒巴坦(52.0%)、头孢他啶(41.7%)及阿米卡星(38.6%)。显示本研究重症肺炎患者感染鲍曼不动杆菌对临床常用抗生素耐药率均较其他研究高。本研究全部为重症肺炎患者,常采用强力广谱抗生素治疗的策略,应用碳青霉烯类抗生素(美罗培南或亚胺培南)患者60例(100.0%),这或许为MDRAB对碳青霉烯类抗生素耐药率高的原因,笔者之前的研究也有相似发现[11]。
替加环素为甘氨酰环素类抗菌药物,对MDRAB有一定抗菌活性,早期研究发现其对碳青霉烯类抗生素耐药鲍曼不动杆菌的最小抑菌浓度值较低,但近期耐药菌株呈增加趋势,常需根据药物敏感结果选用。以往的研究中,替加环素常与其他抗生素联合应用,对鲍曼不动杆菌感染具有较好的疗效[23]。
本研究结果显示,较高的血清PCT水平、需要接受机械通气及72 h内液体累积总平衡为正平衡是MDRAB感染重症肺炎患者预后的危险因素。这对于重症肺炎的预后评估有一定意义。但本研究选取病例样本量相对较小,且属于回顾性研究,尚需实施大样本前瞻性临床试验研究。另外,抗生素之外的治疗措施应该为临床医师所重视[24]。
[参考文献]
[1] Timsit JF,Perner A,Bakker J,et al. Year in review in Intensive Care Medicine 2014:Ⅲ. Severe infections,septic shock,healthcare-associated infections,highly resistant bacteria,invasive fungal infections,severe viral infections,Ebola virus disease and paediatrics[J]. Intensive Care Med, 2015, 41(4):575-588.
[2] Nair GB,Niederman MS. Year in review 2013: Critical Care-respiratory infections[J]. Crit Care,2014,18(5):572.
[3] 中华医学会呼吸病学分会.中国成人社区获得性肺炎诊断和治疗指南(2016年版)[J].中华结核和呼吸杂志,2016,39(4):253-279.
[4] 陈佰义,何礼贤,胡必杰,等.中国鲍曼不动杆菌感染诊治与防控专家共识[J].中华医学杂志,2012,92(2):76-85.
[5] 李耘,吕媛,薛峰,等.卫生部全国细菌耐药监测网(Mohnarin)2011-2012年革兰阴性菌耐药监测报告[J].中国药理学杂志,2014,30(3):260-277.
[6] 胡付品,朱德妹,汪复,等.2013年中国CHINET细菌耐药性监测[J].中国感染与化疗杂志,2014,14(5):365-374.
[7] Liu H,Wu YQ,Chen LP,et al. Biofilm-related genes: analyses in multi-antibiotic resistant acinetobacter baumannii isolates from mainland China[J]. Med Sci Monit,2016,22:1801-1807.
[8] Lei J,Han S,Wu W,et al. Extensively drug-resistant Acinetobacter baumannii outbreak cross-transmitted in an intensive care unit and respiratory intensive care unit[J]. Am J Infect Control,2016[Epub ahead of print].
[9] Teng SO,Yen MY,Ou TY,et al. Comparison of pneumonia- and non-pneumonia-related Acinetobacter baumannii bacteremia:Impact on empiric therapy and antibiotic resistance[J]. J Microbiol Immunol Infect,2015,48(5):525-530.
[10] 王展,潘频华,李茉莉,等.116例ICU医院获得性鲍曼不动杆菌肺炎预后危险因素分析[J].国际呼吸杂志,2015,35(19):1460-1464.
[11] 潘文森,焦晓丹,张丽丽,等.呼吸重症监护病房多重耐药鲍曼不动杆菌下呼吸道感染病例分析[J].国际呼吸杂志,2015,35(18):1377-1380.
[12] 高坤,吴蓓蓓.老年吸入性肺炎临床特征荟萃分析[J].临床荟萃,2016,31(1):103-106.
[13] 张志强,马海英,冯宪军,等. 重症肺炎合并重度急性呼吸窘迫综合征患者临床特点与预后影响因素分析[J].中华医院感染学杂志,2016,26(6):1297-1299.
[14] 李晓如,李志军,王东强,等.APACHEⅡ、APACHEⅢ评分及PSI评分评估老年重症肺炎预后的对比研究[J].中国急救杂志,2015,35(11):1013-1016.
[15] Brotfain E,Borer A,Koyfman L,et al. Multidrug resistance acinetobacter bacteremia secondary to ventilator-associated pneumonia: risk factors and outcome[J]. J Intensive Care Med,2016[Epub ahead of print].
[16] Self WH,Grijalva CG,Williams DJ,et al. Procalcitonin as an Early Marker of the Need for Invasive Respiratory or Vasopressor Support in Adults with Community-Acquired Pneumonia[J]. Chest,2016[Epub ahead of print].
[17] Nickler M,Schaffner D,Christ-Crain M,et al. Prospective evaluation of biomarkers for prediction of quality of life in community-acquired pneumonia[J]. Clin Chem Lab Med,2016[Epub ahead of print].
[18] Naderi HR,Sheybani F,Sarvghad M,et al. Can procalcitonin add to the prognostic power of the severity scoring system in adults with pneumonia? [J]. Tanaffos,2015,14(2):95-106.
[19] 王志刚,王晓玲,吴景华.血培养阳性患者C反应蛋白和降钙素原水平检测[J].河北医科大学学报,2014,35(8):957-959.
[20] Masson S,Caironi P,Spanuth E,et al. Presepsin(soluble CD14 subtype) and procalcitonin levels for mortality prediction in sepsis: data from the Albumin Italian Outcome Sepsis trial[J]. Crit Care,2014,18(1):R6.
[21] Koonrangsesomboon W,Khwannimit B. Impact of positive fluid balance on mortality and length of stay in septic shock patients[J]. Indian J Crit Care Med, 2015,19(12):708-713.
[22] Silversides JA,Ferguson AJ,McAuley DF,et al. Fluid strategies and outcomes in patients with acute respiratory distress syndrome,systemic inflammatory response syndrome and sepsis:a protocol for a systematic review and meta-analysis[J]. Syst Rev,2015,4:162.
[23] Liu L,Cui Y,Zheng B,et al. Analysis of tigecycline resistance development in clinical Acinetobacter baumannii isolates through a combined genomic and transcriptomic approach[J]. Sci Rep,2016,31(6):26930.
[24] Müller-Redetzky H,Lienau J,Suttorp N,et al. Therapeutic strategies in pneumonia:going beyond antibiotics[J]. Eur Respir Rev,2015,24(137):516-524.
(本文编辑:许卓文)
PAN Wen-sen, ZHANG Li-li, YU Jing, HAN Kun-peng, YUAN Ya-dong*
(Department of Respiratory Medicine, the Second Hospital of Hebei Medical University, Shijiazhuang 050000, China)
[Abstract]Objective To analyze the clinical features in patients with severe pneumonia infected by multiple drug resistant acinetobacter baumannii(MDRAB), and to explore the risk factors associated with the prognosis. Methods The data of 60 patients with severe pneumonia caused by MDRAB in intensive care unit (ICU) were retrospectively analyzed. The patients were divided into survival group and death group. The clinical characteristics of the two groups were compared by single factor analysis and logistic regression analysis. Results Univariate analysis suggested that age, APACHE II score, PCT, positive balance of fluid accumulation in 72 hours and mechanical ventilation may be associated with poor prognosis (P<0.05), but there were no significant difference in white blood cell count and CRP between two groups . Logistic regression analysis showed that PCT elevation, the need for mechanical ventilation and 72 h liquid positive balance may be the independent risk factors for the poor prognosis. Conclusion Advanced age, high APACHE II score, PCT elevation, need for mechanical ventilation and positive balance of fluid accumulation in 72 hours were the independent risk factors for poor prognosis in the patients with severe pneumonia caused by MDRAB.
[Key words]pneumonia; acinetobacter Baumannii; risk factors; prognosis
[收稿日期]2016-06-07;
[修回日期]2016-06-14
[基金项目]河北省医学科学研究重点课题(ZL20140130)
[作者简介]潘文森(1974 -),男,河北景县人,河北医科大学第
*通讯作者:。E-mail: yyd1108@126.com
[中图分类号]R563.1
[文献标志码]A
[文章编号]1007-3205(2016)08-0869-05
二医院副主任医师,医学博士,从事呼吸危重症、呼吸内镜介入诊治研究。