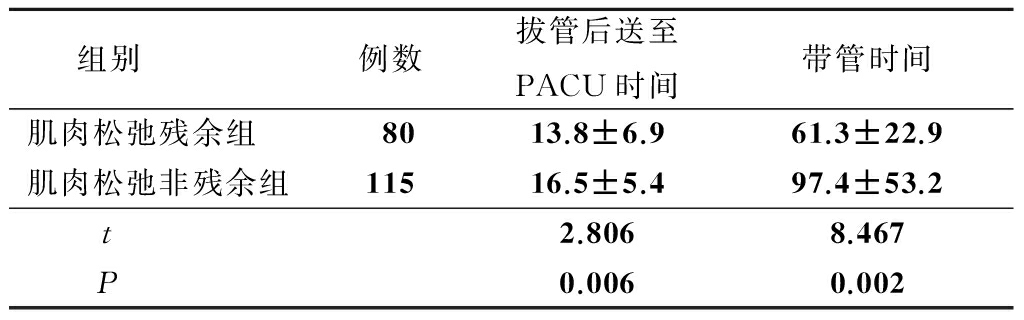
表1肌肉松弛残余组与肌肉松弛非残余组拔管后
送至PACU时间、带管时间比较![]()
·论著·
卢纯玲,蔚会清
(河北省秦皇岛市第一医院麻醉科,河北 秦皇岛 066000)
[摘要]目的观察全麻患者术后气管导管拔出后送至麻醉复苏室(post anesthesia care unit,PACU)监测肌肉松弛残余以及小剂量肌肉松弛拮抗剂的使用情况。方法选择全身麻醉术后转入PACU的患者200例,麻醉诱导后采用肌肉松弛监测仪进行肌肉松弛监测,记录4个成串刺激(train-of-four stimulation,TOF)比值。术毕患者由麻醉医生根据临床指征进行拔管,部分患者使用肌肉松弛拮抗剂,48例使用小剂量阿托品0.01 mg/kg、新斯的明0.02 mg/kg,47例使用大剂量阿托品0.02 mg/kg、新斯的明0.05 mg/kg。记录患者拔管后的时间,每5 min监测1次,共监测30 min,或直至TOF比值≥0.9。观察2组不同剂量拮抗剂使用后患者的不良反应。结果有195例完成了观察。肌肉松弛残余组拔管后送至PACU时间、带管时间少于肌肉松弛非残余组,差异均有统计学意义(P<0.05)。在所有患者中,术毕给予肌肉松弛拮抗剂组出现肌肉松弛残余比例低于未给予肌肉松弛拮抗剂组,差异有统计学意义(P<0.05)。结论肌肉松弛监测仪的应用可以更加直观、准确地观察患者是否出现肌肉松弛残余,并且依据情况给予适当剂量的肌肉松弛拮抗剂,从而减少肌肉松弛残余的发生,且小剂量肌肉松弛拮抗剂的使用减少了术后的不良反应。
[关键词]麻醉,全身;肌肉松弛;气管插管拔除
神经肌肉阻滞剂在全身麻醉中广泛应用,主要目的是便于下颌肌肉松弛进行气管插管,减少气道抵抗,并且松弛腹肌、膈肌及四肢的肌肉,为手术操作提供良好的手术环境。虽然严格掌握拔管指征,给予肌肉松弛拮抗药,但是使用神经肌肉阻滞剂在术后存在肌肉松弛药物未完全代谢的情况还很普遍,尤其在麻醉复苏室(post anesthesia care unit,PACU)中神经肌肉阻滞剂的残余病例还是很多且危害很大,它可导致患者在麻醉复苏期的反流、误吸、呼吸道梗阻、低氧血症等各种并发症,影响患者的呼吸和肺功能,甚至会影响到术后的恢复时间和患者的预后。目前4个成串刺激(train-of-four stimulation,TOF)比值>0.9是肌肉松弛药物完全代谢、肌张力恢复的标准。Suzuki等[1]研究表明,在进行肌肉松弛监测时,TOF的基线值在通常情况下大于1.0。因此,术后监测的TOF值应该经过TOF基线值修正[2]。本研究采用修正过的TOF值对术后复苏期肌肉松弛残余情况进行评估,报告如下。
1.1 一般资料 选择2015 年8月—2016年2月在我院进行手术治疗且需要全身麻醉手术的患者200例,男性112例,女性88例,年龄25~55岁,平均(42.3±6.5)岁。排除标准:神经肌肉接头疾病、左手或左前臂外伤手术史患者,合并呼吸系统和心血管系统疾病的患者,有癫痫及严重肝、肾功能障碍者。手术结束气管导管拔出后均进入PACU进行监测观察。
1.2 方法 患者进入手术室后常规监测,包括心电图、脉搏血氧饱和度、无创血压。应用肌肉松弛监测仪进行肌肉松弛监测时,刺激电极必须置于左侧尺神经内外侧,间距2 cm,刺激目标为拇内收肌,调整刺激电流50 mA,频率2 Hz。适配器的一端在拇指上固定,而另一端用胶带绑住固定在其余四指上,压力传感器应该固定在左手大拇指掌侧的位置,监测体温的电极应紧密贴服在监测的手掌皮肤上,用胶带固定手臂和腕部以确保在整个的研究过程中处于同样位置,防止出现偏差。开始麻醉诱导咪达唑仑0.05 mg/kg、芬太尼2~4 μg/kg、依托咪酯0.15~0.2 mg/kg,进行肌肉松弛监测定标,定标结束后,连续测量TOF基线值(间隔20 s测量1次),直到TOF值趋于稳定。静脉单次给予中效肌肉松弛药顺苯磺酸阿曲库铵0.2 mg/kg,然后进行气管插管,术中麻醉维持采用丙泊酚4~5 mg·kg-1·h-1持续泵入,瑞芬太尼0.10~0.20 μg·kg-1·min-1持续泵入。
在整个手术过程中肌肉松弛药物适时的追加,手术时间一般为1~2 h。肌肉松弛监测仪监测的患者温度在35 ℃以上,手术全程注意保暖。手术结束后,麻醉医生根据临床拔管指征及经验决定拔管时机,以及是否给予肌肉松弛拮抗剂,A组小剂量使用阿托品0.01 mg/kg、新斯的明0.02 mg/kg,B组大剂量使用阿托品0.02 mg/kg、新斯的明0.05 mg/kg。拔管后患者均送至PACU。
1.3 观察指标 拔管的患者送至PACU后监测TOF值,每5 min监测1次,监测30 min,或直至TOF比值≥0.9,详细记录TOF值和时间;观察术后给予肌肉松弛拮抗剂和未给予肌肉松弛拮抗剂患者肌肉松弛残余情况;记录给予大剂量肌肉松弛拮抗剂和小剂量肌肉松弛拮抗剂后肌肉松弛残余情况及用药后的不良反应。
1.4 统计学方法 应用SPSS 21.0统计软件处理数据。计量资料比较采用t检验;计数资料比较采用χ2检验。P<0.05为差异有统计学意义。
2.1 一般情况 原定计划观察患者200例。其中195例患者完成所有观察项目;2例患者在PACU拔管后发生躁动,不能配合,无法进行肌肉松弛监测;3例患者在PACU拔管后对肌肉松弛监测仪的电流刺激不耐受,患者拒绝监测。
2.2 肌肉松弛残余组与肌肉松弛非残余组拔管后送至PACU时间、带管时间比较 肌肉松弛残余组拔管后送至PACU时间、带管时间短于肌肉松弛非残余组,差异均有统计学意义(P<0.05),见表1。
表1肌肉松弛残余组与肌肉松弛非残余组拔管后
送至PACU时间、带管时间比较![]()

2.3 给予肌肉松弛拮抗剂组与未给予肌肉松弛拮抗剂组出现肌肉松弛残余比例比较 术毕给予肌肉松弛拮抗剂组出现肌肉松弛残余比例低于未给予肌肉松弛拮抗剂组,差异有统计学意义(P<0.05),见表2。
表2给予肌肉松弛拮抗剂组与未给予肌肉松弛
拮抗剂组出现肌肉松弛残余比例比较(例数,%)

2.4 不良反应比较 使用小剂量拮抗剂组不良反应发生率明显低于大剂量拮抗剂组,差异有统计学意义(P<0.05),见表3。
表3不同剂量拮抗剂组不良反应比较(例数)
肌肉松弛药物在麻醉中的地位是非常重要的,在全麻插管时可以松弛下颌肌等肌群,使插管顺利完成,在手术过程中可以松弛腹肌、膈肌、胸肌、四肢等肌群,扩大术野范围,减少损伤,加快手术进程。但是肌肉松弛药物没有完全代谢,出现肌肉松弛残余就会给患者带来不利的一方面,有很大的隐患:一是肌肉松弛残余可以引起人体的一系列的生理功能紊乱;二是肌肉松弛残余导致麻醉复苏期的患者出现咽喉肌收缩力的受损,引起咽反射减弱、呼吸道梗阻,增加反流误吸的风险;三是肌肉松弛残余可以阻滞呼吸肌的相关肌群,引起术后呼吸功能的损害。肌肉松弛残余是术后并发症的高危因素,影响患者的恢复时间以及预后,故在麻醉工作中应引起高度重视。
过去许多麻醉医生接受TOF≥0.7作为代表足够的神经肌肉功能恢复的金标准,而现在以TOF值恢复到1.0才能确保残余神经肌肉阻滞完全恢复[3]。术后患者在PACU内监测观察,出现肌肉松弛残余的机会较多,发生率为30%~57%[4]。本研究结果显示PACU内肌肉松弛残余发生率为41.0%(80/195)。
发生肌肉松弛残余的原因很多。以前许多麻醉医生习惯根据临床经验结合患者的临床表现如患者伸出舌头、用力咳嗽、睁开眼睛、持续抬头坚持5 s以上、是否能用力握手这些指征评估患者是否存在肌肉松弛残余。一项对健康成年志愿者的研究发现肌肉松弛残余与TOF值之间的关系:志愿者持续抬头5 s对应的TOF值是0.6;当肌肉松弛监测仪TOF值为0.7时握力仅仅恢复到60%[5]。因此,麻醉医生仅凭临床表现判断肌肉松弛药物完全代谢、肌力恢复,是导致PACU发生肌肉松弛残余比例较高的原因之一。在PACU内进行肌肉松弛监测,可以直观、准确地反映肌肉松弛恢复情况,从而减少肌肉松弛残余的发生。
对长效肌肉松弛药物、中效肌肉松弛药物和其他麻醉药物联合使用,药与药之间相互作用,影响肌肉松弛药物的代谢动力,麻醉医生追加和停药时间把握不当,可能影响肌肉松弛药物的代谢,出现肌肉松弛残余。合理地应用药物可以减少肌肉松弛残余的发生。
影响肌肉松弛残余的因素还有很多,如患者的体质量,麻醉医生根据传统方法粗略计算需要的肌肉松弛药物的量,由于患者的脂肪较多影响肌肉松弛药物的代谢[6],容易发生肌肉松弛残余。患者的年龄对肌肉松弛残余有一定的影响,老年人基础代谢率慢,个体差异用量不能准确计量,产生药物不能完全代谢,也容易发生肌肉松弛残余。根据患者的基本情况、药物代谢的动力学特点,选择合适的给药剂量、给药途径,可降低肌肉松弛药物残余的发生。
一项大样本(526例)临床研究表明,术中单次给予中效肌肉松弛药物而术后未给予肌肉松弛拮抗药物后2 h,监测其中TOF<0.9的患者占37%[7]。提示即便给药2 h后,患者仍然可出现肌肉松弛残余的情况。Hayes等[8]对150例患者进行研究发现,术后未给予肌肉松弛拮抗药物的患者中有60%在回到PACU时监测的TOF<0.9,存在肌肉松弛残余现象,而接受肌肉松弛拮抗药物的患者肌肉松弛残余发生率为45%。提示给予肌肉松弛拮抗药对于肌肉松弛恢复有利。本研究结果显示术后给予肌肉松弛拮抗药对降低肌肉松弛残余有效,这与大规模临床研究肌肉松弛拮抗药物可以降低肌肉松弛残余发生率的结论是一致的。而且本研究还观察到小剂量肌肉松弛拮抗药和大剂量肌肉松弛拮抗药对拮抗肌肉松弛同样有效,不存在差别,但小剂量肌肉松弛拮抗剂术后出现恶心、呕吐、心动过缓、肌肉震颤等并发症少,效果明显优于大剂量肌肉松弛拮抗剂。因此,术后给予小剂量肌肉松弛拮抗剂是加快肌肉松弛恢复时间、减少术后肌肉松弛残余发生的重要途径,同时也降低了术后的不良反应,有利于维持生命体征的稳定性[9-11]。本研究肌肉松弛残余组与肌肉松弛非残余组术中、术后带管时间长短不同,差异有统计学意义。表明不管是长效肌肉松弛药物还是中效肌肉松弛药物均是需要时间代谢的,手术时间短,肌肉松弛药物代谢不完全,容易发生肌肉松弛残余[12]。
综上所述,PACU中出现并发症的高危因素是肌肉松弛药物的不完全代谢(即肌肉松弛残余),而肌肉松弛监测仪的应用使麻醉医生和PACU护士能通过TOF数值,直观、准确地判断出患者是否有肌肉松弛残余,通过人工干预可以适时给予患者肌肉松弛拮抗药物[13],从而降低肌肉松弛残余的发生率。拔管后1 h是肌肉松弛恢复的重要阶段[14],患者在PACU内进行严密的监测,给予高流量氧气的吸入,可为患者肌肉松弛恢复提供良好的环境和安全的保障[15],使患者安全度过围手术期。
[参考文献]
[1] Suzuki T,Fukano N,Kitajima O,et al. Normalization of acceleromyographic train-of-four ratio by baseline value for detecting residual neuromuscular block[J]. Br J Anesth,2006,96(1):44-47.
[2] 王佳燕,孙学丽,张晓娇,等.加速度肌肉松弛监测仪定标和TOF基线值对麻醉后恢复室患者肌肉松弛残余效应监测的影响[J].北京医学,2014,36(8):666-668.
[3] Capron F,Alla F,Hottier C,et al. Can acceleromyography detect low levels of residual paralysis?A probability approach to detect a mechanomygraphic train-of-four ratio of 0.9[J]. Anesthesiology,2004,100(5):1119-1124.
[4] Murphy GS,Brull SJ. Residual neuromuscular block:lessons unlearned.Part Ⅰ:definitions,incidence,and adverse physiologic effects of residual neuro muscular block[J]. Anesth Analg,2010,111(1):120-128.
[5] Debaene B,Plaud B,Dilly MP,et al. Residua paralysis in the PACU after a single intubating dose of nondepolarizing muscle relaxant with an intermediate duration of action[J]. Anesthesiology,2003,98(5):1042-1048.
[6] 李建,张欢.术后残余肌肉松弛的危险因素分析[J].临床麻醉学杂志,2011,27(1):21-23.
[7] Rahe-Meyer N,Berger C,Wittmann M,et al. Recovery form prolonged deep rocurnium-induced neuromuscular blockde:a randomized comparison of sugammadex revesal with spontaneous recovery [J]. Ansesthesist,2015,64(7):506-512.
[8] Hayes AH,Mirakhur PK,Breslin DS,et al. Postoperative residual block after intermediate-acting neuromuscular blocking drug[J]. Anaesthesia,2001,56(4):312-318.
[9] Baillard C,Clec'h C,Catineau J,et al. Postoperative residual meuro-muscular block:a survery of management[J]. Br J Anaesth,2005,95(5):622-626.
[10] 刘野,徐明军,赵国胜,等.小剂量新斯的明拮抗妇科腹腔镜全麻手术术后残余肌松的临床观察[J].中国临床医生,2015,34(1):81-83.
[11] 曲晓霞,麻海春,苑野,等.全凭静脉麻醉下脑电双频谱指数监测在术中知晓预防的作用[J].吉林大学学报:医学版,2011,37(2):308-311.
[12] 张红,肖红霞.两种麻醉镇静深度监测技术在全麻中的应用比较[J].中外医疗,2015,34(5):40-42.
[13] Locks Gde F,Cavalcanti IL,Duarte NM,et al. Use of neuromuscular blockers in Brazil[J]. Rev Bras Anestesiol,2015,65(5):319-325.
[14] 王佳燕,孙学丽,张晓娇,等.麻醉恢复室中术后肌肉松弛残余的临床观察[J].北京医学,2015,37(8):746-748.
[15] 林茂.全身麻醉后复苏室患者术后肌肉松弛残余发生情况的调查分析[J].中国卫生产业,2013,13(14):45-47.
(本文编辑:刘斯静)
[中图分类号]R337.2
[文献标志码]B
[文章编号]1007-3205(2017)10-1222-04
[收稿日期]2017-04-21;
[修回日期]2017-08-01
[作者简介]卢纯玲(1977- ),女,河北沧州人,河北省秦皇岛市第一医院主管护师,医学学士,从事临床护理学研究。
doi:10.3969/j.issn.1007-3205.2017.10.026