
图1原发性骨质疏松症的发病机制
·指南解读·
薛 鹏,李玉坤*
(河北医科大学第三医院内分泌二科,河北 石家庄 050051)
[关键词]骨质疏松;指南;指南解读
doi:10.3969/j.issn.1007-3205.2018.01.001
2017年版《原发性骨质疏松症诊疗指南》于2017年10月13日在线公布,2017年10月19日在沈阳召开的第九次全国骨质疏松和骨矿盐疾病学术会议开幕式上进行正式发布。近年,由于骨质疏松症的流行病学、基础与临床研究不断探索和发现,在骨质疏松发病机制、危险因素、诊断方法与诊断标准、新药研发、分级诊疗等有了新的拓展。中华医学会骨质疏松和骨矿盐疾病分会在2011和2016年制定的原发性骨质疏松症诊疗指南基础上进行更新,现将2017年版《原发性骨质疏松症诊疗指南》(简称新指南)对旧版指南主要更新内容介绍如下。
骨质疏松症是一种与增龄相关的骨骼疾病,目前我国60岁以上人口已超过2.1亿(约占总人口的15.5%),65岁以上人口近1.4亿(约占总人口的10.1%),是世界上老年人口绝对数最大的国家。随着人口老龄化日趋严重,骨质疏松症已成为我国面临的重要公共健康问题。60岁以上人群中骨质疏松症的患病率明显增高,女性尤为突出。骨质疏松性骨折是骨质疏松症的严重后果。骨质疏松性骨折的危害巨大,是老年患者病残和致死的主要原因之一。同时,必须强调骨质疏松症是可防、可治的。需加强对危险人群的早期筛查与识别,即便已经发生过脆性骨折的患者,给予适当的治疗和康复,可有效降低再次骨折的风险。目前我国骨质疏松症诊断率和治疗率在地区间、城乡间还存在显著差异,但整体的诊治率均较低。即使患者发生了脆性骨折(椎体骨折和髋部骨折),骨质疏松症的诊断率也仅有2/3左右,接受有效抗骨质疏松药物治疗者尚不足1/4。鉴于我国目前骨质疏松症诊治率过低的严峻现实,新指南建议在医疗卫生工作中重视骨质疏松症及其骨折的防治,注意识别高危人群,给予及时诊断和合理治疗[1]。
新指南从骨结构、骨重建机制与影响因素、力学刺激与负重、成骨细胞与破骨细胞改变、增龄、性激素变化等导致骨重建失衡、骨量丢失、骨质疏松等分子机制,阐述原发性骨质疏松(绝经后与老年性)的发病机制[1],见图1。

图1原发性骨质疏松症的发病机制
新指南将骨质疏松危险因素分为不可控因素与可控因素(旧版指南为固有因素与非固有因素),更为贴切[1-2]。
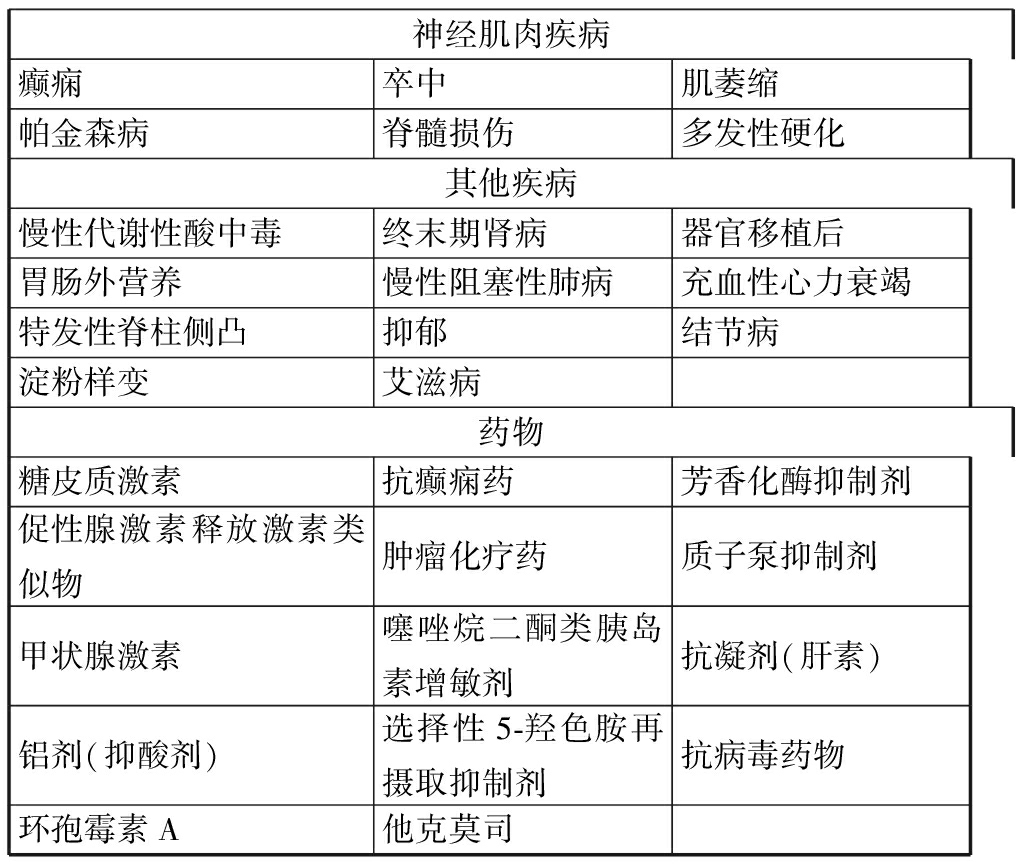
骨质疏松症的不可控因素与可控因素(包括不健康生活方式、疾病、药物等)[1],见表1。
表1骨质疏松症的不可控因素与可控因素

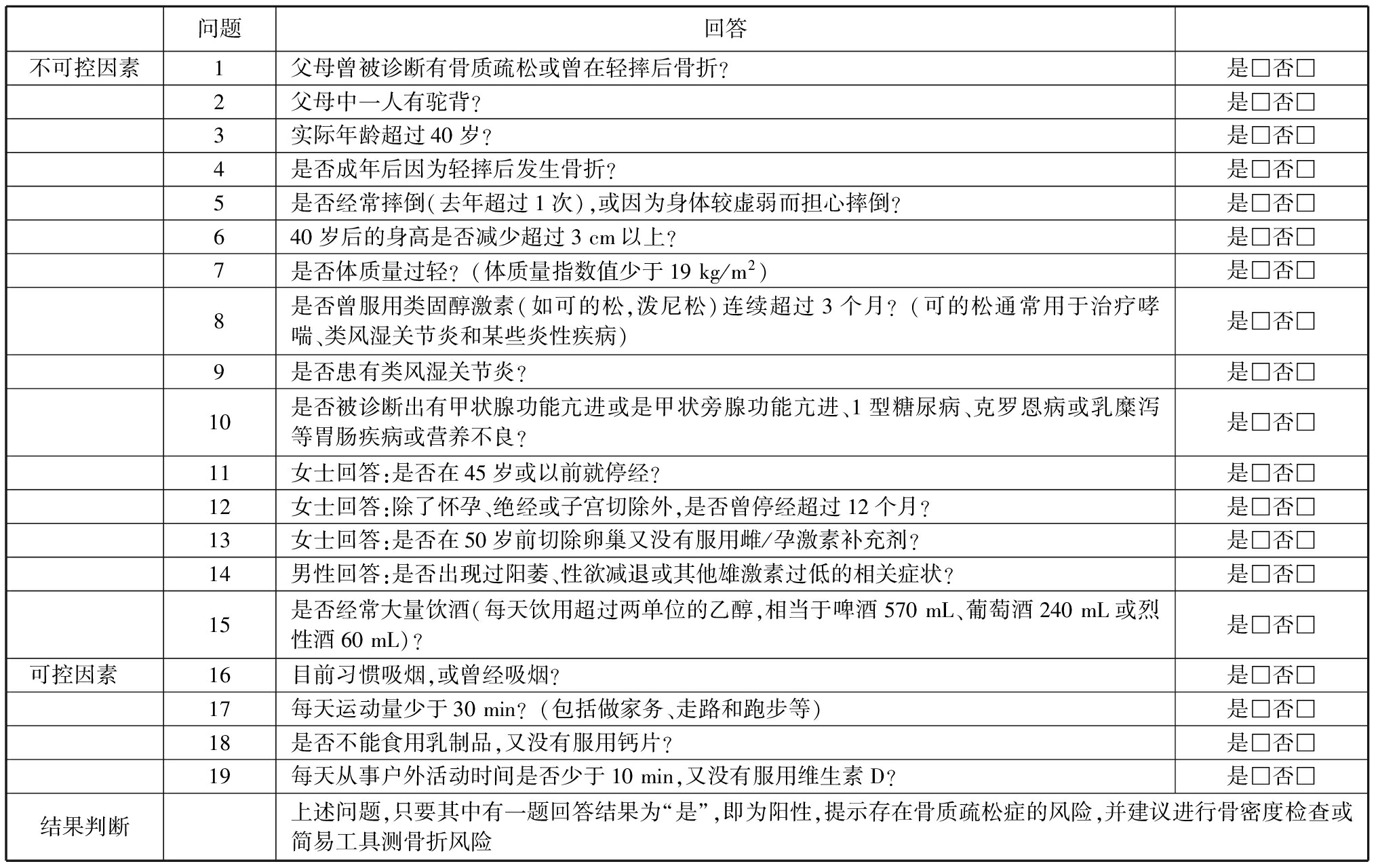
国际骨质疏松基金会骨质疏松症风险1分钟测试题从10问增加到19问,包括不可控因素和可控因素,内容更为全面[1],见表2。
表2国际骨质疏松基金会骨质疏松症风险1分钟测试题
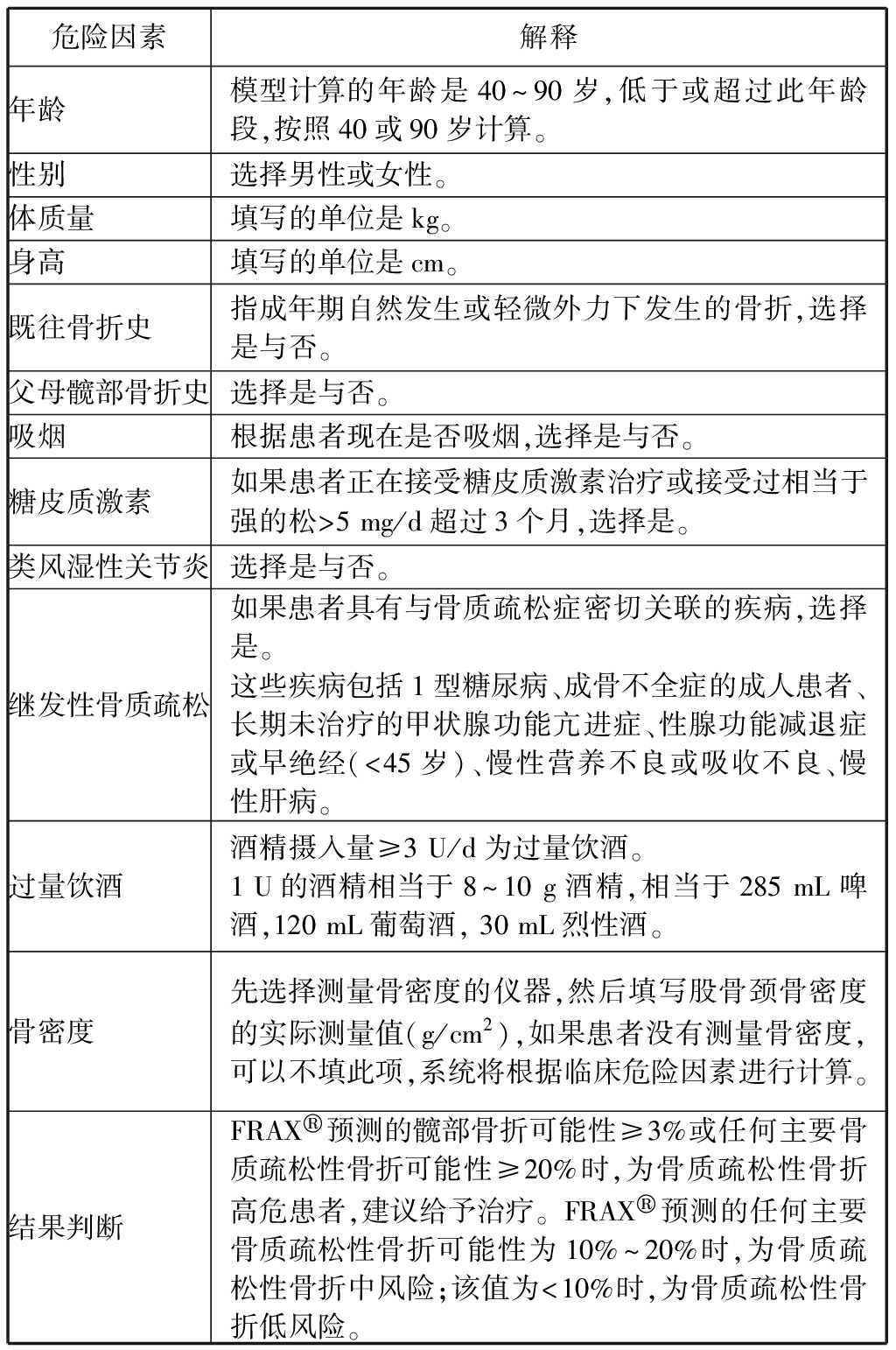
新指南阐述世界卫生组织推荐的骨折风险评估测简易工具 (fracture risk assessment tool,FRAX®)计算依据的主要临床危险因素、骨密度值及结果判断。建议中国人群FRAX®预测的髋部骨折可能性≥3%或任何主要骨质疏松性骨折可能性≥20%时,为骨质疏松性骨折高危患者,建议给予治疗。此外,新指南指出跌倒是诱发骨折的重要危险因素,但FRAX®计算中没有包括跌倒。FRAX®的危险因素纳入了糖皮质激素使用史,但没有涉及糖皮质激素的治疗剂量及疗程。FRAX®也没有纳入与骨质疏松症相关的多种其他药物。FRAX®尽管列入了部分与骨质疏松症相关的疾病,包括类风湿性关节炎、糖尿病、成骨不全症等,但有待进一步完善[1]。见表3。
表3FRAX®计算依据的主要临床危险因素、骨密度值及结果判断
新增骨质疏松对心理状态及生活质量的影响。指南指出:骨质疏松症及其相关骨折对患者心理状态的危害常被忽略,主要的心理异常包括恐惧、焦虑、抑郁、自信心丧失等。老年患者自主生活能力下降,以及骨折后缺少与外界接触和交流,均会给患者造成巨大的心理负担。应重视和关注骨质疏松患者的心理异常,并给予必要的治疗。
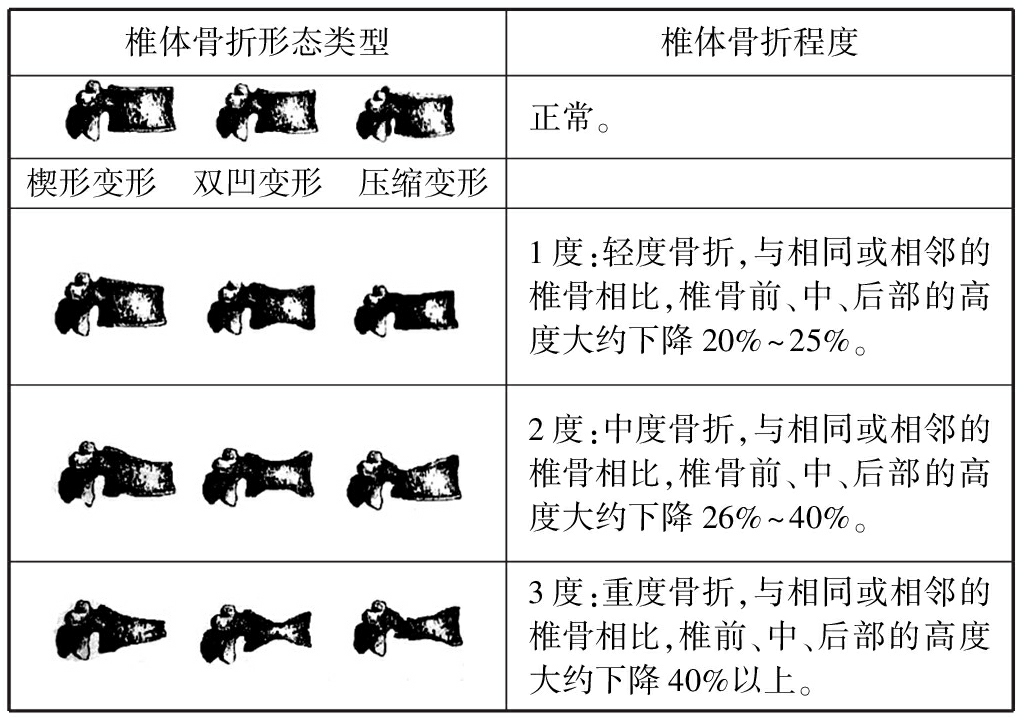
在常用的骨密度及骨测量方法中详尽描述双能X线吸收测定法(dualenergy X-ray absorptiometry,DXA)、定量计算机断层照相术(quantitative computed tomography,QCT)、外周QCT(pQCT)和定量超声(quantitative ultrasound system,QUS)等在骨质疏松诊断中价值。强调骨质疏松症诊断标准是基于DXA测量的结果。新增胸腰椎X线侧位影像和脊椎骨折评估(vertebral fracture assessment,VFA)在骨质疏松性骨折和骨折危险人群中的应用价值。采用Genant目视半定量判定方法评估椎体压缩性骨折程度[1],见表4。
表4Genant目视半定量判定方法
建议存在以下情况时,行胸腰椎侧位X线影像或VFA,以了解是否存在椎体骨折[1],见表5。
表5椎体骨折评估的指征

骨质疏松症的诊断主要基于DXA骨密度测量结果和(或)脆性骨折基础上,新增基于脆性骨折的诊断判断标准,见表6。
表6基于脆性骨折的诊断判断标准

新指南中,骨质疏松诊断流程新增危险因素评估和基于椎体骨折评估指证,临床诊断更为全面[1],见图2。
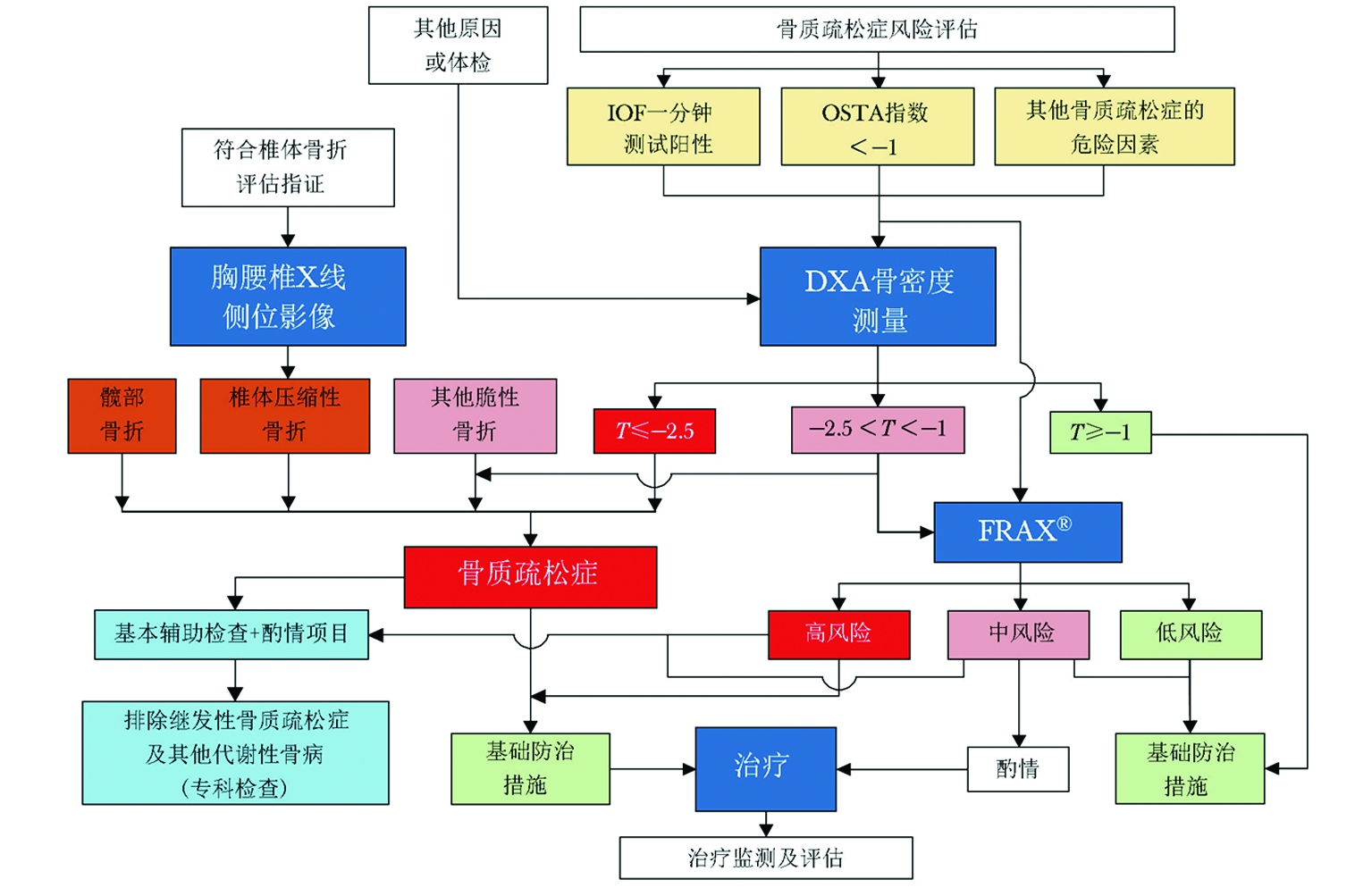
图2骨质疏松诊断流程
新指南推荐:①加强营养,均衡膳食,每日蛋白质摄入量为0.8~1.0 g/kg体质量,并每天摄入牛奶300 mL或相当量的奶制品;②充足日照,建议11:00~15:00,暴露四肢及面部皮肤于阳光下15~30 min(取决于日照时间、纬度、季节等因素),2次/周,以促进体内维生素D的合成,尽量不涂抹防晒霜,以免影响日照效果,但需注意避免强烈阳光照射,以免灼伤皮肤;③规律运动,建议进行有助于骨健康的体育锻炼和康复治疗[1]。
(1)钙剂:采用2013版中国居民膳食营养素参考摄入量建议,成人每日钙推荐摄入量为800 mg(元素钙),50岁及以上人群每日钙推荐摄入量为1 000~1 200 mg[1],见表7。钙剂选择需考虑其钙元素含量、安全性和有效性,不同种类钙剂中的元素钙含量[1],见表8。
表7中国营养学会膳食钙参考摄入量


表8不同钙剂元素钙含量

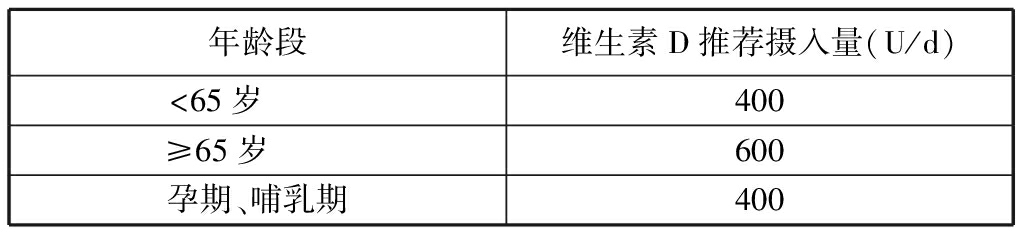
(2)维生素D:采用2013版中国居民膳食营养素参考摄入量建议,成人推荐维生素D摄入量为400 U(10 μg)/d;65岁及以上老年人因缺乏日照以及摄入和吸收障碍常有维生素D缺乏,推荐摄入量为600 U (15 μg)/d;可耐受最高摄入量为2000 U (50 μg)/d;维生素D用于骨质疏松症防治时,剂量可为800~1200 U/d[1]。见表9。
表9中国营养学会膳食维生素D参考摄入量
新指南从脆性骨则、DXA骨密度诊断骨质疏松和骨量低下3个方面阐述骨质疏松症药物干预的适应症,临床更易掌握与操作[1],见表10。
表10抗骨质疏松症药物治疗的适应证

新指南将抗骨质疏松药物按作用机制分为骨吸收抑制剂、骨形成促进剂、其他机制类药物及传统中药4类,并详尽描述目前国内应用药物的适应证、疗效、用法、服用方法、注意事项与禁忌证。新增骨吸收抑制剂即核因子κB受体活化因子配体(receptor activator of nuclear factor kappa B ligand,RANKL)——迪诺塞麦(denosumab)介绍。迪诺塞麦是一种RANKL抑制剂,为特异性RANKL的完全人源化单克隆抗体,能够抑制RANKL与其受体RANK的结合,减少破骨细胞形成、功能和存活,从而降低骨吸收、增加骨量、改善皮质骨或松质骨的强度。现已被美国FDA批准治疗有较高骨折风险的绝经后骨质疏松症[1]。见表11,12。
表11防治骨质疏松症的主要药物

表12迪诺塞麦

(1)关于疗程:新指南建议口服双膦酸盐治疗5年,静脉双膦酸盐治疗3年,可实施药物假期停用双膦酸盐,其间对骨折风险仍高的患者可以使用特立帕肽或雷洛昔芬;特立帕肽疗程不应超过2年;抗骨质疏松药物疗程应个体化,所有治疗应至少坚持1年,在最初3~5年治疗期后,应该全面评估患者发生骨质疏松性骨折的风险,包括骨折史、新出现的慢性疾病或用药情况、身高变化、骨密度变化、骨转换生化指标水平等;如患者治疗期间身高仍下降,则须进行胸腰椎X线摄片检查。
(2)关于骨折后应用抗骨质疏松药物:新指南建议骨质疏松性骨折后应重视积极给予抗骨质疏松药物治疗,包括骨吸收抑制剂或骨形成促进剂等;骨质疏松性骨折后,应建议开展骨折联络服务(fracture liaison service, FLS)管理项目,促进多学科联合诊治骨质疏松性骨折,及时合理使用治疗骨质疏松症的药物,以降低再发骨折的风险。
(3)序贯联合方案:新指南建议特别是如下情况要考虑药物序贯治疗,即某些骨吸收抑制剂治疗失效、疗程过长或存在不良反应时,以及骨形成促进剂(甲状旁腺素类似物)停药后(此类药物的推荐疗程仅为18~24个月)。
(4)中医中药治疗: 新指南指出中医学文献中无骨质疏松之名,按骨质疏松症主要临床表现,中医学中相近的病证有骨痿,见于没有明显的临床表现,或仅感觉腰背酸软无力的骨质疏松患者(“腰背不举,骨枯而髓减”);骨痹,症见“腰背疼痛,全身骨痛,身重、四肢沉重难举”的患者。根据中医药“肾主骨”、“脾主肌肉”及“气血不通则痛”的理论,治疗骨质疏松症以补肾益精、健脾益气、活血祛瘀为基本治法。中药治疗骨质疏松症多以改善症状为主。新指南将国内治疗骨质疏松症的中药中药物有效成分较明确的中成药骨碎补总黄酮、淫羊藿苷和人工虎骨粉等进行了详细介绍。
(5)骨质疏松症防治的监测:新指南指出骨质疏松症是一种慢性疾病,其治疗是一个长期的过程,在接受治疗期间应对如下情况进行监测,即疗效、钙和维生素D的摄入是否充足、药物的不良反应、对治疗的依从性和新出现的可能改变治疗预期效果的共患病。骨质疏松症药物治疗的目的是显著提高骨强度,从而降低骨折风险。临床上,对疗效的监测受限于缺少直接检测“骨强度”的临床工具,目前可使用替代指标来监测疗效,如骨密度、骨转换标志物及脊椎影像学检查。
新指南首次提出骨质疏松症的分级诊疗,即按照疾病的轻、重、缓、急及治疗难易程度进行分级,不同级别的医疗机构承担不同疾病状况的治疗,实现基层首诊和双向转诊,以有效利用卫生资源,做好骨质疏松症的防控和管理,同时提高医疗卫生机构开展骨质疏松症预防控制的能力。
(1)骨质疏松症分级诊疗服务目标:以基层首诊、双向转诊、急慢分治、上下联动作为骨质疏松症分级诊疗的基本诊疗模式,逐步实现不同级别、不同类别医疗机构之间的有序转诊。指导患者合理就医、规范治疗,从而降低骨质疏松症及骨质疏松性骨折的发病率及其所致病死率。
(2)不同医疗机构骨质疏松症分级诊疗流程及分工:一级医院为乡镇卫生院、村卫生室、社区卫生服务机构等基层医疗卫生机构,通过建立居民健康档案、组织居民健康检查等多种方式开展骨质疏松症高危人群筛查,登记确诊的骨质疏松症患者;开展社区人群骨质疏松症及相关危险因素的健康教育;开展患者随访、基本治疗及康复治疗;对诊断不明者、严重并发症者及时转往上级医院诊疗。二级医院负责骨质疏松症临床初步诊断,按照诊疗指南、制定个体化治疗方案;诊断不明及重症者尽快转诊到三级医院诊治,对病情稳定者进行随诊。三级医院负责骨质疏松症确诊,根据需要完善相关检查,明确病因;开展综合及规范的治疗;治疗后病情稳定者可以转诊到一、二级医疗机构进行后续治疗、随访及康复[1]。见图3。

图3分级诊疗流程
临床实践指南是通过系统综述生成的证据以及对各种备选干预方式的利弊评价之后提出的最优指导意见。2017年版《原发性骨质疏松症诊疗指南》在2016年和2011年版本的基础上,纳国内外研究精华、汇专家集体智慧、融理论与实践、秉原则与灵活、顾高端与基层,是一部较为详实的临床诊疗规范。新指南具有较强的实用性、可操作性和临床指导性,新指南的发布和实施将对我国骨质疏松症的诊疗水平的提高有所裨益,将有效规范骨质疏松临床诊治、有力推动我国骨质疏松症诊疗水平不断提升[3]。
[参考文献]
[1] 中华医学会骨质疏松和骨矿盐疾病分会.原发性骨质疏松症诊疗指南(2017)[J].中华骨质疏松和骨矿盐疾病杂志,2017,10(5):411-412.
[2] 中华医学会骨质疏松和骨矿盐疾病分会.原发性骨质疏松症诊疗指南(2011)[J].中华骨质疏松和骨矿盐疾病杂志,2011,4(1):2-17.
[3] 章振林,金小岚,夏维波.原发性骨质疏松症诊疗指南(2017版)要点解读[J].中华骨质疏松和骨矿盐疾病杂志,2017,10(5):413-443.
[收稿日期]2017-12-18;
[修回日期]2017-12-28
[作者简介]薛鹏(1981-),男,河北藁城人,河北医科大学第三医院副主任医师,副教授,医学博士,从事内分泌疾病诊治研究。
*通讯作者。E-mail:lykun1962@163.com
[中图分类号]R681
[文献标志码]A
[文章编号]1007-3205(2018)01-0001-06
(本文编辑:刘斯静)