外伤性蛛网膜下腔出血(traumatic subarachnoid hemorrhage,tSAH)是一种常见的颅脑损伤形式,常与其他颅脑损伤合并出现。其与脑外伤严重并发症密切相关,较未合并蛛网膜下腔出血患者预后差,是患者病残和死亡的主要原因之一[1]。因此,如何提高合并tSAH的颅脑损伤患者治疗效果和避免严重并发症的发生是目前着重研究的问题。本研究采用颅内压(intracranial pressure,ICP)监护下脑室外引流联合腰穿治疗合并tSAH的颅脑损伤患者取得了满意效果,报告如下。
1 资料与方法
1.1 一般资料 选择2013年8月—2016年7月我院收治的合并tSAH的颅脑损伤患者170例。入选标准:①伤后3 h内住院,根据颅脑创伤临床救治指南无开颅手术指征的患者;②患者均行头颅CT扫描证实有蛛网膜下腔出血,其中合并有硬脑膜下血肿、硬脑膜外血肿、脑挫裂伤、脑内血肿、脑室出血及多发脑损伤等;③入院Hijdra评分在6分以上;④入院格拉斯哥昏迷评分( Glasgow Coma Scale,GCS)为6~13分。排除标准:①住院期间自动出院的患者;②入院当时有脑脊液漏、脑积水、脑梗死的患者;③开放性颅脑损伤的患者。按随机数字表法分为2组。治疗组91例,男性54例,女性37例,年龄 24~64岁,平均(38.43±12.47)岁;Hijdra评分6~13分33例,14~30分58例;GCS 6~8分20例,9~13分71例。对照组79例,男性50例,女性29例,年龄22~62岁,平均(35.89±10.59)岁;Hijdra评分6~13分35例,14~30分44例;GCS 6~8分11例,9~13分68例。 2组性别、年龄、Hijdra评分及GCS差异均无统计学意义(P>0.05),具有可比性。
1.2 治疗方法 治疗组除行常规治疗外,入院12 h内行ICP监护,应用强生公司生产的Codman脑室型有创ICP监护仪,脑室钻孔定位于右侧脑室,ICP探头调零置入脑室,引流管经皮下隧道穿出,接引流瓶。根据ICP值调控脑脊液引流和甘露醇的应用。如果ICP值<10 mmHg,则关闭引流管,以防低颅压的发生。待ICP值升至15 mmHg后开放引流,维持引流速度5~10 mL/h。当ICP值>20 mmHg时,脑室引流脑脊液的同时应用甘露醇降低颅内高压。如果持续高颅压不缓解复查头CT,有手术指征的则行开颅手术治疗,无手术指征则加大脱水降颅压药物的使用。持续脑室引流约5 d,脑脊液颜色变清后关闭ICP监护脑室引流管。然后在ICP监护下每日行腰穿引流脑脊液治疗,通常行2~3次腰穿即可,当各项脑脊液检查基本正常后停止腰穿,并拔出ICP监护脑室引流管。每日对穿刺部位、引流装置的接口部位严格消毒换药,以防逆行感染。对照组给予常规治疗如脱水降颅压、保护胃黏膜预防消化道出血、胰岛素持续泵入控制应激性高血糖、维持水电解质及酸碱平衡、钙离子拮抗剂抗脑血管痉挛等治疗。2组于受伤后第3天和第5天行经颅多普勒测定颈内动脉颅外段及大脑中动脉平均血流速度,计算Lindegaard指数作为评价血管痉挛的指标,指数>3为有痉挛存在[2]。每天记录2组甘露醇的用量。
1.3 预后判断标准 按照格拉斯哥预后评分标准:5分为恢复良好,即尽管有轻度缺陷,患者能恢复正常生活;4分为轻度残疾,可独立生活,能在保护下工作;3分为重度残疾,患者清醒,日常生活需要照料;2分为植物生存,仅有最小反应(如随着睡眠/清醒周期,眼睛能睁开);1分为死亡。
1.4 统计学方法 应用SPSS 11.0统计软件分析数据。计量资料比较采用独立样本t检验;计数资料比较采用χ2检验;等级资料比较采用秩和检验。P<0.05为差异有统计学意义。
2 结 果
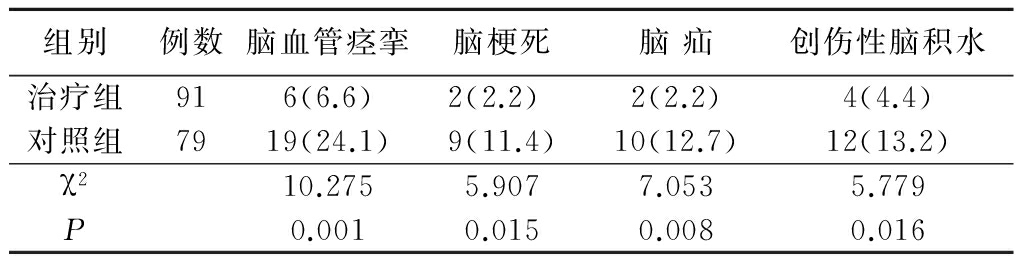
2.1 2组并发症比较 治疗组脑血管痉挛、脑梗死、脑疝、创伤性脑积水等并发症发生率均低于对照组,差异有统计学意义(P<0.05),见表1。
表1 2组并发症比较
Table 1 Comparison of complications between two groups (例数,%)
2.2 2组甘露醇用量比较 治疗组甘露醇用量为(412.6±117.7) g,对照组甘露醇用量为(513.6±139.3) g,治疗组甘露醇用量少于对照组,差异有统计学意义(t=5.124,P=0.000)。
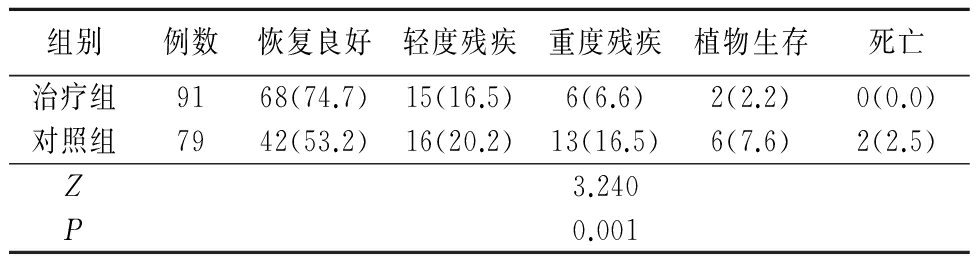
2.3 2组6个月随访格拉斯哥预后评分比较 按照格拉斯哥预后评分标准,治疗组预后好于对照组,差异有统计学意义(P<0.05),见表2。
表2 2组6个月格拉斯哥预后评分比较
Table 2 Comparison of six months Glasgow Prognosis Scale between two groups (例数,%)
3 讨 论
ICP实时监测可以及早发现颅内伤情变化,给予即时处理、早期治疗及药物调整,有利于提高治疗效果和降低病死率。因此,ICP监护的临床价值毋庸置疑。在颅脑损伤患者中除原发损伤外,严重的脑血管痉挛、脑梗死、脑疝及创伤性脑积水同样影响患者的预后,然而tSAH常导致上述并发症的发生[3]。
颅脑损伤合并tSAH的非手术治疗只能依靠患者自行缓慢吸收蛛网膜下腔的积血,当出血量较大时,吸收就会比较困难,故并发症的发生率较高,导致患者治疗效果欠佳。尽早清除蛛网膜下腔积血,去除其影响,并早期通过血性脑脊液的置换减少并发症的发生,降低病残率和病死率,同时通过适当引流还可以直接降低ICP值,减轻脑水肿。目前早期腰穿或腰大池置管外引流治疗tSAH虽有报道[4-5],但由于颅脑损伤患者早期往往伴有急性的ICP增高,引流时缺乏适时监测,短时间内引流量过多,引流速度过快,导致颅内与腰椎蛛网膜下腔之间出现明显的压力差,当压力差达到一定值后,患者就会容易出现脑疝表现[6]。此外,腰穿或腰大池置管外引流导致的压力差使得硬脑膜下间隙增加,当患者存在蛛网膜损伤时,就可能为硬脑膜下积液的形成创造有利条件。这也是部分神经外科医师对此治疗方法持谨慎态度的原因。本研究通过ICP监护下早期先行侧脑室外引流,将颅内血性脑脊液迅速置换,然后在ICP监护下每日行腰穿引流脑脊液治疗可以避免因压力差导致严重并发症的发生。
tSAH常引起患者脑血管痉挛,其机制是多方面的,如红细胞及其降解产物的刺激等,但最终均导致血管平滑肌细胞膜通透性发生改变,钙离子向细胞内流入增加,造成细胞内钙超载,从而导致血管收缩,引起血管痉挛。目前常用钙离子拮抗剂如尼莫地平或法舒地尔抗脑血管痉挛[7-9]。尼莫地平为选择性作用于脑血管平滑肌的钙离子拮抗剂,呈脂溶性,易通过血脑脊液屏障,与中枢神经的特异受体结合,扩张脑血管,增加脑血流量,并可拮抗5-HT、花生四烯酸、TXA2等所致的脑血管痉挛,有效防止或逆转蛛网膜下腔出血引起的脑血管痉挛。蛛网膜下腔出血时,血液中释放出的各种血管收缩物质参与血管痉挛,最终通过肌球蛋白轻链磷酸化造成血管收缩,盐酸法舒地尔通过阻断血管收缩过程的最终阶段,即通过肌球蛋白轻链磷酸化扩张血管抑制血管痉挛。因此,本研究2组均采用尼莫地平或法舒地尔抗脑血管痉挛。有报道表明tSAH患者的原发伤程度、出血量及出血部位等是导致脑血管痉挛的主要危险因素,患者的原发伤越重,蛛网膜下腔出血越多,越易发生脑血管痉挛[10]。而且tSAH导致的严重脑血管痉挛是颅脑损伤后脑梗死的危险因素之一[11]。所以,对合并蛛网膜下腔出血较多的颅脑损伤患者应当尽早、尽快地清除蛛网膜下腔出血,从而减少脑血管痉挛的发生。创伤性脑积水多见于合并蛛网膜下腔出血的颅脑损伤患者,因可引起患者痴呆、精神障碍、生活质量进行性下降等后遗症,是颅脑创伤患者严重的并发症[12]。创伤性脑积水发病急缓不同,临床表现也有所不同。急性创伤性脑积水一般指2周内发生的脑积水,患者ICP呈进行增高,主要是颅高压的症状体征。慢性创伤性脑积水患者多表现为正常颅压脑积水,自伤后3周至出现脑积水症状,一般均不满1年。主要表现为精神症状、运动障碍及尿失禁。其可能的发病机制为tSAH患者脑脊液中积聚的血液堵塞影响了脑脊液循环通路,红细胞崩解释放的炎性物质等引起蛛网膜的无菌性炎症反应形成粘连,阻塞蛛网膜下腔及蛛网膜绒毛而影响脑脊液的吸收与回流,同时tSAH患者脉络丛脑脊液分泌过多,进而导致脑室系统进行性扩张形成脑积水[13-14]。其中血液阻塞脑脊液循环通路与急性创伤性脑积水有关,蛛网膜粘连影响脑脊液的吸收和回流与慢性创伤性脑积水关系密切。研究表明弥漫性蛛网下腔出血、蛛网膜下腔出血的厚度是脑积水出现的危险因素[15]。本研究通过ICP监护下早期先行侧脑室外引流,将颅内血性脑脊液迅速置换,减少了因tSAH导致的并发症,避免了早期行腰穿或腰大池引流引起严重并发症的风险。在治疗中发现脑室外引流对颅内的血性脑脊液引流作用明显,对椎管蛛网膜下腔的血性脑脊液引流效果有限,可能与患者的体位和解剖结构有关。因此,脑室外引流后再行腰椎穿刺将循环到椎管蛛网膜下腔的血性脑脊液清除,此时患者已基本度过脑水肿高峰期,行腰穿治疗脑疝的风险就会很小,同时在腰穿过程中根据监测的ICP值进行调控,可避免引流过度和引流不充分,从而进一步降低发生不良事件的风险。本研究通过腰穿引流血性脑脊液而未采用腰大池置管外引流,考虑到早期经过脑室外引流后残存在椎管内的血性脑脊液量已不多,如果采用腰大池置管引流会增加患者的经济负担,故本研究采用腰穿引流,既降低了医疗费用,又达到了治疗效果。本研究结果显示治疗组脑血管痉挛及脑梗死发生率明显低于对照组,半年随访创伤性脑积水发生率也低于对照组,差异均有统计学意义。
通过监测ICP值调控患者的治疗,当ICP值低于20 mmHg时不用脱水药物降颅压,可给予镇静、降温、保持呼吸道通畅等处理控制患者ICP值的升高。当ICP值大于20 mmHg时,应用甘露醇治疗降低ICP值。当ICP值持续大于20 mmHg不缓解,甚至大于40 mmHg时,及时复查头CT,并结合患者意识状态、瞳孔变化及复查头颅CT结果,具备手术指征者行手术治疗,不具备者继续引流脑脊液并加大甘露醇用量及其他脱水药物治疗。由于本研究治疗组实时监测ICP值,可在脑疝早期或出现前及时发现病情变化并给予适时处理,故治疗组脑疝发生率明显低于对照组。由于甘露醇用量显著少于对照组,也降低了水电解质紊乱和急性肾损伤等的发生概率[16]。经过6个月随访,根据格拉斯哥预后评分本研究治疗组恢复情况明显好于对照组。表明在ICP监护下脑室外引流联合腰穿治疗对减少患者并发症以及提高患者预后的安全性和有效性有明显优势,从而提高了患者的治疗效果和生存质量。本研究对临床治疗有一定的指导价值。
[参考文献]
[1] Parchani A,El-Menyar A,Al-Thani H,et al. Traumatic subarachnoid hemorrhage due to motor vehicle crash versus fall from height:a 4-year epidemiologic study[J]. World Neurosurg,2014,82(5):e639-644.
[2] 彭涛,李定君,徐宏,等.经颅多普勒对外伤性脑血管痉挛的诊断价值[J].中国微侵袭神经外科杂志,2012,17(9):403-405.
[3] Morris NA,Cool J,Merkler AE,et al. Subarachnoid hemorrhage and long-term stroke risk after traumatic brain injury[J]. Neurohospitalist,2017,7(3):122-126.
[4] 马立鑫,李欣隆.早期腰大池引流术治疗外伤性蛛网膜下腔出血[J].中国临床神经外科杂志,2014,19(3):166-168.
[5] 李志峰,陈勇,方红娟,等.腰大池持续引流治疗外伤性蛛网膜下腔出血的系统评价[J].北京医学,2017,39(1):26-30.
[6] 康德智.关于创伤性蛛网膜下腔出血诊疗的争议与探讨[J/CD].中华神经创伤外科电子杂志,2017,3(1):4-6.
[7] 曾善科,陈茂华,徐明跑.法舒地尔在脑出血后脑血管痉挛中的应用研究[J].河北医科大学学报,2013,34(2):198-199.
[8] Lei J,Gao GY,Jiang JY. Is management of acute traumatic brain injury effective? a literature review of published cochrane systematic reviews[J]. Chin J Traumatol,2012,15(1):17-22.
[9] 邱华辉.盐酸法舒地尔联合尼莫地平治疗脑外伤性蛛网膜下腔出血患者的临床研究[J].中国临床药理学杂志,2016,32(17):1553-1556.
[10] Al-Mufti F,Amuluru K,Changa A,et al.Traumatic brain injury and intracranial hemorrhage-induced cerebral vasospasm: a systematic review[J]. Neurosurg Focus,2017,43(5):E14.
[11] 刘斌.中重度颅脑外伤患者继发急性外伤性脑梗死的危险因素和预后分析[J].安徽医药,2016,20(11):2104-2106.
[12] Weintraub AH,Gerber DJ,Kowalski RG. Posttraumatic hydrocephalus as a confounding influence on brain injury rehabilitation: incidence, clinical characteristics, and outcomes[J]. Arch Phys Med Rehabil,2017,98(2):312-319.
[13] Gerber LM,Chiu YL,Carney N,et al. Marked reduction in mortality in patients with severe traumatic brain injury[J]. J Neurosurg,2013,119(6):1583-1590.
[14] Kanat A,Turkmenoglu O,Aydin MD,et al. Toward changing of the pathophysiologic basis of acute hydrocephalus after subarachnoid hemorrhage: a preliminary experimental study[J]. World Neurosurg,2013,80(3/4):390-395.
[15] 曹铖,马继强,梁玉敏,等.中重型创伤性脑损伤后脑积水发生的危险因素分析[J].中华创伤杂志,2016,32(7):602-606.
[16] 郭勇,杨茜,柳晓锋,等.甘露醇导致脑梗死患者急性肾损害的早期诊断[J].河北医科大学学报,2017,38(2):214-216.