乙型肝炎是一种免疫相关性疾病,乙型肝炎病毒(hepatitis B virus,HBV)不直接对肝细胞造成损伤,而是通过免疫反应间接造成肝细胞的损伤,从而引起肝脏病变[1]。研究显示,免疫细胞在肝脏损害过程中起主导作用,其中T、B细胞为细胞免疫重要组织部分,反映乙型肝炎患儿免疫状态,在疾病的发病机制中发挥重要作用[2]。HBV感染时年龄是影响慢性化的主要原因,在围生期和婴幼儿时期,有90%和25%~30%患儿发展为慢性乙型肝炎(chronic hepatitis B,CHB),故对其进行预防和治疗显得尤为重要[3]。HBV感染和结局与机体免疫功能及宿主与病毒间的相互作用有关,在免疫机制能够清除受HBV感染的细胞后,病情得以控制,否则病毒将持续存在[4]。90%的HBV感染患儿可成为慢性病毒携带状态或CHB,其结局与机体免疫功能状态、宿主与病毒间的相互作用有直接关系[5]。T淋巴细胞是介导机体免疫最主要的细胞,可直接对肝细胞膜上所表达的病毒抗原产生免疫反应,发挥清除病毒作用。本研究对58例CHB患儿临床资料进行分析,以探讨T细胞亚群与病毒复制及病毒载量的关系。
1 资料与方法
1.1 一般资料 选取2014年2月—2017年2月在我院就诊的CHB患儿58例,均符合《慢性乙型肝炎防治指南》中儿童乙型肝炎诊断标准[6],并排除自身免疫性肝病、酒精性肝损伤、药物性肝损伤、其他型肝炎等,排除自身免疫性疾病、恶性肿瘤及近1年内进行抗病毒、免疫调节等治疗者。其中男性31例,女性27例;年龄1~14岁,平均(11.3±1.6)岁;乙型肝炎E抗原(human hepatitis B virus e antigen,HBeAg)阳性41例,HBeAg阴性17例;乙型肝炎病毒脱氧核糖核酸(hepatitis B virus-desoxyribose nucleic acid,HBV-DNA)载量103~105拷贝/mL为低载量患儿24例,HBV-DNA载量>105~107拷贝/mL为中载量患儿19例,HBV-DNA载量>107拷贝/mL为高载量患儿15例。另选取同期健康体检儿童35例为对照组,其中男性19例,女性16例;年龄1~13岁,平均(11.5±1.4)岁。2组性别、年龄差异均无统计学意义(P>0.05),具有可比性。
1.2 方法 HBV-DNA定量:采用荧光定量PCR法测HBV-DNA定量,试剂由杭州艾康生物有限公司提供,仪器为美国ABI 7300型基因扩增仪,严格按照说明书进行操作。T细胞亚群测定:应用流式细胞仪测定CD3+、CD4+、CD8+,计算CD4+/CD8+,试剂和仪器购自美国BD公司,严格按照说明书操作。
1.3 观察指标 观察不同HBV感染状态、不同HBV-DNA载量以及HBeAg阳性与阴性T细胞亚群CD3+、CD4+、CD8+、CD4+/CD8+的变化。
1.4 统计学方法 应用SPSS 19.0统计学软件分析数据,计量资料比较分别采用t检验、单因素方差分析和SNK-q检验。P<0.05为差异有统计学意义。
2 结 果
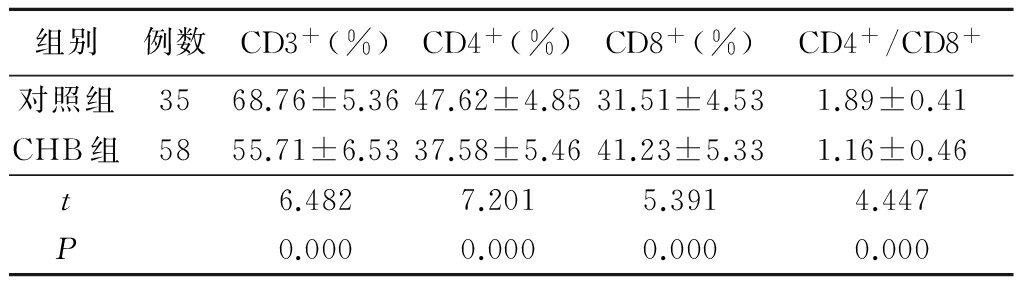
2.1 不同HBV感染状态T细胞亚群比较 CHB患儿CD3+、CD4+、CD4+/CD8+均低于对照组,CD8+高于对照组,差异有统计学意义(P<0.01),见表1。
表1 不同HBV感染状态T细胞亚群比较
Table 1 Comparison of T cell subsets in patients with different HBV infection state![]()
2.2 不同HBV-DNA载量T细胞亚群比较 中载量组CD3+、CD4+、CD4+/CD8+低于低载量组,高载量组CD3+、CD4+、CD4+/CD8+低于低载量组和中载量组,差异均有统计学意义(P<0.01);中载量组和高载量组CD8+高于低载量组,差异有统计学意义(P<0.01),中载量组与高载量组CD8+差异无统计学意义(P>0.05)。见表2。
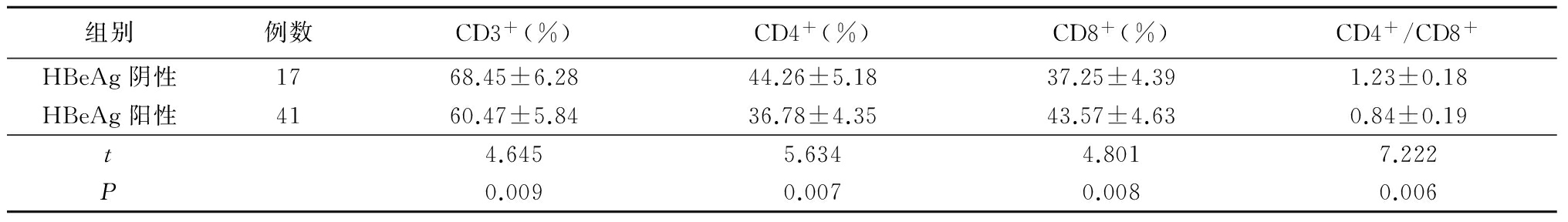
2.3 HBeAg阳性与阴性T细胞亚群比较 HBeAg阳性患儿CD3+、CD4+、CD4+/CD8+均低于HBeAg阴性患儿,CD8+高于HBeAg阴性患儿,差异有统计学意义(P<0.01),见表3。
表2 不同HBV-DNA载量患儿T细胞亚群比较
Table 2 Comparison of T cell subsets in patients with different HBV-DNA loading![]()
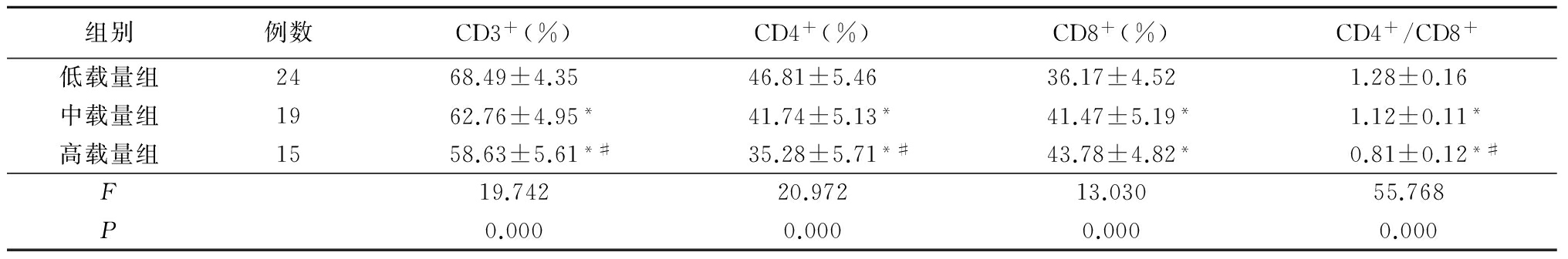
*P<0.01与低载量组比较 #P<0.01与中载量组比较(SNK-q检验)
表3 HBeAg阳性与阴性患儿T细胞亚群比较
Table 3 Comparison of T cell subsets in patients with positive and negative HBeAg![]()
3 讨 论
HBV为嗜肝DNA病毒,感染HBV后病毒在体内不断复制,不能被有效清除,成为HBV慢性感染者,若HBsAg阳性持续6个月以上,且无肝炎相关临床表现及肝功能、B超等检查正常者为慢性携带者,病毒与宿主免疫应答共同作用造成炎症反应和肝细胞损伤即成为慢性肝炎[7]。相关研究认为,乙型肝炎发病机制中宿主的免疫应答起重要作用,机体免疫功能低下是引起HBV感染慢性化的主要原因[8]。据统计,几乎100%宫内感染发展为慢性感染,而新生儿期约为90%,2岁以内者为75%~80%,3~5岁为35%~40%,6~14岁为25%,这种转归机制可能取决于病毒和宿主因素,宿主免疫特异性细胞对病毒清除及疾病转归有重要意义[9-10]。
CD4+T细胞为辅助型T细胞(helper T cell,Th),促进细胞毒性T细胞(cytotoxic T cell,Tc)、B细胞及其他免疫细胞的增殖与分化,在病毒免疫应答中发挥主要作用,辅助调节细胞免疫和体液免疫应答,在清除病毒方面起重要作用[11]。Th包括Th1、Th2细胞,分别参与细胞和抗体介导的免疫应答。儿童时期机体免疫偏向于Th2细胞,HBV感染后T细胞分泌白细胞介素4(interleukin-4,IL-4)、IL-10等细胞因子,下调炎症反应与抑制细胞免疫,而清除肝细胞内的HBV主要依赖于细胞免疫,故较难清除病毒[12]。CD8+T细胞是决定HBV清除状态的关键细胞,由Tc和抑制性T细胞(suppressor T cell,Ts)组成,通过溶细胞机制清除机体感染HBV的肝细胞[13]。CD8+T细胞是决定HBV清除状态的关键亚群,其中Tc是细胞免疫的重要效应细胞,被细胞因子激活后,主要破坏靶细胞,是肝细胞损伤的重要原因,也是病毒清除的重要机制[14]。CD8+表面含有T细胞受体分子和MHCⅡ类特征性分子,在特异性免疫中起识别和呈递抗原作用,通过表面MHCⅡ与其他免疫细胞MHCⅠ结合,识别免疫细胞表面结合抗原物质[15]。儿童时期体内Th1降低,可引起IL-2、干扰素γ等细胞因子分泌不足,而HBV清除主要依赖于细胞介导的免疫反应,故难以清除HBV[16]。CD3+T细胞反映T细胞亚群总数。儿童时期,CD3+T细胞随年龄增长逐渐升高,18岁时接近成年人水平,故儿童时期细胞免疫相对低下[17]。有研究显示,HBV携带者和轻度者CD3+、CD4+低于中重度者,而中度、重度者T细胞亚群无差异性,说明HBV携带和轻度患儿细胞免疫处于耐受期,肝组织学轻度或无明显变化,肝细胞内HBV病毒长期存活并活跃复制,随着细胞免疫功能的恢复,血清转氨酶升高,HBV被逐渐清除,故对于免疫耐受患儿应诱导激活其免疫功能,同时进行抗病毒治疗[18]。本研究结果显示,CHB患儿CD3+、CD4+、CD4+/CD8+低于对照组,CD8+高于对照组,差异有统计学意义(P<0.01)。表明CHB患儿细胞免疫力低下。
HBV-DNA载量是反映HBV感染与病毒复制的重要指标,持续高HBV-DNA载量肝硬化发生率明显升高,故高HBV-DNA载量患儿免疫功能低下[19]。HBV慢性携带儿童存在不同程度细胞免疫异常,随着病毒的不断复制,高载量HBV-DNA可诱发免疫耐受,导致细胞免疫降低,尤其是CD4+、CD8+T细胞功能,也是病毒持续存在导致慢性化的重要因素[20]。研究显示,CD4+降低可能与HBV阳性患儿CD4+T细胞易受抑制及HBV持续存在导致慢性化有关,而CD8+T细胞作为免疫效应的主要细胞,数量增加与病毒清除有关[21]。CHB患儿CD4+T细胞减少,缺乏有效的Th1辅助,CD8+T细胞又不能对病毒进行有效清除,从而造成病程的迁延[22]。目前评价治疗效果的方法是对HBV-DNA载量进行对比,但HBV-DNA载量有时并不能完全反映HBV复制情况,尤其是HBV-DNA载量低至检测水平以下时,肝组织内仍有HBV的复制,患儿仍存在炎症活动[23]。体外实验证实,HBV-DNA载量较低的感染者,特异性T细胞含量一般高于高HBV-DNA载量者,高HBV DNA负荷可抑制特异性T细胞功能[24]。本研究结果显示,中载量组CD3+、CD4+、CD4+/CD8+低于低载量组,高载量组CD3+、CD4+、CD4+/CD8+低于低载量组和中载量组,差异均有统计学意义(P<0.01);中载量组和高载量组CD8+高于低载量组,差异均有统计学意义(P<0.01)。说明随着HBV-DNA载量的升高,CD3+、CD4+、CD4+/CD8+逐渐降低,CD8+逐渐升高,提示乙型肝炎儿童T细胞亚群的改变与HBV-DNA复制有关。
有学者报道,随HBV-DNA复制的增加及HBeAg表达的增强,CHB患儿的细胞免疫紊乱将逐渐加重[19]。随着病毒载量的升高,CD8+逐渐增加,CD3+、CD4+、CD4+/CD8+逐渐降低,说明随着患儿HBV-DNA复制量的不断增加,机体免疫功能紊乱进一步加重,HBV携带患儿T细胞亚群改变与HBV感染有关,也与HBV-DNA复制有关。HBV-DNA复制时,机体存在免疫抑制因子,可抑制CD4+T细胞分泌IL-2及T细胞增殖,而IL-2又可引起T细胞亚群相互影响,引起免疫功能失调,使HBV难以清除[25]。CHB患儿自发清除HBV出现抗-HBe抗体血清转换时,特异性T细胞反应明显增加,应用拉米夫定治疗后,血中可检测到CD4+、CD8+,且较治疗前呈升高趋势,提示通过抗病毒治疗可抑制HBV复制,可能促使特异性免疫功能的恢复[26]。有学者对乙型肝炎患儿T细胞亚群与病毒复制、组织病理的关系进行研究,结果显示HBeAg阴性儿童CD3+、CD4+、CD4+/CD8+高于HBeAg阳性儿童,CD8+低于HBeAg阳性儿童,认为长期抗病毒治疗,可恢复特异性免疫反应,抑制HBV-DNA复制,转换HBeAg血清学或清除HBeAg[27]。本研究结果显示,HBeAg阳性患儿CD3+、CD4+、CD4+/CD8+低于HBeAg阴性患儿,CD8+高于HBeAg阴性患儿,差异有统计学意义(P<0.01)。表明HBeAg可改变T细胞亚群的分布。
综上所述,乙型肝炎患儿T细胞亚群的改变不仅与HBV感染有关,而且还与HBV-DNA复制有关,其复制可进一步加重细胞免疫功能紊乱。
[参考文献]
[1] 应晓波,王丹民,吕国浦,等.不同抗病毒方案治疗慢性乙型肝炎的临床疗效研究[J].中华医院感染杂志,2015,25(14):3213-3215.
[2] 曾跃红,田海清,王新华,等.乙型病毒性肝炎临床转归与机体细胞免疫功能状况的相关性研究[J].中国医药导报,2015,12(5):8-11,12.
[3] 王晓宁,贺鹏程,郭彩利,等.HBV感染对淋巴瘤患者自体外周血造血干细胞采集及植入的影响[J].中国实验血液学杂志,2016,24(5):1397-1403.
[4] 高章圈,李国正,赵建宏,等.河北省开展国家孕前优生健康检查项目临床检验室室间质评结果分析[J].河北医科大学学报,2017,38(2):196-200.
[5] 王京晶.观察HBeAg阳性慢性乙型肝炎患者细胞免疫功能对抗病毒疗效的影响[J].吉林医学,2015,36(9):1832.
[6] 中华医学会肝病学分会,中华医学会感染病学分会.慢性乙型肝炎防治指南(2010年版)[J].中华肝脏病杂志,2011,19(1):13-24.
[7] 杨新星,李东升,周继光,等.乙肝病毒感染不同阶段抗原肽特异性细胞毒性T淋巴细胞的初步研究[J].中国免疫学杂志,2016,32(10):1496-1502.
[8] 润袁敏,饶绘,裴姣,等.乙型肝炎病毒感染患者发病中CD8+T细胞的临床作用机制研究[J].中华医院感染学杂志,2016,26(16):3625-3627.
[9] 陈旭,陈洁,胡娅莉,等.乙型肝炎病毒母婴传播及其预防的研究进展[J].现代妇产科进展,2014,23(10):844-846,848.
[10] 李冶刚,张超飞,郭希邦.慢性乙型肝炎病毒感染者外周血淋巴细胞亚群的变化及检测意义[J].中国慢性病预防与控制,2015,23(10):775-776.
[11] 朱文静,陈江,逯心敏,等.乙型肝炎病毒感染相关疾病患者T淋巴细胞亚群的变化与意义[J].国际检验医学杂志,2015,36(8):1102-1103.
[12] 林建军,赵冬久,童美琴,等.解毒化瘀疏肝方对慢性乙型病毒性肝炎外周血T淋巴细胞亚群的影响[J].中华中医药学刊,2015,33(7):1747-1749.
[13] 聂红明,汪蓉,朱梅萍,等.不同临床状态的HBV感染相关肝病患者T淋巴细胞水平和主要细胞因子表达的比较[J].中西医结合肝病杂志,2015,25(1):8-12.
[14] 邵锦帆,袁晓东,骆必伟,等.慢性乙型肝炎患者外周血中记忆T细胞亚群分布研究[J].江苏预防医学,2015,26(3):15-17.
[15] 程萍,薛博瑜.HBV感染相关性肝病中调节性T淋巴细胞和辅助性T淋巴细胞17失衡的研究进展[J].临床肝胆病杂志,2015,31(4):603-606.
[16] 陈健青,李国英,章旭平,等.巨细胞病毒感染致肝炎患儿外周血T淋巴细胞的表达和意义[J].中国妇幼保健,2015,30(15):6020-6022.
[17] 杜振华,鲍布和,王仁杰,等.外周血DNT细胞及T细胞亚群变化与乙型肝炎慢性化的相关性研究[J].检验医学,2015,30(7):723-727.
[18] 蒙达礼,苏明华,江建宁,等.慢性乙肝病毒携带者血清ALT、AST、HBV-DNA及HBVM与肝组织病理的关系[J].广西医科大学学报,2015,32(2):229-231.
[19] 闰泰山,刘杰.儿童慢性乙型肝炎病毒携带者T细胞亚群与病毒载量的关系[J].中国药物经济学,2014,9(11):237-238,239.
[20] 郭银燕,袁春蓓,俞海英,等.慢性乙型肝炎与肝衰竭患儿外周血T淋巴细胞亚群的差异[J].肝脏,2014,19(7):515-517.
[21] 李铃,敬雪明,朱其荣,等.乙肝病毒感染后不同临床类型及HBV DNA载量与外周血T细胞亚群变化的相关性分析[J].中国现代医学杂志,2015,25(17):35-41.
[22] 王慰,杨莉,高恒波,等.不同血清HBV DNA载量慢性乙型肝炎病毒携带者外周血T淋巴亚群的变化[J].实用肝脏病杂志,2015,18(1):74-75.
[23] 刘玲.慢性乙肝患者HBV-DNA载量与免疫学检测及肝功能的关系分析[J/CD].临床医药文献电子杂志,2016,3(34):6773.
[24] 郑长涛,李东良,吴志贤,等.替比夫定联合阿德福韦酯治疗青年高病毒载量HBeAg阳性慢性乙型肝炎的临床观察[J].药物评价研究,2016,39(4):619-622.
[25] 夏红,周智,杨玉霞.乙型肝炎患者恩替卡韦抗病毒治疗后外周血T淋巴细胞PD-1的表达及其与HBeAg血清学的关系[J].海南医学院学报,2016,22(7):655-657.
[26] 马骉,陈恋恋,朱春凯,等.慢性乙型肝炎患者血清HBV-DNA与e抗原含量的关系[J].中国现代药物应用,2016,10(8):28-29.
[27] 刘斯静,高霞,薛鹏,等.PNPLA3基因多态性与HBV感染易感性的关联性分析[J].河北医科大学学报,2017,38(6):628-632.