临床上无骨折脱位型脊髓损伤(cervical spine cord injury without radiographic abnormality,CSCIWORA)常见,其是在颈椎发生退变的基础上经受外伤后出现的四肢感觉及运动障碍[1-6]。颈椎X线及CT检查无椎体及附件的骨折脱位,但颈椎MRI可以清楚地显示脊髓解剖结构、周围组织的压迫情况以及脊髓内的信号改变,T2加权像上脊髓信号的改变可以作为诊断脊髓损伤的主要依据,在T2加权像上受损区域信号强度明显增高,高信号区域不规则且面积大小不等[3,6];同时,脊髓水肿、出血、炎症反应、脊髓坏死软化及胶质细胞增生等病理改变均可以通过脊髓信号变化加以反映[5-7]。采用手术治疗的CSCIWORA患者其神经功能恢复效果要明显优于接受非手术治疗者。因此,对有手术意愿的患者应尽快给予前路或后路脊髓减压术。在临床随访过程中发现,术后部分患者脊髓内信号强度可逐步减弱或消失,而另一部分患者的信号强度则无明显衰减,其信号变化与神经功能的恢复是否存在联系呢?为此,本研究纳入106例具有脊髓高信号的无骨折脱位型颈髓损伤患者,术后根据颈髓内信号的转归情况进行分组,进而探讨信号变化与神经恢复所存在的内在关系。现报告如下。
1 资 料 与 方 法
1.1一般资料 将2013年10月—2015年12月在我院接受手术治疗的具有脊髓高信号的无骨折脱位型颈髓损伤患者106例纳入研究,术后1年时根据患者颈髓内高信号的转归情况分为3组;A组(信号强度恒定组)20例,男性13例,女性7例,年龄21~56岁,平均(40.6±12.5)岁,受伤时间(6.4±1.7) d,接受前路颈髓减压术者11例,后路减压者9例;B组(信号强度减弱组)38例,男性20例,女性18例,年龄20~55岁,平均(39.8±10.9)岁,受伤时间(6.6±1.8) d,前路减压者17例,后路减压者21例;C组(高信号消失组)48例,男性25例,女性23例,年龄22~57岁,平均(40.2±11.3)岁,受伤时间(6.2±1.6) d,前路减压者23例,后路减压者25例。3组性别、年龄、伤后时间、减压方式差异均无统计学意义(P>0.05),具有可比性。
本研究经医院伦理委员会批准;患者均签署知情同意书。
1.2纳入及排除标准 纳入标准:①有明确的颈椎外伤史;②行X线及CT检查未见明显颈椎骨折及脱位;③伤前四肢感觉及运动正常,伤后出现不同程度的感觉及运动障碍;④伤后颈椎MRI可见脊髓受压,颈髓内呈高信号改变。排除标准:①无完整的影像学资料;②并发颅脑、脏器及四肢骨折,影响预后判断者;③依从性差,不能完成至少1年的临床随访。
1.3影像学资料 行颈椎X线、CT及MRI检查。X线及CT检查可以明确颈椎的曲度情况,是否存在椎体的骨折及脱位;MRI检查可以明确脊髓的受压节段及压迫源,指导手术方案的选择与制定,在T2加权像上测量手术前后高信号区面积,并观察高信号的转归情况。
1.4治疗方法 前路脊髓减压:采用颈椎前路椎间盘摘除/椎体次全切除内固定术,全身麻醉后取仰卧位,分离显露至病变椎间隙,定位准确后切除椎间盘,刮除软骨终板,去除后纵韧带和后缘增生的骨赘,植入Cage或钛网,前方钛板固定。后路脊髓减压:颈后正中切口,分离显露后方骨质结构,高速磨钻在小关节突内侧缘2 mm处开槽,开门侧磨透椎板全层,门轴侧保留内层骨皮质,切断头尾端残留的棘上韧带及棘间韧带,剥开椎板间黄韧带,沿门轴将椎板整体掀开,选择合适长度钛板桥接固定。
1.5疗效评定 术后1年时,由2位高年资医师对颈椎MRI T2加权像下的髓内高信号转归进行分类,当发生分歧时与第3位医师商议决定。采用日本骨科协会(Japanese Orthopedic Association, JOA)颈脊髓损伤功能评价标准(满分17分)对3组患者进行评估;末次随访时的神经功能改善率=(术后JOA评分-术前JOA评分)/(17-术前JOA评分)×100%[4]。
在MRI T2加权像正中矢状位图像上,用数码相机(Canon IS960,Tokyo,Japan)拍摄图像后上传,采用 CAD(Computer Aided Drafting) 制图软件(中国中望软件公司) 测量脊髓高信号区域面积。
1.6统计学方法 应用SPSS 17.0统计学软件包分析数据。计量资料比较分别采用配对t检验、单因素方差分析和SNK-q检验;计数资料比较采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
106例患者术后1年根据信号转归分为A组20例(图1),B组38例(图2),C组48例(图3)。术前,3组JOA评分差异无统计学意义(P>0.05),术后3组JOA评分均显著高于术前,C组JOA评分高于A组和B组,差异有统计学意义(P<0.05);B组神经功能改善率高于A组,C组神经功能改善率高于A组和B组,差异均有统计学意义(P<0.05)。见表1。

Table1Comparison of JOA score in the3groups
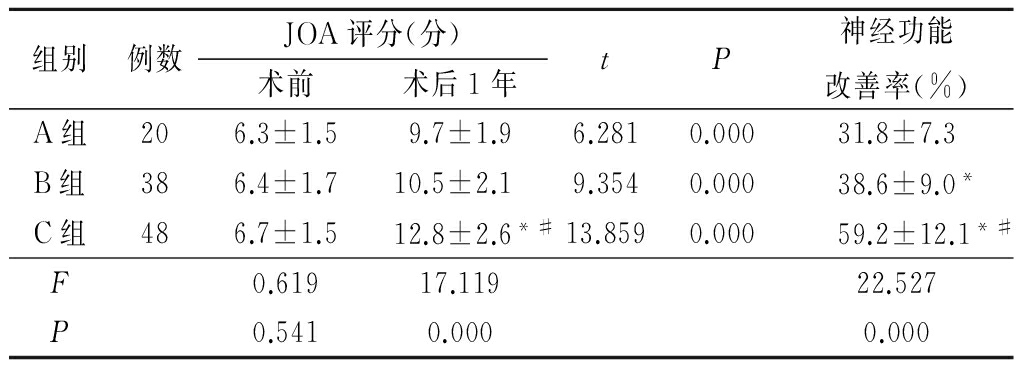
*P<0.05与A组比较 #P<0.05与B组比较(SNK-q检验)
3 讨 论
CSCIWORA的发病机制复杂,颈椎退行性改变及不同程度的外力是损伤的直接原因。这种退行性改变包括黄韧带肥厚、后纵韧带肥厚或骨化、颈椎间盘突出、椎体后缘骨赘及颈椎不稳等,上述基础病变的存在均可以导致椎管的有效容积减小,也使得椎管内的储备空间缩小,颈椎遭受一定程度的外力冲击,虽然这种外力尚不足以导致韧带断裂和椎体的骨折脱位,但可使椎管容积瞬时变小,从而诱发脊髓损伤[1,8]。此外,外力作用在颈椎过伸体位下更易发生损伤;因为相比于中立位和过屈位,过伸体位下的颈椎管有效容积更小,前方颈椎间盘突出向后压迫,后方肥厚的黄韧带可形成皱摺向前挤压,形成“钳夹”之势。张亮等[9]认为动力位MRI在显示颈髓受压、颈椎稳定性和损伤程度上更有优势,因为有55%患者其可疑损伤节段在过伸位MRI上狭窄程度较中立位加重1级,有35%患者可加重2级,该技术可作为常规中立位MRI的重要补充。本研究所纳入患者的平均年龄在40岁左右,其影像学资料上均存在程度不等的颈椎退行性改变,如椎体前后缘骨赘、椎间盘突出、后纵韧带肥厚等,这些病理基础的存在使得椎管的有效储备空间减小,当颈髓受到外力作用后更易发生脊髓损伤。
发生CSCIWORA后,可在MRI T2加权像上观察到髓内高信号改变,这一影像学特征受到越来越多专家学者的关注[3-6]。尹飞等[4]对589例CSCIWORA患者行颈椎MRI检查显示,有412例(69.9%)患者在T2加权像上出现脊髓高信号。王晓明等[6]对46例CSCIWORA患者行MRI检查发现,有44例(95.7%)患者髓内发生信号改变。MRI T2加权像上脊髓信号的改变临床上常作为诊断脊髓损伤的主要依据[6]。脊髓水肿、出血、炎症反应、脊髓坏死软化及胶质细胞增生等病理改变均可以通过脊髓信号变化加以反映[10]。脊髓水肿而无小出血点时,T2加权像为高信号,若髓内有较大局灶性出血时,T2加权像呈低信号改变[11-12]。脊髓水肿时蛋白与水结合增多,故在T1加权像可呈正常强度信号或条状及灶性略低信号区,而T2加权像上则呈高强度信号;一旦脊髓出现软化或囊性变后T1加权像上会呈高信号,而T2加权像上则呈低信号改变[1]。
脊髓信号变化与预后是否存在一定关系呢?陈启明等[1]认为,颈髓MRI上的信号改变可以作为CSCIWORA预后评估的重要指标,脊髓无信号改变或信号改变仅表现为脊髓水肿,且信号范围局限时预后较好,而MRI信号呈髓内出血改变且范围广者预后较差。张鹏等[7]发现,颈髓损伤后MRI T2加权像上高信号的出现与神经细胞凋亡存在相关性,随着信号比值的增高,细胞凋亡越明显。另有学者认为,脊髓内高信号属于可逆性改变,一般出现脊髓高信号的患者症状较重,其病理改变为脊髓水肿和脱髓鞘[13]。急性期CSCIWORA患者髓内信号多为T1加权像等信号,T2加权像高信号,如果进展至慢性期时T1加权像仍为等信号,T2加权像上高信号消失,则提示神经功能可获得较好恢复,若T1加权像呈现局限性低信号,T2加权像呈局限性高信号,则表明脊髓已出血坏死或囊性变,提示某些功能已呈永久性损害,预后较差。
本研究对接受颈髓减压术后的患者进行随访,只根据T2加权像上髓内高信号转归情况进行了分组研究。在短期(1年)随访期内发现髓内高信号呈3种变化,即髓内高信号强度无明显减弱(A组)、信号强度减弱(B组)及高信号完全消失(C组)。通过相关数据分析得出,3组术后神经功能均获得改善,神经功能改善率呈现递增趋势。说明通过手术方法解除脊髓压迫后,“缺血-水肿-缺血”这一恶性循环获得有效控制,脊髓内的病理改变部分缓解或完全终止[4]。表明脊髓损伤轻者(C组)水肿可以很快消退并重新建立血液循环,神经细胞未发生坏死及囊性变,反映到脊髓信号变化上则为高信号的完全消失;脊髓损伤重者(A组),大量神经细胞出现坏死及胶质细胞增生,体现在信号变化上为高信号无明显减弱;B组脊髓损伤程度介于A、C 2组之间,高信号呈减弱趋势。这一结论与宋红星等[14]研究所得出的论断基本相同。
[参考文献]
[1] 陈启明,陈其昕.非手术治疗无骨折脱位型颈脊髓损伤预后的的多因素分析[J].中国骨伤,2016,29(3):242-247.
[2] 胥正锋,熊敏,曾庆敏,等.无骨折脱位型颈中央脊髓损伤的治疗方法选择[J].中国临床医学,2013,20(3):321-323.
[3] 李红双,史浩,于台飞.MRI新技术在脊髓病变方面的研究进展[J].医学影像学技术杂志,2012,22(5):824-827.
[4] 尹飞,朱灏宇,朱庆三,等.无骨折脱位型颈脊髓损伤的预后分析[J].中华创伤杂志,2014,30(2):100-102.
[5] 赵鹏,陈学明,刘亚东,等.无骨折脱位型颈脊髓损伤患者颈髓的弥散张量成像[J].中国康复理论与实践,2015,21(7):838-840.
[6] 王晓明,陈丽娟,贾永庚,等.无骨折脱位型颈髓损伤MRI表现和损伤部位表观弥散系数与损伤程度的相关性[J].中国康复理论与实践,2015,21(4):394-396.
[7] 张鹏,王培鑫,申勇,等.颈脊髓MRI高信号与神经细胞凋亡的相关性研究[J].中国矫形外科杂志,2014,22(2):144-150.
[8] 申练兵,谭俊铭,张颉锋.颈椎管扩大成形术治疗颈脊髓过伸性损伤[J].临床和实验医学杂志,2013,12(19):1563-1564.
[9] 张亮,刘忠军,王静成,等.颈椎动力位MRI在无骨折脱位型脊髓损伤治疗方案选择中的价值[J].实用骨科杂志,2016,22(10):952-956.
[10] 王学海,张健.成人放射影像学异常型颈髓损伤的诊治进展[J].河北医科大学学报,2016,37(10):1231-1234.
[11] 曹磊,刘记存,吝娜,等.急性颈椎创伤磁敏感加权成像及STIR扫描序列的应用价值[J].河北医科大学学报,2014,35(6):650-653.
[12] Mohanty SP,Bhat NS,Singh KA,et al. Cervical spinal cord injuries without radiographic evidence of trauma:a prospective study[J]. Spinal Cord,2013,51(11):815-818.
[13] 李福明.脊髓型颈椎病颈髓磁共振T2高信号与预后关系的研究进展[J].河北医科大学学报,2011,32(8):988-989.