宫颈癌是仅次于女性乳腺癌的一种危害严重的恶性肿瘤,全球范围内每年有52.8万例新发宫颈癌患者,其中约26.6万例患者因此病导致死亡,这些死亡病例中85%发生在广大发展中国家[1]。我国宫颈癌每年新增病例13万,占世界新发病例总数的1/4左右[2]。虽然近些年我国投入大量人力、财力积极推进宫颈癌筛查和防治工作,但其发病率和病死率始终居高不下,且发病年龄趋于年轻化[3],给家庭和社会带来非常沉重的经济负担,也严重制约着当地经济的发展。河北省唐县地处太行山东麓,属于国家级贫困县,经济、文化落后,人们防癌意识淡薄。本研究对2016年5月—2017年5月在河北省唐县人民医院妇科门诊就诊5 587例妇女进行机会性筛查的结果加以分析,旨在为当地宫颈癌的防治提供依据。
1 资 料 与 方 法
1.1一般资料 选择2016年5月—2017年5月在河北省唐县人民医院妇科门诊就诊妇女中自愿进行宫颈癌筛查者5 587例,年龄18~65岁,平均为(38.54±4.43)岁。筛查时无妊娠、未在月经期,无子宫切除史,无肿瘤放化疗史。
1.2方法 自愿筛查妇女均行宫颈细胞学检查(Thinprep cytologic test,TCT)和(或)人乳头瘤病毒(human papilloma virus,HPV)检测,如果TCT结果≥意义不明的不典型鳞状细胞(atypicalsquamous cells of undetermined significance,ASC-US)和(或)HPV检测阳性者,进一步行阴道镜下检查,可疑病变时进行宫颈活组织病理学检查。
1.2.1TCT 于非月经期进行。检查前禁止性生活及阴道内用药,应用Thinprep液基薄片(石家庄新世纪公司),使用专制的颈管刷分别于宫颈外口、宫颈管内顺时针旋转5~6周,然后将刷子放入盛有Thinprep细胞保存液专用瓶内,按操作规范制片、阅片。以TBS分类系统进行细胞学诊断,判读结果阳性(即≥ASC-US)依次为ASC-US、不能排除高度鳞状细胞病变的不典型鳞状细胞(atypical squamous cells-cannot exclude HSIL,ASC-H)、低级别鳞状上皮内病变(lower-grade squamous intraepithelial lesions,LSIL)、高级别鳞状上皮内病变(high-grade squamousintraepithelial lesions,HSIL)、不典型腺细胞(atypical glandular cells,AGC)和宫颈癌。
1.2.2HPV检测 于非月经期采取标本,且检测前3 d阴道内未使用药物,24 h内禁止夫妇同房。取样方法:先用棉签拭去宫颈管内表面的黏液,然后用特制小刷子在鳞-柱状上皮交界处,顺时针旋转3周,将小刷子放入盛有专用保存液的小瓶中。将取好的样本按原位杂交免疫荧光法用HPV-DNA标准化试剂盒(武汉生物科技公司)依实验步骤进行规范操作。
1.2.3阴道镜检查和宫颈组织活检 TCT结果≥ASC-US和(或)HPV阳性者行阴道镜检查和宫颈组织活检。在阴道镜检查下发现可疑病变时行醋酸试验或碘试验,阳性部位处取材活检。若正常即取移行带处3、6、9、12点活检,以病理检查结果为诊断的金标准,其异常病理结果为宫颈上皮内病变(cervical intraepithelial neoplasia,CIN)2/3和宫颈癌,观察不同检测方法检出≥CIN2的检出率。
1.3统计学方法 应用SPSS 19.0软件分析数据。计数资料比较采用χ2检验;敏感度、特异度、准确度的计算采用四格表的试验性诊断分析。P<0.05为差异有统计学意义。
2 结 果
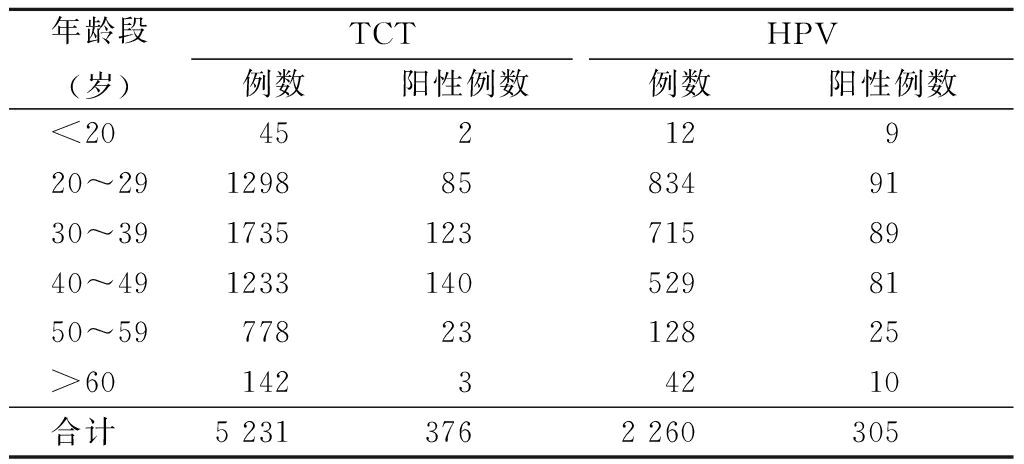
2.1TCT及HPV检测结果 行机会性筛查的5 587例妇女中,5 231例妇女进行了TCT,阳性376例(TCT结果≥ASC-US),阳性率7.192%;2 260例行HPV检测,阳性305例,阳性率13.501%,其中低、中危阳性75例,高危阳性230例;1 904例同时行TCT+HPV联合检测,联合检测阳性195例,阳性率10.157%。TCT阳性及HPV检测阳性主要集中在20~49岁年龄段,见表1。
表1 TCT及HPV检测结果
Table1The result of TCT and HPV
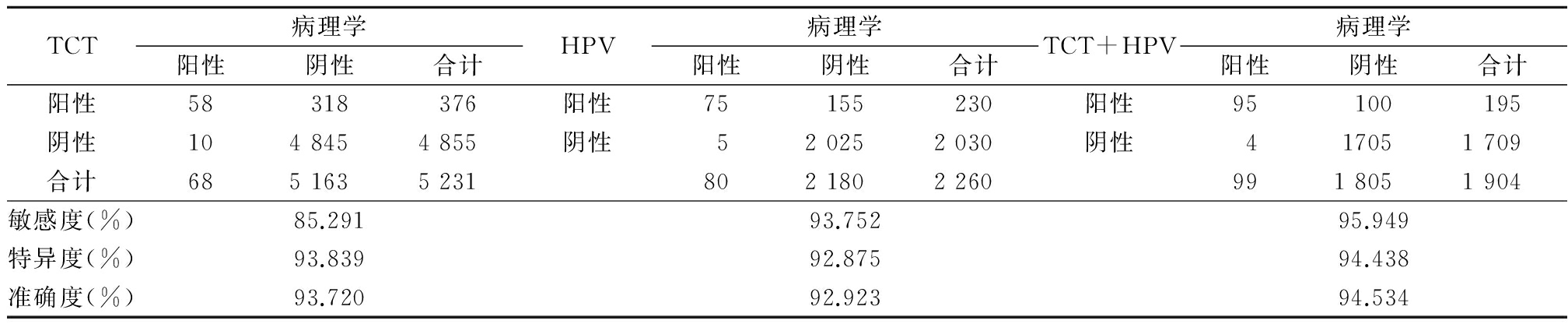
2.2TCT结果≥ASC-US、HPV阳性者行阴道镜检查和宫颈活组织病理学检查结果 TCT结果≥ASC-US,检出≥CIN2病变68例(CIN2/3 65例,宫颈癌3例),检出率1.299%(68/5 231);HPV阳性检出≥CIN2病变80例(CIN2/3 76例,宫颈癌4例),检出率3.539%(80/2 260);二者联合阳性检出≥CIN2病变99例(CIN2/3 95例,宫颈癌4例),检出率5.199%(99/1 904)。3种检测方法中,二者联合阳性检出≥CIN2病变者最高,高于HPV阳性、TCT结果≥ASC-US,差异均有统计学意义(χ2=317.388,P<0.05)。
2.3TCT+HPV检测的敏感度、特异度及准确度 3种检测方法中,联合检测敏感度最高,其次为HPV检测;而3种检测方法特异度、准确度相似。见表2。
表2 TCT+HPV检测的敏感度、特异度、准确度结果比较
Table2Comparison of sensitivity,specificity and accuracy of TCT+HPV detection(例数)
3 讨 论
宫颈癌严重威胁女性生命健康,一旦罹患将给家庭和社会带来沉重经济负担。但宫颈癌是可防治的疾病,它的发生存在着一个漫长的癌前病变过程,即从癌前病变发展至宫颈癌需要5~10 年或更长时间。如果在这个较长的疾病发展过程中,采取科学、有效、规范的防癌筛查,及时发现癌前病变并给予治疗,就可阻断宫颈癌的发生,达到早期发现、早期诊断、早期治疗从而降低宫颈癌发生率的目的。
3.1TCT、HPV检测结果分析 王亚凡等[4]对石家庄市9县53 442名农村妇女采用TCT进行宫颈癌筛查,TCT 阳性检出率为4.332%。本研究结果显示,参与TCT者5 231例,TCT阳性376例,阳性率7.214%。高于王亚凡等[4]的研究,也高于Wright等[5]学者的相关报道。原因可能是唐县区域门诊就诊人群宫颈病变患病概率本身较高;也有可能是因为本研究纳入的例数较少;再就是TCT属于细胞形态学观察,细胞形态学的检测结果与病理诊断医师的知识水平、经验等主观因素密切相关,也与病理技师制片过程中的每一个环节有关,使结果出现假阴性或假阳性;此外,不同实验室之间存在诊断上的差异,这种差异重复性较差,同一例被检者可能有不同的诊断结果。
本研究中2 260例妇女行HPV检测,HPV阳性305例(其中高危型阳性者230例),阳性率13.503%。较承德地区阳性率19.273%略低[6],同时也低于单玮等[7]的研究。推测可能是HPV感染存在地区和人群差异,与当地经济、文化及人们健康意识有关。马光斌等[8]的报道也表明了同样的观点。
本研究结果还显示,HPV感染检测敏感度(93.752%)高于TCT(85.291%)低于联合检测(95.949%),但特异度及准确度三者无明显差别。与李海萍[9]的研究一致。分析可能原因为:TCT虽然能有效检出宫颈癌和癌前病变,但是制片与阅片整个过程需要有力的质控管理系统,人员需要经过严格的培训,如果相关人员缺少专业知识、资质认证,导致TCT的假阴、阳性是不可避免的。这与国内一些学者报道一致[10],这也正是基层医院面临的困难。HPV 检测是采用分子生物学方法检测 HPV-DNA,操作流程标准、客观,实验室与实验室之间检测重复性好[11],故敏感度要高于TCT。本研究结果也证明了这一点。但 HPV检测缺点是价格相对较贵,实验室条件要求较高,操作人员需掌握相关的分子生物学知识。
3.2TCT+HPV联合检测的优势 癌症筛查的目的是早期发现各级别的癌前病变患者,并进行阻断性治疗,从而防止癌的发生。本研究结果显示,TCT (1.299%)较高危型HPV检测(3.539%)检出≥CIN2/3的比例明显少(P<0.05)。这与郭艳利等[12]的报道一致。然而,HPV检测的敏感度虽然高于TCT,但是也有其他不足,其一是有可能漏诊,因为有一些宫颈癌(主要是腺癌)和癌前病变患者的高危型HPV是阴性的;其二是阴道镜下活组织检查转诊较高,高危型HPV初筛阳性者,又进一步行阴道镜检查,造成医疗资源过多浪费,也给患者带来相应的经济负担。本研究结果显示联合检查阳性者组织病理≥CIN2/3和宫颈癌的检出率(5.199%)明显高于高危型HPV阳性、TCT阳性者。Wright等[13]研究也表明实施联合筛查效果优于TCT筛查和HPV筛查。有研究表明联合检测除了能提高宫颈癌前病变检出率外,还能延长宫颈癌筛查间隔。美国宫颈病理和阴道镜学会推荐,如果TCT和高危型HPV均为阴性,可以5年后再进行筛查[14]。
3.3筛查方案应因人而异,不能千篇一律 虽然本研究结果表明联合检查能明显提高宫颈癌和癌前病变的检出率,但是也给患者带来了过多的经济负担,广大农村地区尤其是偏远山区,大多数家庭经济较贫困,来医院看病非常不容易。应根据被检者的实际情况和医院相应的检测条件,选择TCT或HPV,经济条件尚可者可首选联合检测,特别是对于30~ 65岁的妇女,从而提高检出率和覆盖面。
本研究显示,门诊就诊患者多数伴随临床症状,有的甚至病情很严重,她们是在不能再忍、不能再拖时才来医院就诊。笔者认为针对此类患者可先行TCT,结果为异常细胞学ASC-H、LSIL、HSIL和AGC时,立即进行阴道镜检查,不必同时再行高危HPV检测,这样可减轻患者的一部分经济负担;结果为异常细胞学ASC-US时,如果ASC-US者均进行阴道镜下活检,将导致大部分妇女过度诊断,造成不必要的检查。反之,可能又有少部分高级别病变患者漏诊。鉴于此,笔者认为可进一步行高危型HPV检测。美国宫颈病理和阴道镜学会也推荐该种方法[15]。建议异常细胞学ASC-US时首选高危型HPV检测并进行分流管理,高危型HPV阴性的ASC-US妇女可以选择随访,不必要立即进行阴道镜检查,从而节省医疗资源,减少过度诊断;对于高危HPV阳性者,必须进行阴道镜检查及宫颈活检,未发现≥CIN2病变者,应进一步行宫颈管诊刮或诊断性锥切,以防漏诊。总之,筛查方案应因人而异,既避免漏诊也要遵循成本-效益原则,节约医疗资源。
虽然本研究是县级区域内门诊就诊者的相关筛查资料,入选对象可能存在偏倚,研究人群数目还不足够大,代表性有限,但仍可提示TCT和(或)HPV检测是宫颈癌筛查的有效方法,以联合检测为最高,其次是高危型HPV检测。尽管如此,筛查方案也应结合当地经济状况及人们对宫颈癌筛查的认知和接受能力,依据每个人的实际情况,选择适宜的筛查方法,以最大限度地提高筛查效率和筛查覆盖率[16]。
[参考文献]
[1] Torre LA,Bray F,Siegel RL,et al. Global cancer statistics,2012[J]. CA Cancer J Clin,2015,65(2):87-108.
[2] Mohsen Naghavi MD,PhD MPH. Global Burden of Disease Cancer Collaboration. The Global Burden of Cancer 2013[J]. JAMA Oncol,2015,1(4):505-527.
[3] 董航,刘华章,林国桢,等.广州市2000-2011年宫颈癌发病趋势及年龄分布特征[J].中华疾病控制杂志,2015,19(5):451-453.
[4] 王亚凡,刘晓旭,莫中福,等.河北省9个县农村妇女宫颈癌筛查结果分析[J].中国妇幼保健,2015,30(36):6471-6473.
[5] Wright TC Jr,Stoler MH,Behrens CM,et al. Interlaboratory variation in the performance of liquid-based cytology:insights from the ATHENA trial[J]. Int J Cancer,2014,134(8):1835-1904.
[6] 祁志宇,张丽倩,何英杰,等.承德地区HPV 感染及危险因素分析[J].中国公共卫生,2016,32(12):1669-1673.
[7] 单玮,张涛,张铁军,等.我国女性人乳头瘤病毒(HPV) 感染的流行病学现状[J].中华疾病控制杂志,2017,21(1):89-92.
[8] 马光斌,王永红,严毅,等.陇南市武都区农村中年妇女宫颈癌及相关知识、态度调查[J].中国健康教育,2016,32(9):818-821.
[9] 李海萍.高危型人乳头状瘤病毒16、18型DNA 检测联合液基薄层细胞学在宫颈癌筛查中的临床价值及随访[J].中国老年学杂志,2017,37(18):4551-4553.
[10] 郭桂芝,周遵伦,杨拉,等.贵州老年女性宫颈癌筛查的分析评价[J].现代妇产科进展,2017,26(6):459-462.
[11] Huh WK,Ault KA,Chelmow D,et al. Use of primary high-risk human papillomavirus testing for cervical cancer screening:interim clinical guidance[J]. Gynecol Oncol,2015,136(2):178-182.
[12] 郭艳利,游珂,张睿怡,等.宫颈细胞学联合高危型 HPV 检测在子宫颈癌及癌前病变检出中的作用[J].中国妇产临床杂志,2017,18(1):3-6.
[13] Wright TC,Stoler MH,Behrens CM,et al. Primary cervical cancer screening with human papillomavirus: end of study results from the ATHENA study using HPV as the first-line screening test[J]. Gynecol Oncol,2015,136(2):189-197.
[14] Anthony P,Feinn R,Brenner B,et al. The addition of high-risHPV testing to anal cytology increases the identification of analdysplasia in HIV-infected patients[J]. Conn Med,2015,79(7):389-394.
[15] Snyman LC,Dreyer G,Visser C,et al. The vaccine and cervica cancer screen project 2(VACCS 2):linking cervical cance screening to a two-dose HPV vaccination schedule in the South West district of Tshwane,Gauteng,South Africa[J]. S Afr Me J,2015,105(3):191-194.
[16] 孟雪,张红杰,杨楠,等.保定市进城务工女性宫颈癌筛查参与意愿分析[J].现在预防医学,2017,44(10):1785-1787.