神经源性膀胱是一类由神经性病变导致膀胱和(或)尿道功能失常,进而产生一系列并发症的疾病总称[1]。脑卒中后排尿功能障碍多为无抑制性神经源性膀胱,临床表现为尿频、尿急及尿失禁,膀胱感觉正常、容积较小,尿流通畅,无残余尿[2]。国外研究表明,脑卒中后尿失禁的发生率为32%~79%[3-4]。 脑卒中后神经源性尿失禁,会造成患者巨大的躯体和心理痛苦,严重影响患者的生存质量,同时也会引起许多的并发症。目前对于神经源性膀胱的治疗国内外研究主要集中于药物、电刺激及手术,但对于脑卒中后神经源性尿失禁无特效药物及手段[5]。本研究采用膀胱肌肉训练方法对脑卒中后神经源性尿失禁患者排尿功能进行干预,取得满意效果,现报告如下。
1 资 料 与 方 法
1.1一般资料 选取2015年1—10月于我院康复医学科住院的脑卒中首次发病后神经源性尿失禁患者82 例,采用随机数字表法分为观察组和对照组各41例。干预过程中,观察组因出院脱落1例,病情发生变化转科1例;对照组患者不愿继续配合丢失2例。对照组39例中男性26例,女性13例,年龄35~65岁,平均(52.64±6.92)岁,脑出血19例,脑梗死 20例。观察组39例中男性30例,女性9例,年龄35~65岁,平均(50.92±7.76)岁,脑出血20例,脑梗死19例。2组年龄、性别、卒中类型差异均无统计学意义(P>0.05),具有可比性。
本研究经医院伦理委员会通过,所有患者及家属自愿加入本研究并签署知情同意书。
1.2纳入标准和排除标准 纳入标准:所有患者脑卒中首次发病均符合第7版《中国脑血管病防治指南》中脑卒中诊断标准,同时经颅脑CT或MRI检查确诊;经尿动力学检查确诊为神经源性尿失禁;无留置导尿管或拔除后;既往无泌尿系手术史且尿常规正常;意识清楚且生命体征平稳。排除标准:存在泌尿系原发疾病;脑卒中前存在尿失禁;痴呆;并发严重心、肝、肾疾病。
1.3方法 2组均给予常规的临床治疗:①神经营养药物治疗;②中频脉冲治疗[6],应用电脑中频治疗仪,将两电极片对置,分别置于患者下腹部耻骨联合上和骶尾部,采用15号处方,脉冲强度以患者耐受为宜,20 min/次,1次/d。根据《临床护理实践指南(2011版)》结合临床实践给予常规护理措施:①保持床单位整洁;②保持会阴区皮肤清洁干燥,会阴护理1次/d;③尿失禁的饮食指导,避免饮用浓茶、咖啡、粥、利尿剂及辛辣食物,定时定量饮水。观察组在对照组基础上给予膀胱肌肉训练:①训练于排尿后20~30 min开始,饮水200~300 mL,指导患者进行腹式呼吸,缓慢且有力地收缩及放松以肛提肌为主的会阴部肌肉2~3 min,每次收缩3~5 s,放松5 s,初次练习2次/d,后逐渐增加至4次/d;②将手掌心放在膀胱区按顺时针方向轻轻按摩3~4 min,按摩力度由轻到重,再由重到轻,整个过程密切观察患者反应,按压最重力度以患者不感觉不适为准;③训练定时排尿及延时排尿,完成上述训练后,让患者听流水声,利用条件反射诱导其排尿,即使无排尿意愿,也要鼓励患者想象需要排尿同时作排尿动作,患者开始排尿后指导其有意识放慢排尿速度或中断尿流2~3次。
1.4效果评定标准 2组均于干预前、干预后3周应用排尿日记的频率-尿量图表,主要记录患者日排尿频次及单次排尿量。
1.5统计学方法 应用SPSS 17.0统计软件分析数据。计量资料比较分别采用配对t检验和独立样本的t检验。P<0.05为差异有统计学意义。
2 结 果
干预前2组日间排尿频次和单次最大尿量差异无统计学意义(P>0.05);干预后3周2组日间排尿频次明显低于干预前,单次最大尿量明显多于干预前,观察组日间排尿频次明显低于对照组,单次最大尿量明显多于对照组,差异有统计学意义(P<0.05)。见表1。
Table1Comparison of the daytime urinary frequency andthe maximum single urinary output between the two groups
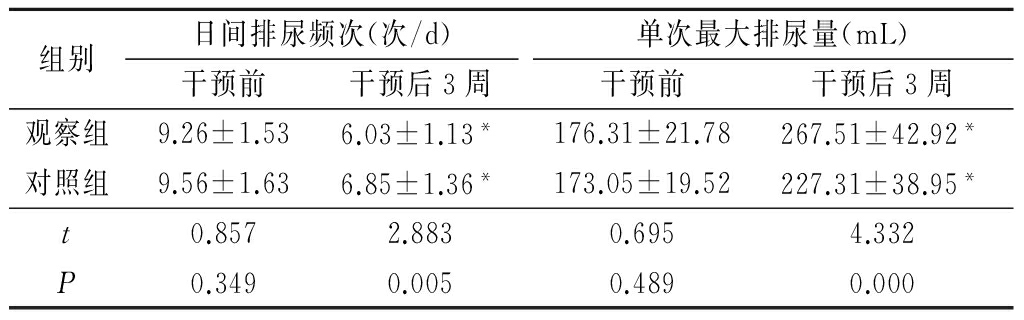
*P<0.05与干预前比较(配对t检验)
3 讨 论
脑卒中是指突然发生的、由脑血管病变引起的局限性或全脑功能障碍,持续时间超过24 h或引起死亡的临床综合征。据2013年中国心血管病报告显示脑卒中已在2010年成为我国第1位的死亡原因[7]。2014年中国脑卒中大会指出我国每年有脑卒中新发病例150万~200万,并且正以每年约8.7%的速度上升,其具有高发病率、高致死率、高致残率、高复发率、高经济负担的特点。脑卒中患者的膀胱功能障碍在尿动力学上主要表现为逼尿肌过度活动的神经源性尿失禁[8]。研究证实尿失禁是脑卒中预后不良的独立危险因素[9],因其可导致患者泌尿系感染、结石、肾功能不全,严重影响患者存活率及预后,极大地影响患者生活质量。因此,探索脑卒中后神经源性尿失禁的研究对提高患者自理能力和生活质量,降低感染率有很重要的临床应用价值。
对于神经源性尿失禁暂无特效药及治疗,传统观点认为神经电刺激对其有一定的治疗作用。其对膀胱功能的调节主要通过支配膀胱尿道的中枢神经和周围神经的兴奋性和抑制性实现。临床用于治疗神经源性膀胱介绍较多的是骶神经根电刺激(分为骶神经根电刺激和骶神经根电调节)[10-11]、盆底肌电刺激、膀胱内电刺激、胫后神经电刺激、体表电刺激等。李长思等[12]研究表明,盆底肌电刺激配合生物反馈模式可使患者学会自主控制盆底肌的收缩和舒张,提高康复治疗效果。本研究结果显示,干预后2组日间排尿频次减少,单次最大排尿量增加,差异有统计学意义。
脑卒中急性期患者多留置尿管,有学者对942例脑卒中后神经源性膀胱患者进行回顾性研究发现尿路感染发生率为27.39%,并且感染与患者留置尿管高度相关[13]。庞灵等[14]研究进一步证实尿路感染的发生与留置尿管的时间长短密切相关。潘才钰等[15]研究显示,间歇导尿患者尿路感染率为22.2%,留置尿管患者尿路感染率高达57.7%。本研究所有患者均已进入脑卒中康复阶段,尿动力学主要表现为逼尿肌反射亢进,部分保留尿管患者也可拔除尿管,尝试自行排尿,鼓励患者积极进行膀胱功能康复锻炼。由于脑卒中后发生的神经源性尿失禁大多为急迫性尿失禁,一般无残余尿[8],故所有患者采用集尿器集尿,男性患者阴茎套或保鲜袋法,女性患者尽量采用女式接尿器或成人尿垫,利用膀胱功能训练,恢复膀胱控尿能力,所有受试患者无1例发生泌尿系感染。
脑卒中后神经源性尿失禁一般采用膀胱再训练的方法重建膀胱功能[16],本研究所采用的干预措施主体为膀胱肌肉训练。膀胱功能训练是一个系统的康复训练治疗,是根据学习条件反射理论,通过患者的主观意识活动或功能锻炼重新获得或恢复高级中枢对膀胱和尿道内外括约肌的控制及调节,从而改善膀胱的储尿和排尿功能,使下尿路功能部分恢复,减少其对机体的损害,包括行为技巧(习惯训练和延时排尿训练)、反射性排尿训练、代偿性排尿训练及盆底肌训练等[17]。本研究以行为技巧及盆底肌训练的原理针对神经源性尿失禁设计适合的干预方法,对具体训练时间、训练部位、训练手法进行明确规范,干预后平均日间排尿频次约为6次,接近正常人群,平均单次最大排尿量约为270 mL。表明神经源性尿失禁患者早期干预效果更明显,与相关研究一致[18],而长期干预可达到痊愈。这是因为观察组是在常规护理基础上(包括电脑中频电刺激)增加了膀胱肌肉功能训练,患者在整个训练过程中由被动接受转变为积极主动配合。有研究表明脑卒中患者自主性可对治疗产生积极影响[19]。可能的神经生理机制为:对膀胱区肌肉进行按摩或指导患者规律收缩或放松尿道括约肌群,刺激会阴部神经,神经冲动传入大脑皮层,中枢发出抑制膀胱逼尿肌收缩指令,从而使膀胱控尿提高,尿失禁改善;患者在排尿过程中中断排尿或延长排尿是行为再训练的过程,通过患者主观意识活动进一步刺激中枢神经恢复对排尿反射的控制。
本研究结果显示,膀胱肌肉功能训练可使患者日间排尿频次下降,增大患者膀胱容量,有效改善患者膀胱功能。此方法属于非创伤性操作,对患者安全,患者依从性好。并且操作个体化,操作者与患者进行一对一操作并指导,可激发患者自主性,操作者也可随时观察患者反应,及时调整手法及力度,便于增加护患双方的沟通及信任,促进患者康复信心。此操作方法简便且易于掌握,长期应用效果明显,可有效提高患者生活质量。由于脑卒中神经源性尿失禁的发生原因及影响因素较多,而且本研究样本量小、观察时间较短,故有待于增大样本量、延长干预时间进一步研究。
[参考文献]
[1] 鞠彦合,廖利民.单纯间歇导尿改善神经源性膀胱并发上尿路扩张积水12例报道[J].中国康复理论与实践,2017,23(5):612-615.
[2] 向凤选,申旭东.神经源性膀胱的临床分型及影像学分析[J].中国医药指南,2012,10(24):526-527.
[3] McKenzie P,Badlani GH. The incidence and etiology of overactive bladder in patients after cerebrovascalar accident[J]. Curr Urol Rep,2012,13(5): 402-406.
[4] Chou YC,Jiang YH,Harnod T,et al. Characteristics of neurogenic voiding dysfunction in cerebellar stroke:a cross-sectional,retrospective video urodynamic study[J]. Cerebellum,2013,12(5):601-606.
[5] Tapia CI,Khalaf K,Berenson K,et al. Health-related quality of life and economic impact of urinary incontinence due to detrusor overactivity associated with a neurologic condition:a systematic review[J]. Health Qual Life Outcomes,2013,11:13.
[6] 魏清川,奚颖,马惠,等.体表电刺激治疗急性脑卒中后排尿障碍的临床观察[J].中国康复医学杂志,2012,27(3):235-239.
[7] 陈伟伟,高润霖,刘立生,等.中国心血管病报告2013概要[J].中国循环杂志,2014,29(7):487-491.
[8] 李佳怡,吕坚伟,冷静,等.脑卒中后下尿路功能障碍患者的尿动力学改变及临床干预[J].第二军医大学学报,2013,34(3):318-321.
[9] 赵越,张晶,王晓羽,等.急性脑卒中患者生存质量及其影响因素研究[J/CD].中华脑科疾病与康复杂志:电子版,2014,4(6):12-18.
[10] Chughtai B,Sedrakyan A,Isaacs A,et al. Long term safety of sacral nerve modulation in medicare beneficiaries[J]. Neurourol Urodyn,2015,34(7):659-663.
[11] Monteiro ÉS,De Carvalho LB,Fukujima MM,et al. Electrical stimulation of the posterior tibialis nerve improves symptoms of poststroke neurogenic overactive bladder in men:a randomized controlled trial[J]. Urology,2014,84(3):509-514.
[12] 李长思,马跃文.生物反馈仪治疗脊髓损伤所致神经源性膀胱的治疗效果[J].中国医科大学学报,2013,42(5):469-471.
[13] 彭夏培,张青,朱江.脑卒中后神经源性膀胱患者尿路感染的相关因素分析[J].中华医院感染学杂志,2014,24(14):3518-3520.
[14] 庞灵,李桂杰,宗敏茹,等.神经源性膀胱患者康复期尿路感染危险因素分析[J].中华医院感染学杂志,2013,23(18):4404-4405,4408.
[15] 潘才钰,程一升,吴志鹏,等.间歇导尿联合针刺治疗脑卒中后神经源性膀胱的疗效观察[J].中国现代医生,2013,51(30):94-96.
[16] 姜红英.老年脑卒中后尿失禁患者的系统护理干预效果观察[J].中国实用神经疾病杂志,2014,17(15):50-51.
[17] 方小群,贾书磊,汪秋艳.自我间歇导尿配合膀胱功能训练对神经源性膀胱患者膀胱功能的影响[J].中华物理医学与康复杂志,2015,37(11):846-848.
[18] 陈星.早期膀胱功能训练对脑卒中后尿失禁患者的临床观察[J].医学理论与实践,2016,29(21):3004-3005.
[19] 王翠敏,窦娜,张春玖,等.提高自我效能理论强化活动分析方法在脑卒中上肢功能障碍患者中的康复作用[J].河北医科大学学报,2014,35(3):252-255.