随着临床经外周静脉置入中心静脉导管(peripherally inserted central catheter ,PICC)在肿瘤化疗患者中的应用越来越广,PICC 相关性上肢深静脉血栓形成(upper extremity deep veinthrombosis,PICC-UEDVT)呈现增多趋势。PICC-UEDVT指由于穿刺导管或导管留置对血管内膜直接造成损伤,在患者自身疾病等多种因素共同影响下,纤维蛋白、红细胞、血小板和白细胞等在血管内壁和(或)导管附壁聚集,形成血凝块的过程。PICC-UEDVT可引起置管侧前臂、上肢肿胀和疼痛,伴上臂、肩部、锁骨上等部位水肿,甚至发生肢体坏死,如果治疗不及时,急性期栓子极易在外力作用下脱落,严重者可引起肺栓塞造成患者死亡。有报道PICC-UEDVT的发生率为0.3%~28.3%,无症状血栓的发生率达37%~66%[1]。范彬等[2]报道肿瘤患者PICC-UEDVT发生率为25.42%,其中症状PICC-UEDVT发生率为5.08%。国外一项调查发现 340 例PICC 置管者中19 例患者发生了有症状血栓;321 例无症状患者中7 例发生了肺栓塞,其中2例因肺栓塞死亡[3]。本研究采用精细化护理预防PICC-UEDVT的发生,取得了较好的效果,报告如下。
1 资 料 与 方 法
1.1一般资料 选择我院收治的恶性肿瘤经PICC化疗的患者359例。纳入标准:为输入化疗药物置入巴德4 F PICC导管,能持续在本科进行导管维护,预期导管使用时间>3个月。排除标准:因为其他原因置入PICC导管,不能持续在本科维护导管。根据住院日期,将2016年6月—2017年5月住院的患者185例设为试验组,男性120例 ,女性65例, 年龄33~82 岁,平均(58.20±9.16)岁;肿瘤类别:肺癌98例,消化道肿瘤66例,妇科肿瘤21例;肿瘤分期:Ⅲ期71例, Ⅳ期114例;实施精细化护理。将2015 年 6月—2016年5月入院的174例设为对照组,男性113例 ,女性61例, 年龄27~84 岁,平均(57.63±9.12)岁;肿瘤类别:肺癌93例,消化道肿瘤62例,妇科肿瘤20例; 肿瘤分期:Ⅲ期68例,Ⅳ期106例;实施常规化护理。2组性别、年龄、肿瘤类别、肿瘤分期差异均无统计学意义(P>0.05),具有可比性。
1.2方法
1.2.1常规化护理内容 ①化疗开始前评估患者化疗方案及血管状况;②严格掌握置管适应证及禁忌证,签署知情同意书;③置管时保证无菌屏障最大化,首选右臂贵要静脉,穿刺后即刻拍片调整导管位置,确保末端位于上腔静脉下1/3;④每周导管维护1次;⑤健康宣教:置管侧肢体避免提重物,避免前臂频繁屈伸,避免置管肢体过度外展。
1.2.2PICC-UEDVT预防精细化护理要点 ①选择上臂贵要静脉,首选右臂,次选左臂,采用超声引导下塞丁格穿刺置管技术,严格掌握穿刺血管直径;②指导患者每日手握握力球200次以上,握球力量循序渐进,以能看到前臂肌肉绷紧、压迫血管促进血液回流为目标,一次握球持续5 s放松5 s,可依患者体力状况分阶段完成,每阶段持续时间与完成次数不限;③患者每日饮水2 000 mL以上[4];④指导患者及家属观察置管侧上肢、肩部、锁骨部位有无肿胀、疼痛、皮肤温度升高及皮肤颜色改变[5],尽早发现血栓形成的症状尤其重视隐匿症状;⑤建立科室PICC微信群,及时为患者及家属解决疑问,督促患者完成握力球锻炼。
1.3观察指标 2组置管时间和置管期间症状PICC-UEDVT发生率。
1.4统计学方法 应用 SPSS 13.0软件包处理数据。计量资料比较采用两独立样本的t检验;计数资料比较采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
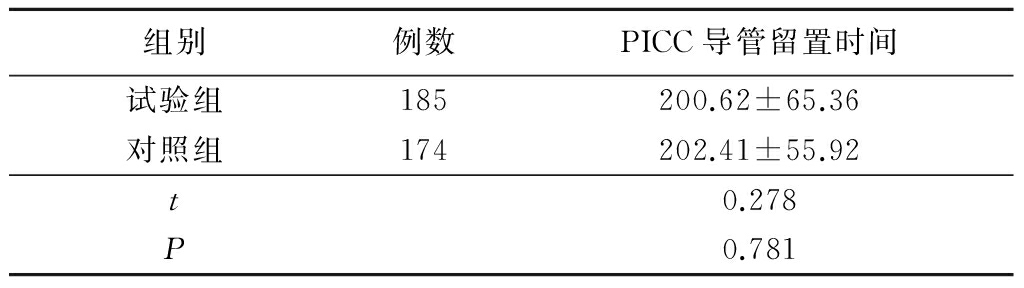
2.12组导管留置时间比较 2组导管留置时间相近,差异无统计学意义(P>0.05),见表1。
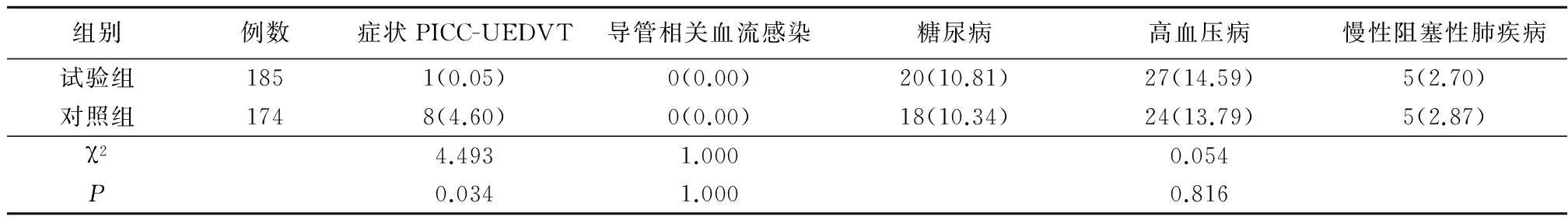
2.22组症状PICC-UEDVT发生率和伴发疾病比较 9例患者于化疗期间出现置管侧肢体不适,可见上臂肿胀,立即给予置管侧上肢制动,进行血管B超检查,结果示置管侧上肢贵要静脉、腋静脉或锁骨下静脉内血栓形成,拍胸片未见导管异位。均给予暂保留PICC导管,患侧上肢抬高制动2周,禁止按摩热敷患肢,低分子肝素钠4 100 U 皮下注射,1次/12 h,连续应用2周过度为华法林口服,持续3个月或延长至化疗结束。所有患者均在2周后复查上肢静脉彩超,结果显示血栓消失或机化,抽回血检测导管功能正常,继续使用原导管至化疗结束。至导管拔除所有患者未发生新的血栓,患肢肿胀不适等症状消失,无肺栓塞发生。试验组症状PICC-UEDVT发生率明显低于对照组,差异有统计学意义(P<0.05)。2组均未出现导管相关血流感染病例,试验组伴发疾病28.1%(52/185),对照组27.0%(47/174),2组差异无统计学意义(χ2=0.054,P=0.816),见表2。
表2 2组症状PICC-UEDVT发生率和伴发疾病比较(例数,%)
3 讨 论
3.1恶性肿瘤经PICC化疗患者PICC-UEDVT危险因素 研究发现,高达75%肿瘤患者发生了PICC-UEDVT,但最终仅有4% B超确诊的PICC-UEDVT患者出现临床症状[6]。国外研究报道有症状PICC-UEDVT发生率为5%左右[7]。恶性肿瘤经PICC化疗患者PICC-UEDVT发生率更高。①恶性肿瘤:恶性肿瘤为血栓形成的重要高危因素,恶性肿瘤细胞及其产物通过与宿主细胞相互作用使机体处于高凝状态,患者常同时存在纤维蛋白降解产物增高、血小板增多、血小板功能亢进和高纤维蛋白原血症等凝血机制异常;大部分肿瘤患者会接受手术、放疗、化疗、营养支持等多种治疗方式,均会增加血管内皮损伤的风险;另外,癌因性疲乏、治疗等因素使患者卧床时间增加,血流减慢,而血流缓慢、血管壁损伤、血液高凝状态为血栓形成的基本因素;已有循证医学研究发现,肿瘤患者发生血栓的风险比正常人高4倍,而接受化疗者风险会增加6.5倍,并会导致其生存率明显降低,血栓形成是肿瘤患者除肿瘤本身死亡的第二位原因;而转移癌会增加接受化疗患者PICC-DVT风险[8-10],可能与肿瘤发生远处转移后患者血液高凝状态更加严重有关。②化疗:有报道接受化疗的癌症患者较未接受化疗者发生静脉血栓栓塞症(venous thromboembolism,VTE)的风险增加了6.5倍;化疗是导致VTE的重要危险因素,化疗者出现PICC-UEDVT的风险增高[2];化疗药物会直接造成血管内皮损伤,也可以通过造成血管纤维化,增加血液中的促凝黏附分子含量,促进血细胞聚集,并进一步释放促凝物质,化疗药物还可以通过造成抗凝物质的减少,加速血栓的形成;化疗引起的胃肠道反应造成患者脱水,血液浓缩,药物的快速输入使血浆渗透压发生改变,造成血管内皮脱水,易形成静脉炎,进一步促进血栓形成;化疗导致患者进食水减少、呕吐等会造成患者脱水,循环血量减少,血流减慢,血液淤滞,增加血栓形成风险;而癌因性疲乏及化疗不良反应还会造成患者乏力、卧床时间增加,活动减少、肌泵作用减少,更减慢了血流速度,致血液淤滞增加血栓形成风险。③伴随疾病:有研究结果显示,冠心病、糖尿病、慢性阻塞性肺疾病等伴随疾病与PICC相关性DVT密切相关[3,8,11],糖尿病是PICC置管化疗患者血栓形成的重要危险因素,由于患者处于高血糖水平状态,加之血液中纤维蛋白原含量异常,血液黏滞性增高,血流速度减慢,红细胞聚集加速,加重肿瘤患者血液高凝状态;而高胆固醇血症与导管相关性血栓形成正相关,高血压也是导管相关性血栓的独立危险因素,这些合并疾病的存在会使肿瘤患者血栓风险更高。④导管相关性血流感染:PICC导管留置时间长、使用频率高、接头污染机会多、存在穿刺点伤口,特别是化疗致患者粒细胞减少时导管感染机会增加,局部细菌定植后,沿导管入血引起血流感染,激活凝血过程,导致沿导管壁形成感染性血栓。⑤PICC置管:中心静脉置管增加血栓的发生率,血栓的发生与置管时血管壁损伤、消毒剂刺激、导管长期置于血管中对血管内皮细胞存在机械性刺激、血管内皮对导管材质的反应、导管置于血管内影响血液回流、置管后患肢活动减少、输液过程中患肢限制活动、睡眠时压迫患肢导致血流缓慢等有关;有研究发现,当导管尖端异位于锁骨下静脉、颈内静脉、腋静脉或其他无名静脉内时,血栓的发生率大大增高[12];研究证实,如果PICC置管操作时间超过1 h会增加UEDVT的发生[13];置管时长时间的肢体制动血流缓慢也会增加血栓形成的风险;Grove等[14]研究认为,细导管血栓发生率低,肘上置管可减少活动造成的导管和血管壁之间的摩擦,从而减少血栓的发生。
3.2精细化护理降低了PICC-UEDVT发生率 美国和欧洲多个学会已制定了恶性肿瘤相关VTE预防及治疗指南,美国胸科医师学会、美国国家综合癌症网、美国临床肿瘤学会指南均不推荐通过药物进行导管相关性VTE的预防。有效的护理干预成为目前预防PICC-UEDVT的主要方式。精细化管理是建立在常规管理基础上,以贯彻预防为主,实施环节控制的一项重要手段,精细化护理可使PICC置管所引起的相关血栓的发生率明显降低。循证结果证实PICC导管的置入使肿瘤患者这个深静脉血栓的高危人群血栓风险更高。本研究在正确分析循证证据的基础上,以肿瘤患者深静脉血栓预防相关指南为指导,针对预防PICC-UEDVT的护理相关因素制定了包括血管选择、穿刺方式、握力球使用方法、循环血量维持的精细化护理措施,保证了措施的量化与可依从性,充分利用了现代信息交流平台微信群,群内患者之间的交流可以起到同伴教育的效果,群内图片的展示更增加了交流的直观性,护士可以及时解决患者疑问,及时给予患者指导,保证了患者在治疗、护理干预上的延续性和持续性,密切了护患关系,保证了患者行为的正确性,能够尽早发现和处理血栓形成,减少了PICC-UEDVT的发生及其危害。
总之,PICC已广泛应用于恶性肿瘤化疗患者,而由其引起的并发症包括静脉炎、黏胶相关性皮炎、导管相关血流感染越来越受到重视,特别是PICC-UEDVT因危害重、发生率高更得到广泛关注。精细化护理可以降低PICC-UEDVT发生率,提高PICC导管的使用效率,使患者更多受益,从而提高肿瘤化疗患者的生活质量。
[参考文献]
[1] Ahn DH,Illum HB,Wang DH,et al. Upper extremity venous thrombosis in patients with cancer with peripherally inserted central venous catheters: a retrospective analysis of risk factors[J]. J Oncol Pract,2013,9(1):e8-12.
[2] 范彬,黄芬,梅赣红,等.肿瘤患者PICC置管并发上肢静脉血栓的危险因素分析[J].中国医学创新,2016,13(28):76-79.
[3] Aw A,Carrier M,Koczerginski J,et al. Incidence and predictive factors of symptomatic thrombosis related to peripherally inserted central catheters in chemotherapy patients[J]. Thromb Res,2012,130(3):323-326.
[4] 王新娟,郭杰,李淑云,等.集束化干预在预防恶性肿瘤住院化疗患者下肢深静脉血栓形成的效果评价[J].中国实用护理杂志,2016,32(28):2182-2185.
[5] 中国临床肿瘤学会肿瘤与血栓专家共识委员会.肿瘤相关静脉血栓栓塞症的预防与治疗中国专家指南(2015版)[J].中国肿瘤临床,2015,42(20):979-991.
[6] hkin M,Mondshein JI,Stavropoulos SW,et al. Peripherally inserted central catheter thrombosis--reverse tapered versus nontapered catheters:a randomized controlled study[J]. J Vasc Interv Radiol,2014,25(1):85-91.
[7] Chopra V,Anand S,Hickner A,et al. Risk of venous thromboembolism assoeiated with peripherally inserted central catheters:a systematic review and meta-analysis[J]. Lancet,2013,382(9889):311-325.
[8] Yi XL,Chen J,Li J,et al. Risk factors associated with PICCrelated upper extremity venous thrombosis in cancer patients[J]. J Clin Nurs,2014,23(5/6):837-843.
[9] Chopra V,Ratz D,Kuhn L,et al. Peripherally inserted central catheter-related deep vein thrombosis:contemporary patterns and predictors[J]. J Thromb Haemost,2014,12(6):847-854.
[10] 张国忠,杨琛腾,左敏,等.静脉血栓栓塞症相关危险因素研究进展[J].河北医科大学学报,2015,36(7):858-862.
[11] Del Principe MI,Buccisano F,Maurillo L,et al. Infections increase the risk of central venous catheter-related thrombosis in adult acute myeloid leukemia[J]. Thromb Res,2013,132(5):511-514.
[12] 谢娟,何海蓉.癌症患者PICC置管相关静脉血栓的原因分析及护理对策[J].护理实践与研究,2012,9(22):58-60.
[13] Wilson TJ,Brown DL,Meurer WJ,et al. Risk factors associated with peripherally inserted central venous catheter-related large vein thrombosis in neurological intensive care patients[J]. Intensive Care Med,2012,38(2):272-278.
[14] Grove JR,Pevec WC. Venous thrombosis related to peripherally inserted central catheters[J].J Vasc Interv Radio1,2000,11(7):837-840.