随着饮食结构和现代生活方式的转变,糖尿病及糖尿病肾病的发病率逐年升高。糖尿病肾病是糖尿病患者最主要的微血管并发症之一,已成为终末期肾病的首要原因。其主要表现为不可逆的持续性蛋白尿、肾功能逐渐恶化、血肌酐(serum creatinine,SCr)水平逐渐升高,最终发展成终末期肾病,给整个社会带来沉重负担,目前尚无有效治疗方法。因此,进一步探讨糖尿病肾病发病机制及其相关影响因素,从而获得治疗该病的有效方法,减少其患病率已成为全社会关注的热点[1]。研究表明,在整体糖尿病发病人群中,仍以2型糖尿病占大多数,且多与胰岛素抵抗、高尿酸血症、高脂血症等代谢异常密切相关。越来越多的调查研究数据表明,糖尿病患者中并发高尿酸血症的比例显著高于普通人群[2]。高尿酸血症是2型糖尿病、高血压、动脉粥样硬化、心血管事件、脑卒中、慢性肾脏病等的独立危险因素[3-4]。高尿酸血症能够引起肾入球小动脉透明样变性和管壁增厚,造成肾小球周围血管损伤、肾小球内高压、肾血流改变,加速慢性肾脏病的进展。血尿酸(serum uric acid,SUA)与糖尿病肾病有很大关系,在疾病进展过程中起着重要作用[5]。因此,降低SUA水平对于延缓糖尿病肾病的进展、避免终末期肾病的发生、缓解整个社会经济负担具有重要意义。本研究应用别嘌呤醇治疗伴高尿酸血症糖尿病肾病患者,观察该药的临床疗效及安全性,并探讨其可能发挥肾保护作用的机制,报告如下。
1 资 料 与 方 法
1.1 一般资料 选取2016年1—12月在河北省唐山市丰润区人民医院治疗的伴高尿酸血症糖尿病肾病患者160例作为研究对象,均符合2012年美国糖尿病协会制定的糖尿病诊断与分类标准。采用随机分组法将患者分为对照组和治疗组各80例。对照组男性48例,女性32例,年龄33~69岁,平均(48.1±9.7)岁,病程5~15年,平均(9.0±0.1)年;治疗组男性43例,女性37例,年龄34~69岁,平均(49.2±9.8)岁,病程5~15年,平均(8.5±0.5)年。2组性别、年龄、病程差异均无统计学意义(P>0.05),具有可比性。
本研究经医院伦理委员会批准通过,所有患者签署知情同意书。
1.2 入选标准和排除标准 入选标准:①Mogensen分期均为Ⅳ期,连续3个月、连续2次检测尿白蛋白排泄率(urinary albumin excretion rate,UAER)>300 mg/g或>200 μg/min;②SUA高于正常(女性>360 μmol/L,男性>420 μmol/L)。排除标准:①哺乳或妊娠期妇女;②伴原发性肾炎或其他原因引起的尿蛋白升高;③严重心力衰竭、伴有急慢性感染、中风病史、痛风病史、应用肾功能损害药、酮症酸中毒、非糖尿病性肾脏疾病,以及肝脏疾病、甲状腺疾病等可能引起尿蛋白暂时升高因素;④既往有对别嘌呤醇过敏史;⑤严重肾功能不全(SCr>30 mg/L或肾小球滤过率<25 mL/min),别嘌呤醇的不良反应(肝酶升高、血细胞减少和皮炎)。
1.3 治疗方法 2组均接受常规治疗,包括严格低嘌呤糖尿病饮食控制、运动指导、应用胰岛素皮下注射及口服降糖药物降糖,血糖(glucose,GLU)保持稳定,糖化血红蛋白控制在7%以内,调节血脂等对症治疗。如使用降压药物,继续用原剂量,如有新增药物,必须是不影响尿蛋白的药物。给药方法:对照组为安慰剂(食物自制药片)1片,1次/d,观察6个月;治疗组为别嘌呤醇0.1 g,1次/d,观察6个月。治疗期间无皮炎、肝酶升高、血细胞减少等不良反应发生。
1.4 临床检测指标 6个月后全面评估生命体征及检验指标,应用ARCHITECT c16000全自动生化仪器(雅培、上海)检测治疗前后24 h尿蛋白定量(24-hour urinary protein quantification,UTP)、UAER、SCr、高敏C反应蛋白(high-sensitive C-reactive protein,hs-CRP)、SUA、GLU、血钾。
1.5 统计学方法 应用SPSS 16.0统计学软件处理数据。计量资料比较分别采用独立样本的t检验和配对t检验。P<0.05为差异有统计学意义。
2 结 果
2.1 2组UTP、UAER、hs-CRP和SUA比较 治疗前,2组UTP、UAER、hs-CRP和SUA差异均无统计学意义(P>0.05);治疗后,2组UTP、UAER、hs-CRP和SUA均明显低于治疗前,治疗组UTP、UAER、hs-CRP和SUA均低于对照组,差异有统计学意义(P<0.05)。见表1。
表1 2组UTP、UAER、hs-CRP和SUA比较
Table 1 The comparison of UTP,UAER,hs-CRP and SUA between two groups ![]()
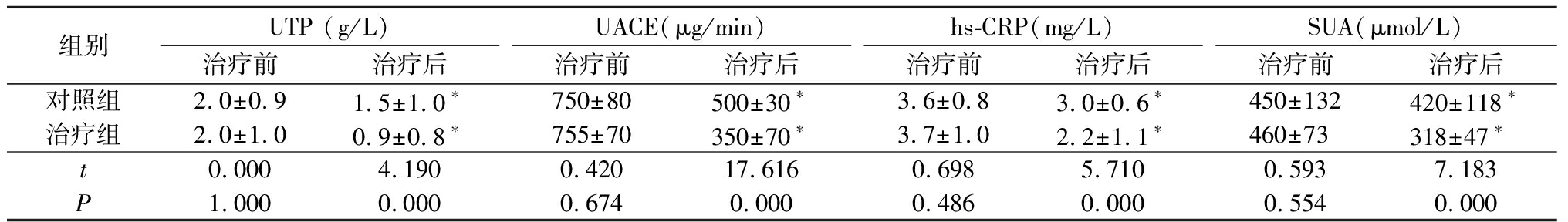
*P<0.05与治疗前比较(配对t检验)
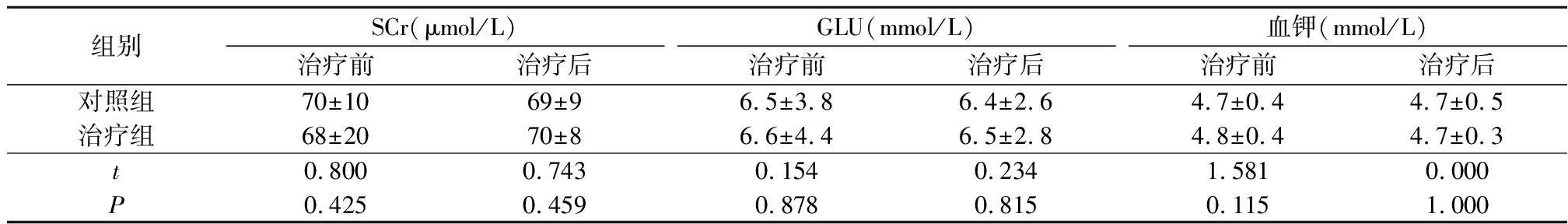
2.2 2组SCr、GLU、血钾比较 治疗前后2组间及2组治疗前后SCr、血钾、GLU差异均无统计学意义(P>0.05),见表2。
表2 2组SCr、GLU、血钾比较
Table 2 The comparison of SCr,GLU and potassium between two groups ![]()
3 讨 论
糖尿病肾病是糖尿病主要微血管并发症,是导致终末期肾病重要原因。糖尿病肾病的发病机制复杂,涉及代谢紊乱、血流动力学改变、炎性反应机制、细胞因子、氧化应激、遗传因素、激肽系统及自噬等多因素的相互作用。蛋白尿是糖尿病肾病的主要临床表现,持续性临床蛋白尿提示病情已不可逆转,最终进展至终末期肾病,故有效降低蛋白尿是治疗糖尿病肾病的关键。
SUA是嘌呤代谢的最终产物,主要由肾脏排出。早期出现微量蛋白尿以及后期持续大量蛋白尿均与高尿酸血症有关。高尿酸血症能够加速糖尿病肾病的进程。其可能机制为:①血SUA减少内皮细胞释放一氧化氮,使内皮细胞功能受损;②高尿酸激活肾素-血管紧张素-醛固酮系统,使血管阻力增加,血管硬化,从而使肾脏处于高滤过、高灌注、高压力状态,造成肾脏损伤;③SUA直接诱导炎症反应,增加细胞因子(如转化生长因子β1、结缔组织生长因子和血管生成生长因子等)的产生,从而参与疾病的发生和发展。因此,降低SUA可能是有效降低蛋白尿、延缓慢性肾脏病进展的方法。别嘌呤醇是次黄嘌呤的同分异构体,能抑制一氧化氮活性,从而抑制SUA生成。一项大型临床数据显示,应用别嘌呤醇干预慢性肾脏病并发高尿酸血症患者,结果显示别嘌呤醇能够降低SUA,延缓慢性肾脏病进展,且疗效安全[6]。尤其针对糖尿病肾病并发大量蛋白尿患者进行的随机双盲对照试验,别嘌呤醇在控制尿蛋白方面疗效显著。本研究结果显示,别嘌呤醇治疗6个月后,SUA、UAER及UTP明显降低,且无明显不良反应发生,在降低SUA过程中未诱发明显痛风发作。这可能与当时选择病例严格按照筛选标准以及在治疗过程中密切观察有关。因此,可以得出结论:小剂量别嘌呤醇(0.1 g,1次/d)可以减少伴高尿酸血症糖尿病肾病患者尿蛋白,延缓肾脏病的进展,且没有带来任何不良反应,长期使用别嘌呤醇安全有效。其机制可能是通过降低SUA,抑制SUA在肾小球及肾小管的影响,减轻肾脏微血管内皮功能障碍,从而降低了UAER和UTP,进一步发挥肾保护作用。
糖尿病肾病既是肾小球疾病,又能够累及肾小管间质。肾小管基底膜增厚、肾小管肥大、上皮-间质转化、糖原累积和间质炎症是肾小管损伤的主要表现。Wada等[7]认为,糖尿病肾病进展与炎症反应及免疫系统激活密切相关,炎症因子起着核心作用,参与激活各种炎症通路,活化成纤维细胞,促进肾小管上皮细胞转分化,从而引起肾小管上皮细胞纤维化,甚至硬化。SUA直接作用肾小管上皮细胞,尤其是近端肾小管上皮细胞,引起糖尿病肾病的炎症反应,其机制可能是SUA能够诱导白细胞介素1β(interleukin,IL-1β)、IL-18等因子表达,启动氧化应激,促进肾小管上皮细胞转分化和诱导肾小管上皮细胞凋亡等,从而导致肾小管及间质损伤,造成肾功能异常,其具体分子机制仍待进一步证实。hs-CRP是一种非糖基化聚合蛋白,是炎症急性时相蛋白中最敏感的指标,是临床上最有效的炎症标志物。研究表明,血管内皮功能紊乱不仅能够引起hs-CRP水平升高,而且能够引起尿蛋白增加,由此推断内皮细胞功能障碍可能是系统炎症反应与微量白蛋白尿的中间环节[8-9]。本研究以hs-CRP作为炎症指标,观察别嘌呤醇减少尿蛋白的效果,结果显示伴高尿酸血症糖尿病肾病患者应用别嘌呤醇治疗后SUA、UTP、UAER、hs-CRP均降低。推测别嘌呤醇的肾保护作用,可能与降低SUA水平,从而减轻了肾脏炎症反应和降低了尿蛋白有关,其具体机制有待进一步研究。本研究结果显示,伴高尿酸血症糖尿病肾病患者应用别嘌呤醇治疗前后SCr、GLU、血钾变化不大,且无明显肝损害、粒细胞减少、皮炎等不良反应发生。
综上所述,别嘌呤醇能够明显降低糖尿病肾病患者SUA,减少尿蛋白,降低UAER,减轻及抑制炎症状态,发挥肾保护作用,延缓慢性肾脏病进展,具体机制仍需进一步研究及探讨。
[参考文献]
[1] Khoshjou F. A glimpse of diabetic nephropathy[J]. J Nephropharmacol,2017,6(1):1-2.
[2] Li L,Yang C,Zhao Y,et al. Is hyperuricemia an independent risk factor for new-onset chronic kidney disease:a systematic review and meta-analysis based on observational cohort studies[J]. BMC Nephrol,2014,15:122.
[3] De Cosmo S,Viazzi F,Pacilli A,et al. Serum uric acid and risk of ckdin type 2 diabetes[J]. Clin J Am Soc Nephrol,2015,10(11):1921-1929.
[4] Yan D,Tu Y,Jiang F,et al. Uric acid is independently associated with diabetic kidney disease:a cross-sectional study in a chinese population[J]. PLoS One,2015,10(6):e0129797.
[5] Rafieian-kopaei M,Behradmanesh S,Kheiri S,et al.Association of serum uric acid with level of blood pressure in type 2 diabetic patients[J]. Iran J Kidney Dis,2014,8(2):152-154.
[6] Kim SM,Lee SH,Kim YG,et al. Hyperuricemia-induced NLRP3 activation of macrophages contributes to the progression of diabetic nephropathy[J]. Am J Physiol Renal Physiol,2015,308(9):F993-1003.
[7] Wada J,Makino H. Inflammation and the pathogenesis of diabetic nephropathy[J]. Clin Sci (Lond),2013,124(3):139-152.
[8] Dai DF,Sasaki K,Lin MY,et al. Interstitial eosinophilic aggregates in diabetic nephropathy:allergy or not?[J]. Nephrol Dial Transplant,2015,30(8):1370-1376.
[9] 马泽军,陈莉明.糖尿病肾小管间质病变研究进展[J].实用糖尿病杂志,2016,12(3):54-56.