化脓性关节炎是化脓性细菌引起的髋关节滑膜炎症,多见于儿童,最常发生在髋关节和膝关节。由于髋关节部位较深或因全身其他部位感染症状所掩盖,且婴儿发生化脓性关节炎后不能表达,容易被漏诊或延误诊断,从而导致髋关节头臼颈骨质破坏及畸形、短肢畸形、关节僵硬、病理性脱位等严重后遗症,使关节丧失功能常有发生[1-3]。后遗症的治疗方法主要有单纯髋关节切开复位术、髋关节切开复位加股骨头颈和髋臼重建术[4],但要达到头臼中心复位的成功率仅为38.8%[5],最终需成年后行关节置换术,给患儿生活、心理及家庭经济造成很大影响。目前公认早诊断、早治疗是减少髋化脓性关节后遗症的关键,但“早”字的具体时间存在争议。有些学者认为化脓性关节炎术后C反应蛋白升高、血培养阳性是二次或多次手术重要危险因素[6]。化脓性关节炎累及髋关节是影响预后的重要因素[7],但目前国内外缺乏影响婴儿髋关节化脓性关节炎预后的因素分析。本研究对2011年5月—2017年4月河北省儿童医院骨科收治的38例髋关节化脓性关节炎患儿的病历资料进行回顾性分析,旨在探讨影响婴儿髋关节化脓性关节炎预后的因素,报告如下。
1 资 料 与 方 法
1.1 一般资料 选取2011年5月—2017年4月河北省儿童医院骨科收治的髋关节化脓性关节炎患儿45例。其中男性30例,女性15例;左髋23例,右髋22例;年龄5 d~6个月,平均(1.97±1.67)个月。发病至就诊时间1~50 d,平均(10.87±9.49) d;合并头骺骨髓炎21例,未合并头骺骨髓炎24例。
1.2 诊断标准 ①全身症状:高热、寒战、呕吐,新生儿发病后可不发热但表现有烦躁不安、拒食和体重不增。②局部症状:肿胀、深压痛,关节半屈曲状态。③双髋关节X线正位片检查:X线片早期仅见局部软组织肿胀,关节间隙增宽,10~14 d可见股骨近端可有骨质破坏,髋关节脱位或半脱位。④B超检查:可见髋关节积液。⑤磁共振检查:可见髋关节积液或股骨近端骨髓炎。⑥局部穿刺可抽出脓液或脓性渗出物。⑦实验室检查:白细胞可高达(15~20)×109/L,中性粒细胞明显增高、核左移,C反应蛋白增高,涂片可见革兰阴性菌或阳性菌,血培养可阳性,脓液培养可阳性。
1.3 排除标准 ①经X线证实髋臼指数大于正常,可疑发育性髋脱位的病例。②经系列X线或磁共振证实仅有股骨近端骨髓炎的病例。③结核性及布氏杆菌性髋关节炎的病例。
1.4 治疗 所有患儿经症状和体征、实验室检查、X线初步诊断为髋关节化脓性关节炎后,急行关节穿刺;根据穿刺液性质,进一步确诊化脓性关节炎。化脓性关节炎一经确诊,急诊在全麻下行髋关节切开引流持续灌洗术,术后给予患肢功能位皮牵引,待冲洗液清亮后拔除引流管,并用pavlic吊带将患髋外展位固定4~6周。同时根据穿刺液性质给予经验性应用二联抗生素,根据穿刺液细菌培养结果选用敏感抗生素;静脉滴注抗生素2~3周后,再口服抗生素2~3周。
1.5 研究方法 根据有无后遗症存在分为为髋关节化脓性关节炎无后遗症、髋关节化脓性关节炎有后遗症;根据发病至就诊时间分为0~7 d、>7 d;细菌种类分为无、金黄色葡萄球菌、肺炎克雷伯菌、肺炎链球菌、其他。对所有患儿按性别、髋的侧别、发病至就诊时间、合并股骨近端骨髓炎、细菌种类进行分类评估。
1.6 痊愈标准 ①感染症状消失,实验室检查结果正常,随访半年及以上无复发。②髋关节包容良好。③无关节僵硬、活动受限。④X线检查:无股骨颈、头骺破坏。⑤Harris 髋关节评分>90分。
1.7 统计学方法 应用SPSS 16.0统计软件分析数据。计数资料比较采用χ2检验;危险因素确定采用Logistic回归分析。P<0.05为差异有统计学意义。
2 结 果
45例患儿中,剔除3例拒绝治疗患儿,接受治疗的42例中有4例失访,38例获得6个月~6年的随访,平均随访(2.91±1.62)年。患髋关节化脓性关节炎的38例患儿中,男性患儿多于女性患儿;25例患儿髋关节化脓性关节炎无后遗症,13例患儿存在髋关节化脓性关节炎后遗症,后遗症率为34.2%;92.3%(12例)存在后遗症患儿年龄≤2个月,61.5%(8例)存在后遗症患儿发病至就诊时间>7 d,合并股骨近端骨髓炎均存在后遗症;金黄色葡萄球菌检出率最高(8例),且其中4例存在后遗症;未检测出细菌的髋关节化脓性关节炎患儿中,14例患儿不存在髋关节化脓性关节炎后遗症。
单因素分析结果显示,患儿性别、患髋侧别、细菌种类与是否存在髋关节化脓性关节炎后遗症的差异均无统计学意义(P>0.05);患儿年龄、发病至就诊时间、是否合并股骨近端骨髓炎与是需存在髋关节化脓性关节炎后遗症差异有统计学意义(P<0.05),即年龄>2个月患儿治疗效果优于0~2个月患儿,发病至就诊时间>7 d患儿治疗效果优于0~7 d患儿,未合并股骨近端骨髓炎患儿治疗效果优于合并股骨近端骨髓炎患儿。见表1。
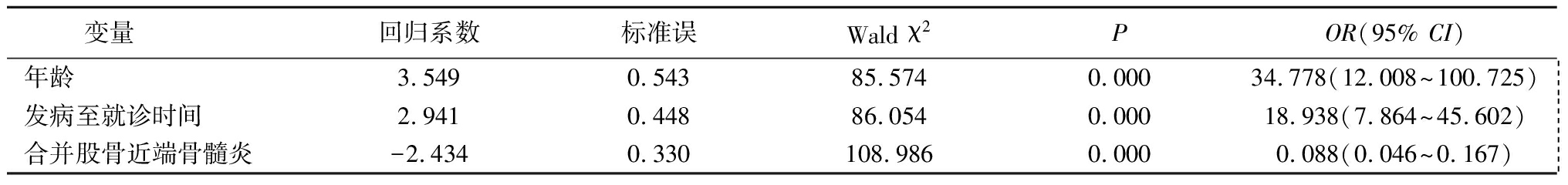
以髋关节化脓性关节炎后遗症(否=0,是=1))为因变量,以年龄(>2个月=0,≤2个月=1)、发病至就诊时间(≤7 d=0,>7 d=1)、合并股骨近端骨髓炎(否=0,是=1)、细菌种类(无=0,金黄色葡萄球菌=1,肺炎克雷伯菌=2,肺炎链球菌=3,其他=4)为自变量,进行多元Logistic回归分析,结果表明年龄、发病至就诊时间、合并股骨近端骨髓炎是髋关节化脓性关节炎后遗症的危险因素(P<0.05),见表2。
表1 髋关节化脓性关节炎后遗症发生的单因素比较分析
Table 1 Single factor comparative analysis of sequelaeof suppurative arthritis of hip joint (例数,%)
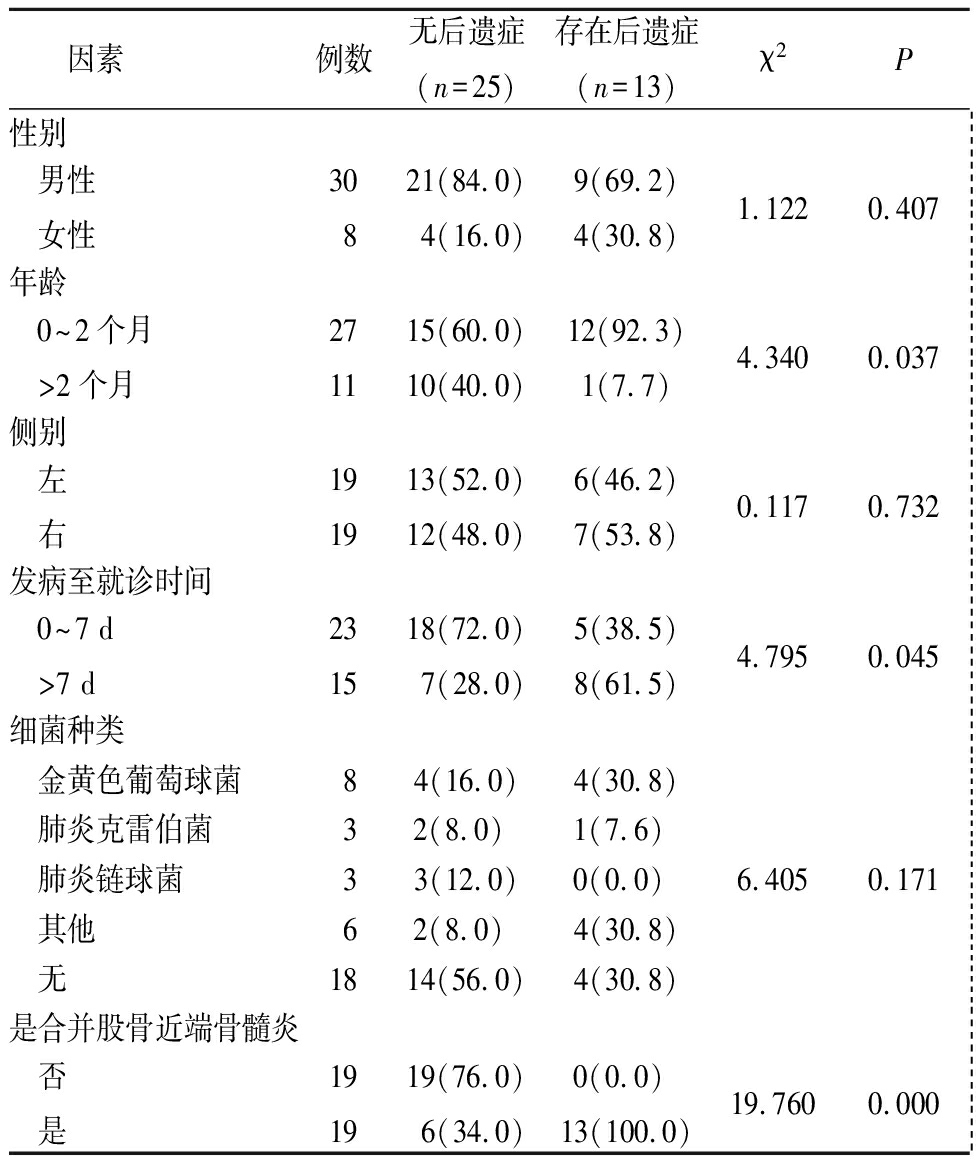
表2 髋关节化脓性关节炎后遗症相关因素多元Logistic回归分析结果
Table 2 Multivariate Logistic regression analysis of related factors of hip joint sequelae of pyogenic arthritis
3 讨 论
关节化脓性感染是儿童常见病之一,发展中国家发病率为5~12/10万[7],不发达国家发病率呈上升趋势[8],发达国家呈下降趋势,低收入地区发病率较高[6]。其发病的最常见部位是髋关节,其次是膝关节、肩关节、肘关节、踝关节[9]。国内外相关报道化脓性关节炎预后与髋关节是否受累有关。Li等[10]评估化脓性关节炎预后因素,认为髋关节受累与预后的相关性最大。徐宏文等[9]认为化脓性关节炎是否累及髋关节是预测患儿是否有残留畸形或功能障碍的重要因素,累及髋关节的患儿残留畸形或功能障碍的风险高。临床常见后遗症包括髋臼Y形软骨早闭、髋臼发育不良、肢体不等长、股骨头骨骺过早对称或不对称闭合、髋关节半脱位或全脱位、股骨头缺血性坏死的、股骨颈假关节、股骨头和颈完全破坏[1-3]。Mccarthy等[11]报道指出髋关节化脓性关节炎后遗症率为40%。国内报道髋关节化脓性关节炎遗症率高达44.5%。本研究后遗症率为34.2%,低于以往报道,这可能与治疗过程中采用二联抗生素及术后佩戴pavlic吊带有关[12]。
以往报道显示,婴儿和新生儿髋关节化脓性关节炎男性发病率明显高于女性,左侧高于右侧髋关节[13]。本研究病例均为新生儿和婴儿,男性患儿多于女性患儿,左、右髋患病患儿相同;是否残留后遗症在男女患儿及左右髋之间差异均无统计学意义。这与国内徐宏文等[9]报道一致。
Monsalve等[14]认为与年龄较大儿童相比,2岁以下儿童更容易发生化脓性关节炎(孤立或合并骨髓炎)。Chaudhari等[15]认为婴儿和新生儿是患髋关节化脓性关节炎的高危人群,其患髋部患化脓性感染的危险因素包括败血症、低出生体重、黄疸、呼吸机支持。髋关节化脓性关节炎后遗症在新生儿和较小婴儿中最常见[13]。本研究与其一致。本研究中,新生儿和年龄≤2个月婴儿髋关节化脓性关节炎后遗症发生率高达92.3%,且与较大婴儿差异有统计学意义,这可能与较小患儿免疫力低下、关节囊薄弱,软骨含量大而更容易受到破坏有关。
临床上普遍认为延误治疗对髋关节化脓性关节炎预后有重要影响。Chen等[16]发现超过5 d的延迟治疗和存在股骨近端骨髓炎是与不良结果相关的两大因素。Chul等[17]通过对31例年龄<18个月的髋关节化脓性关节炎患儿分析认为,发病至就诊时间超过4.32 d,残留后遗症的概率明显增加。国内学者金斌等[12]认为早期诊治的时间节点是起病1周内。本研究结果显示婴儿治疗超过7 d,后遗症高达61.5%,对预后有显著影响。表明如果延误治疗时间超过7 d,残留后遗症的概率明显增加,这一结果与国内外的报道一致。
金黄色葡萄球菌、化脓性链球菌、肺炎克雷伯菌、溶血性葡萄球菌、肺炎链球菌、缓症链球菌、表皮葡萄球菌、海氏肠球菌、阴沟肠杆菌及铜绿假单胞菌均可引起化脓性关节炎[18]。金黄色葡萄球菌是儿童髋关节化脓性关节炎最常见的致病菌[19],其中耐甲氧西林葡萄球菌高达60.6%[20]。金黄色葡萄球菌是最具破坏性的病原体,流感嗜血杆菌病和肺炎链球菌不会产生不可逆损伤,金黄色葡萄球菌的破坏性可能与毒力相关的细胞介导的免疫反应和细菌外毒素有关[21]。一些学者认为金黄色葡萄球菌引起的髋关节化脓性关节炎比非金黄色葡萄球菌引起的髋关节化脓性关节炎预后更差。还有部分学者认为金黄色葡萄球菌引起的髋关节化脓性关节炎与预后无关[21-23]。本研究中,金黄色葡萄球菌检出率最高,50%存在后遗症;其次为肺炎克雷伯菌和肺炎链球菌,但检出肺炎链球菌的病例不存在后遗症。本研究患儿病原菌与髋关节化脓性关节炎的预后不具有统计相关性,这可能与留取标本前应用抗生素有关。
婴幼儿髋关节化脓性关节炎感染有3种途径,股骨近端骨髓炎是可导致髋关节化脓性关节炎途径之一,多发于婴儿期。年龄<18个月的患儿股骨干骺端包裹在关节囊内,供应血管穿过股骨近端骺板,营养未骨化的股骨头,该解剖特点可导致干骺端感染扩散至髋关节,此种结构引起的髋关节化脓关节炎常导致股骨近端严重破坏。有些学者发现1岁以内婴儿,原发感染可能首先感染髋关节,然后渗透至骺软骨,最后通过干骺端血管蔓延到干骺端。合并股骨近端骨髓炎的髋关节化脓性关节炎预后较差[16,23]。本研究中合并股骨近端骨髓炎与髋关节化脓性关节炎后遗症之间存在统计相关性,提示如发现合并股骨近端骨髓炎应术中同时给予股骨近端钻孔减压,以减少炎症的扩散与破坏。
总之,婴儿髋关节化脓性关节炎发生后遗症率高,患儿发病年龄、发病至就诊时间、合并股骨近端骨髓炎是其高危因素。新生儿和年龄≤2个月婴儿髋关节化脓性关节炎后遗症发生率明显增加,一般在1周之内确诊并给予合理的治疗可减少后遗症的发生。
[参考文献]
[1] Miyahara HDS,Helito CP,Oliva GB,et al. Clinical and epidemiological characteristics of septic arthritis of the hip,2006 to 2012,a seven-year review[J]. Clinics (Sao Paulo),2014,69(7):464-468.
[2] Choi IH,Pizzutillo PD,Bowen JR,et al. Sequelae and reconstruction after septic arthritis of the hip in infants[J]. J Bone Joint Surg Am,1990,72(8):1150-1165.
[3] Montgomery NI,Epps HR. Pediatric Septic Arthritis[J]. Orthop Clin North Am,2017,48(2):209-216.
[4] Johari AN,Hampannavar A,Johari RA,et al. Coxa vara in postseptic arthritis of the hip in children[J]. J Pediatr Orthop B,2017,26(4):313-319.
[5] 彭明惺,刘利君,张凌燕.新生儿急性化脓性髋关节炎后遗病理性脱位的治疗与预防[J].中华骨科杂志,2000,20(10):625-629.
[6] Telleria JJM,Cotter RA,Viviana B,et al. Laboratory predictors for risk of revision surgery in pediatric septic arthritis:[J]. J Child Orthop,2016,10(3): 247-254.
[7] García-Arias M,Balsa A,Mola E M. Septic arthritis [J]. Best Pract Res Clin Rheumatol,2011,25(3):407-421.
[8] Brischetto A,Leung G,Marshall CS,et al. A Retrospective Case-Series of Children With Bone and Joint Infection From Northern Australia[J]. Medicine (Baltimore),2016,95(8):e2885.
[9] 徐宏文,黎艺强,周庆和,等.新生儿化脓性关节炎治疗方式的选择[J].中华小儿外科杂志,2016,37(8):582-588.
[10] Li Y,Zhou Q,Liu Y,et al. Delayed treatment of septic arthritis in the neonate:a review of 52 cases[J]. Medicine(Baltimore),2016,95(51):e5682.
[11] Mccarthy JJ,Dormans JP,Kozin SH,et al. Musculoskeletal infections in children: basic treatment principles and recent advancements[J]. Instr Course Lect,2005,54(4):515-528.
[12] 金斌,孙军.6月龄以下婴儿化脓性髋关节炎诊疗分析[J].临床小儿外科杂志,2015(4):316-318.
[13] Chaudhari N,Gajjar S,Menon H,et al. Risk factors for septic arthritis of hip in neonates and infants[J]. Int J Res Orthop,2017,3(3):508-511.
[14] Monsalve J,Kan JH,Schallert EK,et al. Septic arthritis in children: frequency of coexisting unsuspected osteomyelitis and implications on imaging work-up and management[J]. AJR Am J Roentgenol,2015,204(6):1289-1295.
[15] Chaudhari N,Menon H,Naik PV,et al. A short term outcome of septic arthritis of hip in children[J]. Int J Orthop Sci,2017,3(2):496-499.
[16] Chen CE,Ko JY,Li CC,et al. Acute septic arthritis of the hip in children[J]. Arch Orthop Trauma Surg,2001,121(9):521-526.
[17] Chul LS,Sup SJ,Wook SS,et al. Prognostic Factors of Septic Arthritis of Hip in Infants and Neonates: Minimum 5-Year Follow-up[J]. Clin Orthop Surg,2015,7(1):110-119.
[18] Vidigal Júnior EC,Vidigal EC,Fernandes JL. Avascular necrosis as a complication of septic arthritis of the hip in children[J]. Int Orthop,1997,21(6):389-392.
[19] Agarwal A,Aggarwal A N. Bone and Joint Infections in Children: Septic Arthritis[J]. Indian J Pediatr,2016,83(8): 825-833.
[20] 王悦,杨敬芳,张鲁涛,等.318株金黄色葡萄球菌的临床科室分布、耐药性及其感染的预防[J].河北医科大学学报,2008,29(6):869-873.
[21] Wang CL,Wang SM,Yang YJ,et al. Septic arthritis in children: relationship of causative pathogens,complications,and outcome[J]. J Microbiol Immunol Infect,2003,36(1):41-46.
[22] Gkiokas A,Papandreou N,Papasparakis D,et al. The prognosis of the Septic hip Arthritis in childhood [J]. Orthopaedic Proceedings,2004,86(2):162-163.
[23] Okubo Y,Nochioka K,Marcia T. Nationwide survey of pediatric septic arthritis in the United States[J]. J Orthop,2017,14(3):342-346.