老年患者发生的高血压脑出血为临床常见的神经科重症,具有起病急、发展快的特点,与缺血性脑卒中发病相比,脑出血的4周致残率和病死率非常高[1]。流行病学调查显示,亚洲国家脑出血发生率占全部脑卒中的20%~30%,高血压是罹患脑出血疾病的重要危险因素,国内脑出血较脑梗死持续高血压状态发生率高,而欧美国家两者持续高血压状态发生率差异无统计学意义[2]。老年患者发生脑出血时,脑组织会发生一系列炎性反应,血红蛋白、凝血因子等可以刺激局部产生炎性反应,进而引起患者全身炎性反应。目前,中国2015年脑出血诊疗指南推荐急性期血压>220 mmHg应积极降压,当收缩压>180 mmHg应用药物控制血压,160/90 mmHg可以作为目标值[3]。不同指南对脑出血后血压控制目标以及启动降压的时间窗有不同的阐述,收缩压过高可以造成出血量增加,造成神经功能恶化[4]。发病早期患者的血压处于较高水平,患者血肿量的大小成为评估患者神经损伤严重程度的关键因素。所以,在发病早期,老年高血压脑出血患者的血压控制成为重要因素。本研究采用早期强化控压联合镇静镇痛策略治疗高血压脑出血,临床效果满意,报告如下。
1 资 料 与 方 法
1.1 一般资料 选择2014年12月—2017年11月邯郸钢铁集团有限责任公司职工医院收治的老年高血压脑出血非手术治疗患者60例,随机分为2组,每组30例。对照组男性18例,女性 12例;年龄61~90岁,平均(73.9±12.1)岁;出血量10~29 mL。观察组男性16例,女性14例;年龄60~87岁,平均(72.7±11.6)岁;出血量9~30 mL。2组性别、年龄、出血量差异均无统计学意义(P>0.05),具有可比性。
患者对治疗方案均知情同意;本研究经邯郸钢铁集团有限责任公司职工医院伦理委员会批准。
1.2 纳入与排除标准 纳入标准:①符合中华医学会神经病学分会《中国脑出血诊治指南(2014)》高血压脑出血诊断标准[3];②入院头颅CT显示出血部位在基底节区或脑叶出血;③发病时间≤6 h来院就诊,出血量≤30 mL,患方不选择手术治疗方案,均为保守治疗;④患者发病后的收缩压水平均较高,波动于180~220 mmHg。排除标准:①强化控压及镇静镇痛禁忌证者;②肿瘤造成脑瘤卒中出血者;③罹患脑梗死后再出血者;④出血量大,重度昏迷、脑疝者;⑤合并其他脏器严重疾病、凝血功能异常者;⑥患有严重感染性或免疫性疾病者。
1.3 治疗方法 患者入院后均给予生命体征监护、通畅气道,根据是否存在高颅压情况决定是否给予脱水降颅压治疗。均给予同质化的维持水电解质平衡和酸碱平衡、以及相应支持治疗等。对照组给予药物控制血压:如果收缩压≥180 mmHg,给予静脉滴注乌拉地尔;若入院收缩压<160 mmHg则不用乌拉地尔降压;经用药收缩压<160 mmHg时,减量乌拉地尔;维持收缩压在120~160 mmHg。观察组给予控压联合镇静镇痛策略:静脉泵入乌拉地尔(2 mg/mL),起始剂量2 mg/min,3~5 min调整速度,维持剂量9 mg/h;以9 mg/h输注20 min,乌拉地尔降压效果差的患者,患者收缩压仍持续>160 mmHg,则联合硝普钠予以0.5 μg/kg静脉泵入,根据治疗反应调整,1 h内收缩压降至120~140 mmHg;应用咪达唑仑1 mg/min,2~3 min后调节滴速,继而0.05 mg·kg-1·h-1静脉泵入维持,瑞芬太尼用量0.5~2.5 μg·kg-1·h-1静脉泵入。
1.4 观察指标 对比2组治疗前、治疗1 d和14 d的血肿量和美国国立卫生研究院卒中量表(National Institute of Health Stroke Scale,NIHSS)评分,以及2组血肿扩大率。
1.5 统计学方法 应用SPSS 22.0统计软件处理数据。计量资料比较分别采用t检验和重复测量的方差分析;计数资料比较采用 χ2检验。P<0.05为差异有统计学意义。
2 结 果
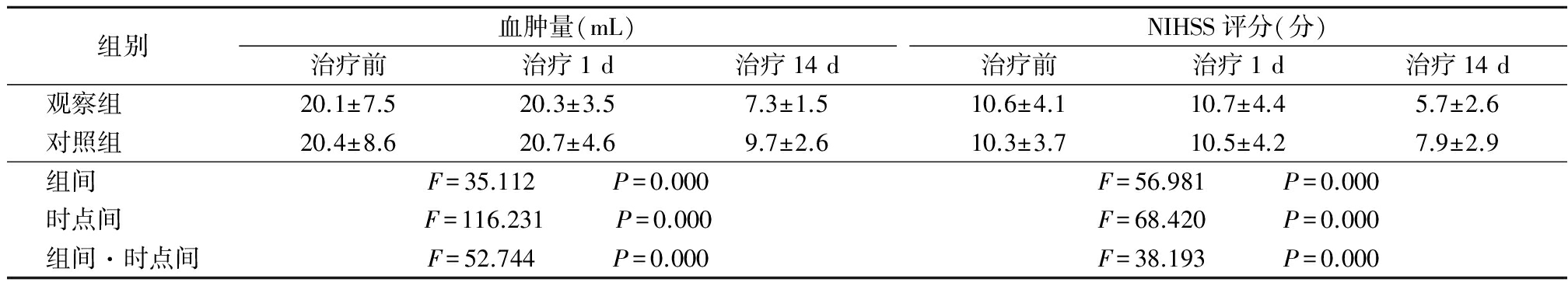
2.1 2组血肿量和NIHSS评分比较 2组治疗1 d时血肿量和NIHSS评分略有增加,治疗14 d时明显减少,但观察组减少更明显,2组组间、时点间、组间·时点间交互作用差异均有统计学意义(P<0.05),见表1。
表1 2组血肿体积和NIHSS评分比较
Table 1 Comparison of hematoma volume and NIHSS score between two groups ![]()
2.2 2组血肿扩大率比较 观察组血肿扩大3例(10.0%),对照组血肿扩大7例(23.3%),2组差异无统计学意义(χ2=1.920,P=0.166)。
3 讨 论
当今社会老龄化程度提高,老年人的生存质量越来越受到重视,老年高血压脑出血疾病危害严重,对老年患者生活质量影响巨大。此类脑出血病理过程主要为血压的持续增高,小动脉逐渐出现玻璃样变,逐渐形成粟粒型动脉瘤,导致动脉血管破裂、出血,随后形成一系列的并发症。虽然部分临床研究发现药物对老年高血压出血有疗效,但还缺乏更多积极有效的措施[5]。很多临床回顾性研究及分析提示,老年患者的血肿量、高血压的持续状态及水平、脑组织水肿程度、脑出血后应激性溃疡、肺部感染等并发症均是影响患者预后的重要因素,尤其是以较高血压水平及高血压持续状态,是很多老年高血压患者转归最危险的因素,也是最有意义的因素。因此,早期合理控制血压,使其处于合理的范围,既能避免出血风险,又能保持脑组织细胞的脑血流灌注,对减少患者并发症、改善患者的预后尤为重要[6]。
血压的管理是国际关注的热点。一项多地点多中心的研究结果显示,在脑出血症状出现后3~4.5 h内接受治疗可能使患者受益[7]。血肿进一步增大的因素与患者血压水平、血肿部位、凝血功能、首次头颅CT时间有关。血肿形成后,因为血肿的占位效应,颅内血肿周围局部压力在数小时内会趋于稳定。所以,早期合理控制患者血压、镇静镇痛、强化综合护理以避免躁动、谵妄导致血压波动,成为众多学者公认的关键点[8]。早期强化控压有利于控制高血压脑出血患者的血肿进一步增大,也有利提供血肿周围脑细胞合理的脑血流灌注,患者的收缩压控制在130~140 mmHg血肿扩大风险降低,对脑血流低灌注形成缺血带的保护最高[9]。目前微创手术治疗对患者的预后有积极作用,如神经内镜手术、立体定向软通道引流术、小骨窗血肿清除术等均是非常好的治疗方法,但围手术期血压管理不佳,再出血概率也增高,患者癫痫发作、躁动均可以诱发血压急剧升高,血压的变化对血肿量变化及预后有很大影响[10]。高血压脑出血的病理机制较为复杂,与季节、气候、个人体质等多种因素有关[11],老年脑出血患者合并心脏、血管系统病变较多,容易引起阶联反应导致病情恶化[12]。其中血肿形成后的占位效应、血红蛋白及凝血因子等的激活、炎性因子的出现可造成血肿周围的炎症浸润,患者血液中白细胞介素1β、白细胞介素6等细胞炎症因子浓度明显增大,炎性因子的出现有促进胰岛素样生长因子1等神经修复因子分泌的功能,发挥其神经保护功能,但如果血肿量巨大,大量炎症因子入血会造成全身炎症反应引起瀑布样的局部及全身的炎症反应,从而可以引起严重的脑白质损伤[13]。白细胞介素1β和白细胞介素6在神经系统损伤后血清中检测水平的增高通常被认为是一个神经损伤严重程度的重要特征。当脑出血发生后,尤其是白细胞介素1β和白细胞介素6等炎性细胞因子在出血早期呈超表达,高水平的炎性因子水平可以引起继发性脑水肿,脑水肿引起局部脑组织压力增高,根据脑灌注压=平均动脉压-颅内压,可以明确为脑组织缺血缺氧的病因,部分病例经过临床药物治疗或手术治疗后,颅内压下降,脑灌注压上升,缺血/再灌注损伤出现[14]。缺血/再灌注后又引起了自由基的蓄积,导致血管内皮损伤,血管通透性增加,也促成大量的炎性因子白细胞介素1β和白细胞介素6的释放。如在老年高血压脑出血患者发病早期,不予以及时、有效的镇静控制,将可能出现患者由于躁动不适,血压水平急剧增高,增高的血压如果未得到合理控制,会导致血肿量增加,占位效应明显加重,脑疝形成,甚至诱发癫痫,不断地造成阶联的损害,使患者的神经功能预后不良。患者因血压波动导致血肿的扩大引起脑白质损伤,血肿周围脑组织水肿以及释放的炎性因子均可造成患者神经功能的不断恶化,是患者症状加重甚至死亡的重要因素。有临床研究表明高血压是脑动脉粥样硬化的重要因素,高血压与脑出血患者血肿的扩大以及周围水肿间有着密切的相关性。因此,在患者发病早期,积极有效地控制患者血压,使患者血压处于合理水平有利于脑出血患者血肿量稳定,也避免低灌注有利于后续治疗及老年患者的康复,合理的镇静镇痛也可以降低患者机体的氧耗,降低其基础代谢率及炎症反应,避免患者躁动,使患者血压平稳,便于维持在合理水平,为患者后续脑神经功能的恢复打下基础。
有研究发现早期降压有利于降低手术和非手术患者继发出血水平[15]。尤其是针对多点出血灶患者效果明显[16]。老年高血压脑出血患者机体炎性因子水平与各种心脑血管疾病有着密切的关系,与高血压程度呈正相关性,故平稳控制血压成为高血压脑出血患者的观察重点,血压控制有利于患者预后[17-18]。
本研究结果显示,脑出血发生后,患者血肿量增加以及炎症反应均会造成原发及继发的神经功能的损害。统计分析治疗前、治疗1 d血肿量变化发现,治疗前至治疗1 d为血肿不稳定时期,观察组血肿量变化数值明显低于对照组(P<0.05);2组血肿扩大率进行比较,观察组血肿扩大3例(10.0%),对照组血肿扩大7例(23.3%),2组差异无统计学意义(χ2=1.920,P=0.166)。本结果可能与样本量小有关,有可能与仅统计<30 mL脑出血患者有关,>30 mL脑出血患者更易出现颅高压情况,血压反射性增高更明显,血压控制难度大,血肿变化率可能会有不同结果。治疗组14 d时2组均呈血肿减少趋势,以应用强化控压联合镇静镇痛策略的观察组血肿量清除更为明显(P<0.05)。通过评估2组NIHSS评分,发现2组从治疗前到治疗后1 d、14 d的NIHSS评分呈逐渐改善趋势,观察组 NIHSS评分降低更明显(P<0.05)。表明早期强化控压联合镇静镇痛策略有利于改善患者神经功能,但对降脑出血患者再出血风险尚未能明确证明有效。
综上所述,严格控压及镇静镇痛的管理可有效降低老年高血压脑出血患者血肿增大风险,有利于改善患者神经功能,临床治疗效果满意。但本研究选取研究对象为非手术治疗患者且出血量<30 mL脑出血患者,对出血量>30 mL、符合手术指征、选择手术的患者应用控压联合镇静镇痛策略的治疗效果尚需进一步观察。
[参考文献]
[1] Provencio JJ,Da Silva IR,Manno EM. Intracerebral hemorrhage:new challenges and steps forward[J]. Neurosurg Clin N Am,2013,24(3):349-359.
[2] Tsai CF,Anderson N,Thomas B,et al. Comparing risk factor profiles between intracerebral hemorrhage and ischenmic stroke in Chinese and White Populations:systematic review and meta-analysis[J]. PLoS One,2016,11(3):e0151743.
[3] 中华医学会神经病学分会,中华医学会神经病学分会脑血管病学组.中国脑出血诊治指南(2014)[J].中华神经科杂志,2015,48(6):435-444.
[4] Falcone GJ,Biffi A,Devan WJ,et al. Burden of blood pressure-related alleles is associated with larger hematoma volume and worse outcome in intracerebral hemorrhage[J]. Stroke,2013,44(2):321-326.
[5] Jeon JP,Kim C,Kim SE. Blood pressure variability and outcome in patients with acute nonlobar intracerbral hemorrhage following intensive antihypertensive treatment[J]. Chin Med J,2018,131(6):657-664.
[6] Otite FO,Khandelwal P,Malik AM,et al. Ten-Year Temporal Trends in Medical Complications After Acute Intracerebral Hemorrhage in the United States[J]. Stroke,2017,48(3):596-603.
[7] Qureshi AI,Palesch YY,Barsan WG,et al. Intensive blood-pressure lowering in patients with acute cerebral hemorrhage[J]. N Engl J Med,2016,375(11):1033-1043.
[8] Herweh C,Nordlohne S,Sykora M,et al. Climatic and seasonal circumstances of hypertensive intracerebral hemorrhage in a world wide cohort[J]. Stroke,2017,48(12):3384-3386.
[9] 王景广,李海军,王云枫.经额部锥孔引流治疗高血压脑出血后再出血危险因素分析[J].河北医科大学学报,2016,37(9):1087-1090.
[10] 石海平,曽春,张施远,等.神经内镜血肿清除术与立体定向血肿抽吸术治疗髙血压性脑出血的随机对照研究[J].河北医科大学学报,2015,36(1):9-12.
[11] Stoker TB,Evans NR. Managing risk after intracerebral hemorrhage in concomitant atrial fibrillation and cerebral amyloid angiopathy[J]. Stoke,2016,47(7):e190-192.
[12] Qureshi AI,Qureshi MH. Acute hypertensive in patients with intracerebral hemorrhage pathophysiology and treatment[J]. J Cereb Blood Flow Metab,2017[Epub ahead of print].
[13] Altintas O,Duruyen H,Baran G,et al. The relationship of hematoma growth to red blood cell distribution width in patients with hypertensive intracerebral hemorrhage[J]. Turk Neurosurg,2017,27(3):368-373.
[14] Herweh C,Nordlohne S,Sykora M,et al. Climatic and seasonal circumstances of hypertensive intracerbral hemorrhage in a worldwide cohort[J]. Stroke,2017,48(12):3384-3386.
[15] Boulouis G,Morotti A,Charidimou A,et al. Noncontrast computed tomography markers of intracerebral hemorrhage expansion[J]. Stroke,2017,48(4):1120-1125.
[16] Zheng J,Li H,Lin S,et al. Perioperative antihypertensive treatment in patients with spontaneous intracerebral hemorrhage[J]. Stroke,2017,48(1):216-218.
[17] Wu TY,Yassi N,Shah DG. Simultaneous multiple intracerebral hemorrhages(SMICH)[J]. Stroke,2017,48(3):581-586.
[18] 汪奇柏,郑超,何建国,等.高血压脑出血的高危因素调查及应用研究[J].中国临床医生杂志,2017,45(2):50-53.