Table 1 Comparison of general data and clinical indicators in four groups
· 论 著 ·
王霖霞,苏 娜,张云娜,郭宁宁,王光亚
(河北省沧州市中心医院内分泌糖尿病二科,河北 沧州 061001)
[ 摘要 ] 目的 通过测定2型糖尿病合并视网膜病变患者血清25羟维生素D 3 和超敏C反应蛋白(high-sensitivity C-reactive protein,hs-CRP )水平,探讨25羟维生素D 3 、hs-CRP与糖尿病视网膜病变(diabetic retinopathy,DR)的关系。 方法 选择2型糖尿病患者560例,根据眼底照相或眼底造影分为2型糖尿病不伴视网膜病变组(NDR组,230例),2型糖尿病伴背景期视网膜病变组(BDR组,190例),2型糖尿病伴增殖期视网膜病变组(PDR组,140例)。选取同期体检的健康人140例作为对照组。收集所有研究对象临床资料,检测其血清25羟维生素D 3 、hs-CRP水平。 结果 4组间年龄、体重指数(body mass index,BMI)、总胆固醇(total cholesterol,TC)、三酰甘油(triglyceride,TG)、低密度脂蛋白胆固醇(low-density lipoprotein-cholesterol,LDL-C)、高密度脂蛋白胆固醇(high-density lipoprotein-cholesterol,HDL-C)差异均无统计学意义( P >0.05);NDR组、BDR组、PDR组病程、空腹血糖(fasting blood glucose,FBG)、糖化血红蛋白(hemoglobin A 1 c,HbA 1 c)、hs-CRP、25羟维生素D 3 与对照组差异均有统计学意义( P <0.05);BDR组、PDR组病程、FBG、HbA 1 c、hs-CRP、25羟维生素D 3 与NDR组差异均有统计学意义( P <0.05);BDR组病程、FBG、HbA 1 c、hs-CRP、25羟维生素D 3 与PDR组差异均有统计学意义( P <0.05)。Pearson相关分析显示,病程、FBG、HbA 1 c、hs-CRP与DR呈正相关( P <0.05),25羟维生素D 3 与DR呈负相关( P <0.05)。Logistic回归分析显示,病程、FBG、HbA 1 c、hs-CRP是DR发病的独立危险因素( P <0.05)。 结论 DR患者血清25羟维生素D 3 明显减低,hs-CRP明显升高,与视网膜病变严重程度相关。维生素D缺乏可能通过hs-CRP导致DR发生发展。
[ 关键词 ] 糖尿病视网膜病变;骨化二醇;C反应蛋白质
糖尿病视网膜病变(diabetic retinopathy,DR)是2型糖尿病(type 2 diabetes mellitus,T2DM)患者常见的微血管并发症之一,是导致成人致盲的主要原因。约有30%T2DM患者会并发DR,但DR发病机制尚不十分清楚。近年来发现维生素D不仅调节钙磷代谢,还参与多种慢性病的发生发展。因此,维生素D缺乏成为目前学术界关注的焦点。研究发现维生素D缺乏与T2DM密切相关 [1-4] 。但维生素D缺乏与DR是否相关仍存在争议 [5-6] 。本研究旨在探讨血清25羟维生素D 3 、超敏C反应蛋白(high-sensitive C-reactive protein,hs-CRP)水平与DR的相关性,报道如下。
1 . 1 一般资料 选择2014 年5月—2018年5月河北省沧州市中心医院内分泌糖尿病二科住院的560例T2DM患者。糖尿病诊断依据《中国2型糖尿病防治指南(2010版)》 标准:即符合空腹血糖≥7.0 mmol/L和(或 )餐后2 h血糖≥11.1 mmol/L和(或)已确诊T2DM并接受治疗者。排除标准:1型糖尿病及各种糖尿病急性并发症;T2DM肾病;T2DM合并大血管病变;T2DM周围神经病变;妊娠期糖尿病;合并急性感染、肝肾功能不全、心脑血管疾病、代谢性骨病。所有患者近3个月均未服用过任何钙剂、维生素D、抗精神病药物及中药制剂。本研究经医院伦理委员会批准,纳入患者均签署知情同意书。患者入院时均常规于眼科门诊散瞳后行眼底照相,有异常患者进一步行眼底血管荧光造影检查。根据眼科检查结果将患者分为T2DM不伴视网膜病变组(NDR组,230例),年龄41~73岁,平均(52.6±4.8)岁;背景期T2DM伴视网膜病变组(BDR组,190例),年龄45~72岁,平均(53.1±5.4)岁;增殖期T2DM伴视网膜病变组(PDR组,140例),年龄44~76岁,平均(53.9±5.6)岁。选取同期进行体检的健康人100例作为对照组,年龄45~73岁,平均(54.1±6.6)岁。4组一般资料差异无统计学意义( P >0.05),具有可比性。
1 . 2 研究方法 所有受试者禁食水8 h后抽取静脉血检测血清空腹血糖(fasting blood glucose,FBG)、总胆固醇(total cholesterol,TC)、三酯三酰甘油(triglyceride,TG)、低密度脂蛋白胆固醇(low-density lipoprotein-cholesterol,LDL-C)、高密度脂蛋白胆固醇(high-density lipoprotein-cholesterol,HDL-C)、糖化血红蛋白(hemoglobinA 1 c,HbA 1 c)、超敏C反应蛋白(high sensitive C-reactive protein,hs-CRP)、25羟维生素D 3 。FBG采用葡萄糖氧化酶法检测(厦门海菲生物技术有限公司);HbA 1 c采用酶法检测[积水医疗科技(中国)有限公司];hs-CRP采用增强免疫比浊法检测(武汉博迈特生物科技有限公司);TC、TG采用酶联免疫法检测(上海一研生物科技有限公司);HDL-C、LDL-C采用直接法检测(长春汇力生物技术有限公司);血清25羟维生素D 3 采用电化学发光法测定(试剂盒来自罗氏)。血清25羟维生素D 3 <20 ng/mL为维生素D缺乏。所有T2DM患者均记录糖尿病病程,测量身高、体重,计算体重指数(body mass index,BMI)。
1 . 3 统计学方法 应用SPSS 22.0统计软件分析数据。计量资料比较分别采用单因素方差分析和SNK- q 检验;相关性采用直线相关分析和Logistic回归分析。 P <0.05为差异有统计学意义。
2 . 1 一般资料及临床指标比较 4组间年龄、BMI、TC、TG、LDL-C、HDL-C差异均无统计学意义( P >0.05);NDR组、BDR组、PDR组病程、FBG、HbA 1 c、25羟维生素D 3 及hs-CRP与对照组差异均有统计学意义( P <0.05);BDR组、PDR组病程、FBG、HbA 1 c、25羟维生素D 3 及hs-CRP与NDR组差异均有统计学意义( P <0.05);BDR组病程、FBG、HbA 1 c、25羟维生素D 3 及hs-CRP与PDR组差异均有统计学意义( P <0.05)。见表1。
表1 4组一般资料及临床指标比较
Table 1 Comparison of general data and clinical indicators in four groups ![]()
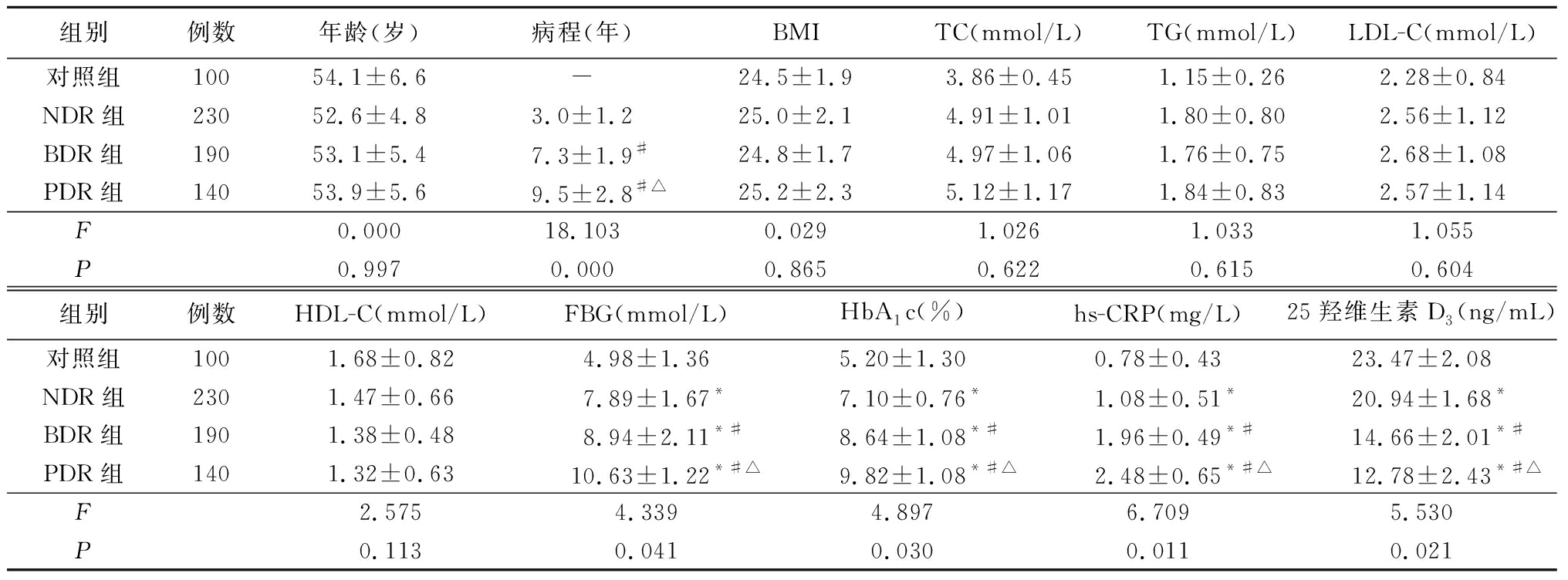
* P <0.05与对照组比较 # P <0.05与NDR组比较 △ P <0.05与BDR组比较(SNK- q 检验)
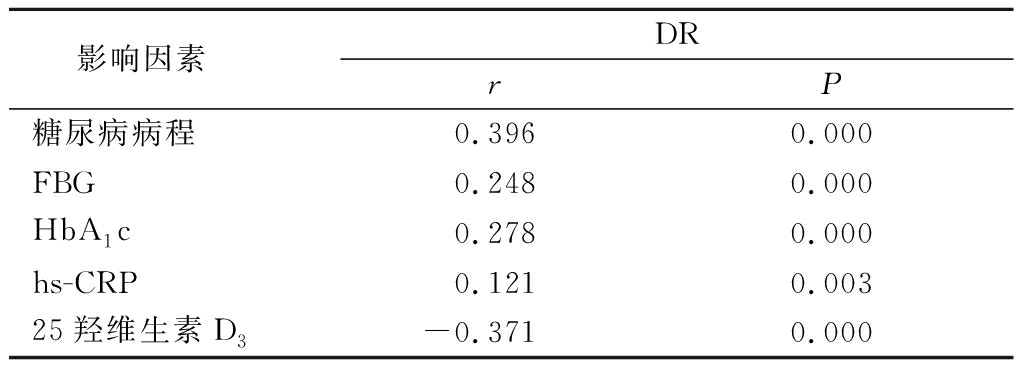
2 . 2 直线相关分析 Pearson相关分析显示,糖尿病病程、FBG、HbA 1 c及hs-CRP与DR呈正相关( P <0.05), 25羟维生素D 3 与DR呈负相关,差异均有统计学意义( P <0.05),见表3。
表2 各项指标与DR的相关性分析
Table 2 Correlation between biochemical indexes and DR
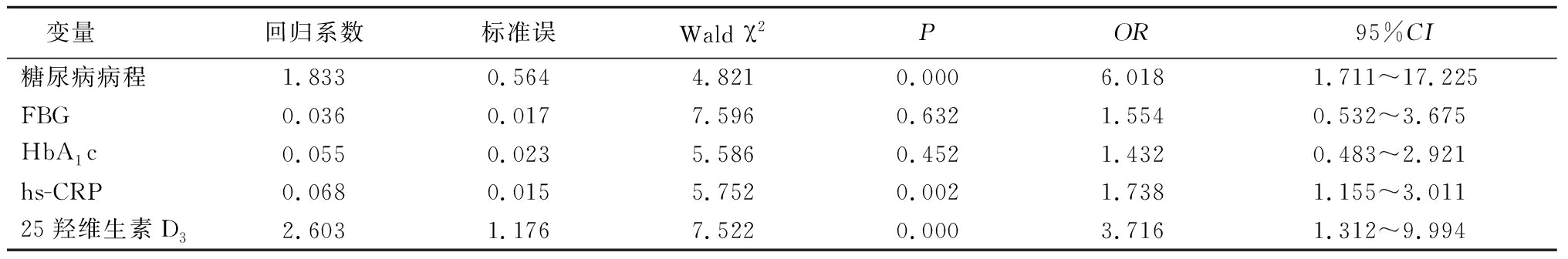
2 . 3 Logistic回归分析 以DR为因变量,以糖尿病病程、FBG、HbA 1 c、hs-CRP、25羟维生素D 3 为自变量,进行Logistic回归分析,结果显示血清25羟维生素D 3 、hs-CRP及糖尿病病程是DR的独立危险因素( P <0.05),表3,4。
表3 赋值量表
Table 3 Variable assignment

表4 T2DM视网膜病变的Logistic回归分析
Table 4 Logistic regression analysis of type 2 diabetic retinopathy
DR是糖尿病较为常见的慢性微血管并发症之一,其主要特点为微血管受损、微循环障碍。DR对视力有严重伤害,甚至会引起失明,是导致成人致盲的主要原因,严重危害人类健康,影响患者的生活质量。DR具体的发病机制尚不十分清楚,已经明确DR的发生与T2DM病程相关 [7] 。近年来维生素D代谢紊乱与糖尿病发生发展以及与糖尿病血管并发症的关系成为研究热点。
维生素D是一种脂溶性类固醇类维生素,具有多重生物学效应。在多种组织及细胞中发挥重要作用。血清25羟维生素D 3 是维生素D在血液循环中的主要形式及储存形式,可以有效反映机体内源性及外源性维生素D总水平。25羟维生素D 3 在机体的水平比较稳定,且易于检测,故可以作为评价机体维生素D状态的有效指标。维生素D不仅参与钙磷代谢,近年来越来越多的研究发现维生素D还与胰岛素抵抗、肥胖、T2DM、代谢综合征、心血管疾病、自身免疫性疾病、癌症等慢性疾病密切相关 [8-12] 。外源性补充维生素D可增加胰岛素敏感性、减轻胰岛素抵抗 [13-14] 。且国内王晓燕等 [15] 发现维生素D受体基因多态性与T2DM发生具有相关性。此外,维生素D还与糖尿病慢性并发症存在相关性。研究报道维生素D缺乏与糖尿病周围神经病变 [16] 、糖尿病肾病 [17] 、糖尿病合并下肢血管病变 [18] 等密切相关。由此可推断出维生素D可能参与糖尿病及其慢性并发症的发生发展。但是目前有关维生素D与DR之间的相关性研究结论尚不一致。且有关血清25羟维生素D 3 、hs-CRP与DR的相关性研究报道较少。国内李俊等 [6] 认为维生素D缺乏与DR相关,而Alam等 [5] 却得出相反的结论。本研究结果显示DR患者血清25羟维生素D 3 水平显著低于正常对照。与国内多数研究结果相一致 [6,19] 。本研究结果还显示BDR组、PDR组血清25羟维生素D 3 水平显著低于NDR组( P <0.05),BDR组25羟维生素D 3 显著低于PDR组( P <0.05)。说明随着DR病情严重程度的加剧,血清25羟维生素D 3 水平不断下降。本研究Logistic回归分析证实维生素D缺乏是DR的独立危险因素。由此判断出维生素D缺乏不仅与DR存在相关性,且随DR病情加重而呈下降趋势,与国内龚莉华等 [20] 报道一致。
DR的发病率、致盲率随着糖尿病病程的延长而增加。DR发病机制复杂,其中内质网应激、氧化与抗氧化防御异常、线粒体损伤和血管内皮细胞功能障碍可能是DR致病的主要原因。近年来的研究显示DR的发生及发展与机体低度慢性炎症反应相关 [21] 。相关基础研究证实白芦藜醇及黄芪多糖等通过抑制炎症反应,减轻氧化应激损伤,可改善DR [22-23] 。本研究结果显示DR患者血清hs-CRP水平显著高于正常对照。与以往的荟萃分析结果一致 [24] 。此外,本研究结果发现BDR组、PDR组血清hs-CRP水平显著高于NDR组( P <0.05),BDR组hs-CRP水平显著高于PDR组( P <0.05)。说明随着DR病情严重程度的加剧,血清hs-CRP水平不断升高。本研究Logistic回归分析显示hs-CRP是DR的独立危险因素,进一步证实慢性炎症反应可能是导致DR发生及发展的原因之一。
维生素D还具有抗氧化应激反应,可减少自由基,保护细胞膜,在免疫调节和炎症防御反应方面发挥重要作用。研究发现糖尿病外周神经病变患者普遍存在维生素D缺乏,且血清维生素D水平与炎症因子白细胞介素(interleukin 17,IL-17)呈负相关,与IL-13呈正相关 [25] 。外源性补充维生素D可减轻T2DM患者低度慢性炎症反应 [26] 。本研究直线相关分析显示血清25羟维生素D 3 水平与糖尿病病程、FBG、HbA 1 c、hs-CRP呈负相关。表明随着糖尿病病程延长,维生素D缺乏可能通过高血糖、hs-CRP参与DR发生发展。如果25羟维生素D 3 水平下降,对机体免疫功能的调控作用就会减弱,进而导致视网膜血管增殖,引发免疫反应,产生大量炎症因子,最终导致DR的进展。
综上所述,DR患者血清25羟维生素D 3 水平降低,hs-CRP水平升高。因此,血清25羟维生素D 3 和hs-CRP与DR的发生发展及严重程度密切相关。维生素D缺乏可能通过hs-CRP导致DR的发生发展。临床上通过监测T2DM患者血清25羟维生素D 3 和hs-CRP水平,可早期筛查出DR患者并采取相应治疗,从而更好地早期防治DR的发生。但本研究属于横断面研究,今后尚需要大样本的前瞻性研究和随机对照研究进一步证实。
[参考文献]
[1] Shen L,Zhuang QS,Ji HF. Assessment of vitamin D levels in type 1 and type 2 diabetes patients:results from meta analysis[J]. Mol Nutr Food Res,2016,60(5):1059-1067.
[2] 王炜,戴晓康,叶山东,等.维生素D与糖尿病的发病和防治[J].实用医学杂志,2015,31(2):326-327.
[3] Lucato P,Solmi M,Maggi S,et al. Low vitamin D levels increase the risk of type 2 diabetes in older adults:a systematic review and meta-analysis[J]. Maturitas,2017,100:8-15.
[4] 祁范范,周慧敏,周亚茹.维生素D与糖尿病的研究进展[J].河北医科大学学报,2017,38(9):1099-1103.
[5] Alam U,Amjad Y,Chan AW,et al. Vitamin D deficiency is not associated with diabetic retinopathy or maculopathy[J]. J Diabetes Res,2016,2016:6156217.
[6] 李俊,严玉洁,姚保栋,等.血清维生素D与2型糖尿病视网膜病变关系的研究[J].复旦学报:医学版,2017,44(5):580-584,601.
[7] 李亚永,薛鹏,王瑜玲,等.血浆色素上皮衍生因子及血管内皮生长因子含量与2型糖尿病视网膜病变相关性的研究[J].河北医科大学学报,2015,36(6):628-631.
[8] Wimalawansa SJ. Vitamin D and cardiovascular diseases: Causality[J]. J Steroid Biochem Mol Biol,2018,175:29-43.
[9] Umar M,Sastry KS,Chouchane AI. Role of vitamin D beyond the skeletal function: a review of the molecular and clinical studies[J]. Int J Mol Sci,2018,19(6):E1618.
[10] Duffy MJ,Murray A,Synnott NC,et al. Vitamin D analogues:potential use in cancer treatment[J]. Crit Rev Oncol Hematol,2017,112:190-197.
[11] Wimalawansa SJ. Associations of vitamin D with insulin resistance,obesity,type 2 diabetes,and metabolic syndrome[J]. J Steroid Biochem Mol Biol,2018,175:177-189.
[12] 田倩,石芸.维生素D/VDR信号途径与乳腺癌[J].河北医科大学学报,2015,36(9):1111-1114.
[13] Issa CM. Vitamin D and Type 2 Diabetes Mellitus[J]. Adv Exp Med Biol,2017,996:193-205.
[14] de Courten B,Mousa A,Naderpoor N, et al. Vitamin D supplementation for the prevention of type 2 diabetes in overweight adults: study protocol for a randomized controlled trial[J]. Trials,2015,16:335.
[15] 王晓燕,刘鑫,余玥,等.川南地区维生素D受体Fok Ⅱ多态性与绝经后女性2型糖尿病的相关性[J].实用医学杂志,2015,31(20):3427-3430.
[16] He R,Hu Y,Zeng H,et al. Vitamin D deficiency increases the risk of peripheral neuropathy in Chinese patients with type 2 diabetes[J]. Diabetes Metab Res Rev,2017,33(2):
doi: 10.1002/dmrr.2820. Epub 2016 Jun 20.
[17] Xiao X,Wang Y,Hou Y,et al. Vitamin D deficiency and related risk factors in patients with diabetic nephropathy[J]. J Int Med Res,2016,44(3):673-684.
[18] Zhou W,Ye SD. Relationship between Serum 25-Hydroxyvitamin D and lower extremity arterial disease in type 2 diabetes mellitus patients and the analysis of the intervention of vitamin D[J]. J Diabetes Res,2015,2015:815949.
[19] 禤文婷,黄秋霞.2型糖尿病患者血清25-羟维生素D水平与微血管病变的相关性[J].广东医学,2015,36(8):1229-1231.
[20] 龚莉华,张爱华,周黎纹.血清维生素D水平与2型糖尿病视网膜病变程度的相关性研究[J].眼科,2016,25(4):270-271.
[22] 刘俊辉,李春江,李玉涛.白藜芦醇对糖尿病大鼠视网膜病变的影响[J].河北医科大学学报,2017,38(11):1310-1314.
[23] 刘俊辉,李春江,李玉涛.黄芪多糖对糖尿病大鼠视网膜病变的保护作用[J].河北医科大学学报,2017,38(7):797-800.
[24] Song J,Chen S,Liu X,et al. Relationship between C-reactive protein level and diabetic retinopathy: a systematic review and meta-analysis[J]. PLoS One,2015,10(12):e0144406.
[25] Bilir B,Tulubas F,Bilir BE,et al. The association of vitamin D with inflammatory cytokines in diabetic peripheral neuropathy[J]. J Phys Ther Sci,2016,28(7):2159-2163.
[26] Mousa A,Naderpoor N,Teede H,et al. Vitamin D supplementation for improvement of chronic low-grade inflammation in patients with type 2 diabetes: a systematic review and meta-analysis of randomized controlled trials[J]. Nutr Rev,2018,76(5):380-394.
WANG Lin-xia, SU Na, ZHANG Yun-na, GUO Ning-ning, WANG Guang-ya
( The Second Department of Endocrinology and Diabetes , Cangzhou Central Hospital Hebei Province , Cangzhou 061001, China )
[ Abstract ] Objective To test the level of serum 25-hydroxy vitamin D 3 and high-sensitivity C-reactive protein(hs-CRP ) in type 2 diabetic patients with retinopathy, and to investigate the relationship between 25-hydroxy vitamin D 3 , hs-CRP and type 2 diabetic retinopathy. Methods A total of 560 cases with type 2 diabetes were selected, including type 2 diabetes mellitus without retinopathy(NDR, n =230), type 2 diabetes with background retinopathy(BDR, n =190), type 2 diabetes with proliferative retinopathy(PDR, n =140), 140 healthy subjects were selected as control group at the same time. All clinical data were collected, serum levels of 25-hydroxy vitamin D 3 and hs-CRP were determined. Results There was no significant difference in age, body mass index(BMI), total cholesterol(TC), triglyceride(TG), low-density lipoprotein-cholesterol(LDL-C) and high-density lipoprotein-cholesterol(HDL-C) in the four groups( P >0.05). The duration of disease, fasting blood glucose(FBG), hemoglobin A 1 c(HbA 1 c), hs-CRP and 25- hydroxy vitamin D 3 in the group of NDR, BDR and PDR were significantly different from those of the control group( P <0.05). The duration of disease, FBG, HbA 1 c, hs-CRP, 25-hydroxy vitamin D 3 of the group BDR and PDR had significant difference compared to the group NDR( P <0.05). The duration of disease, FBG, HbA 1 c, hs-CRP, 25-hydroxy vitamin D 3 in the group BDR were significantly different from those in the group PDR( P <0.05). After pearson correlation analysis, the duration of disease, FBG, HbA 1 c, and hs-CRP were positively correlated with DR( P <0.05), and 25-hydroxy vitamin D 3 was negatively correlated with DR( P <0.01). After logistic regression analysis, the duration of disease, FBG, HbA 1 c, and hs-CRP were independent risk factors of DR, and 25-hydroxy vitamin D 3 was the protective factor of DR( P <0.05). Conclusion The serum 25-hydroxy vitamin D 3 levels in patients with type 2 diabetic retinopathy were significantly decreased, hs-CRP was significantly increased. They were associated with the severity of retinopathy. Vitamin D deficiency may lead to the development of diabetic retinopathy through hs-CRP.
[ Key words ] diabetic retinopathy; calcifediol; C-reactive protein
[作者简介] 王霖霞(1982-),女,河北沧州人,河北省沧州市中心医院主治医师,医学硕士,从事内分泌与代谢疾病诊治研究。
[基金项目] 沧州市科技计划项目(162302047)
[修回日期] 2018-08-21
[收稿日期] 2018-07-23;
[文章编号] 1007-3205(2018)10-1149-05
[文献标志码] A
[ 中图分类号 ] R587.26
doi: 10.3969/j.issn.1007-3205.2018.10.008
(本文编辑:刘斯静)