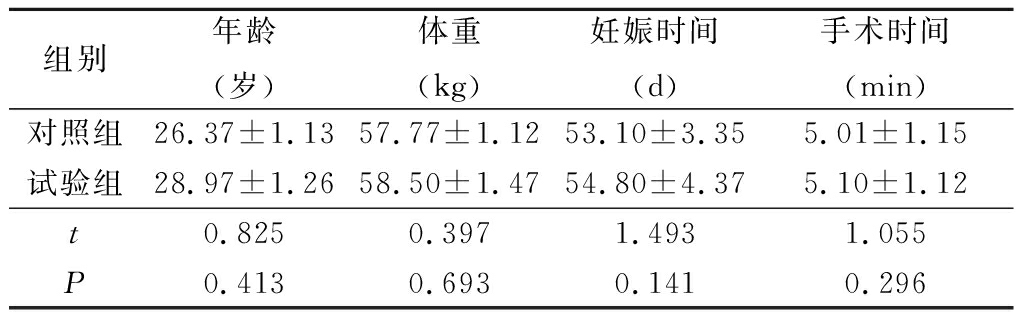
表12组基本资料比较
Table1Comparisonofbasicinformationbetweentwogroups(n=60,![]() ±s)
±s)
程艳欣,常和平,张 健,刘亚静,赵森明*
(河北医科大学第三医院疼痛科,河北 石家庄 050051)
[摘要]目的观察盐酸纳布啡复合丙泊酚用于门诊人工流产术的疗效、术后镇痛效果及安全性。方法选择ASAⅠ~Ⅱ级人工流产者120例,按随机数字表法分为对照组和试验组,每组60例。试验组静脉注射盐酸纳布啡0.2 mg/kg(稀释至2 mL), 1 min后静脉注射丙泊酚2.0 mg/kg;对照组静脉注射生理盐水2 mL,1 min后静脉注射丙泊酚3.0 mg/kg。观察2组麻醉效果、术中丙泊酚用量、苏醒时间、术后5 min 和30 min子宫收缩疼痛评分以及不良反应,记录人工流产者入室时(T0)、睫毛反应消失时(T1)、手术开始时(T2)、手术结束时(T3)及术后5 min时(T4)的收缩压(systolic blood pressure,SBP)、舒张压(diastolic blood pressure,DBP)、心率(heart rate,HR)及脉搏血氧饱和度(pulse oxygen saturation,SpO2)。结果2组SBP、DBP呈先降低再高升的趋势,时点间差异有统计学意义(P<0.05),组间、组间·时点间交互作用差异无统计学意义(P>0.05)。2组HR呈先降低再高升的趋势,时点间、组间·时点间交互作用差异有统计学意义(P<0.05),组间差异无统计学意义(P>0.05)。2组SpO2呈逐步上升的趋势,时点间差异有统计学意义(P<0.05),组间、组间·时点间交互作用差异无统计学意义(P>0.05)。试验组术中丙泊酚用量少于对照组,苏醒时间短于对照组(P<0.05)。试验组术后5 min和30 min子宫收缩疼痛评分显著低于对照组,满意度优于对照组(P<0.05)。2组并发症发生率差异无统计学意义(P>0.05)。结论盐酸纳布啡复合丙泊酚实施无痛人工流产术是一种安全有效的麻醉方法,可减少丙泊酚的用量,对术后子宫收缩疼痛有良好的镇痛效果,且未见明显不良反应。
[关键词]流产,人工;盐酸纳布啡;丙泊酚 doi:10.3969/j.issn.1007-3205.2018.11.020
人工流产术是指妊娠3个月内,采用人工中止妊娠的手术。用来作为避孕失败意外妊娠的补救措施,也用于因疾病不宜继续妊娠及为预防先天性畸形或遗传性疾病而需中止妊娠。人工流产手术中扩张子宫颈和刮吸子宫内膜时让人工流产者产生极度疼痛和不适感。为消除其恐惧心理,减轻术中术后疼痛,减少人工流产中引起的反应,近年来国内外广泛开展无痛人工流产术。丙泊酚是常用的静脉麻醉药,具有良好的麻醉性能,但其镇痛作用微弱,单独用于无痛人工流产术时,人工流产者常常出现术中躁动、术后腹痛等不良反应,所以丙泊酚常常复合阿片类药物实施麻醉。目前芬太尼复合丙泊酚静脉麻醉已广泛应用于临床[1-2],但芬太尼停止静脉注射后会出现快速阿片耐受及剂量和时间依赖性的痛觉过敏。盐酸纳布啡是一种新型激动-拮抗型阿片类药物,通过激动κ受体发挥脊髓水平的镇痛、镇静作用,该药物对μ受体具有部分拮抗作用,对σ受体激动效应很弱,所以具有镇痛活性强、呼吸抑制作用弱、无心血管不良反应及成瘾性低等优点[3]。我院应用纳布啡复合丙泊酚实施门诊无痛人工流产术,镇痛效果满意,呼吸循环稳定,不良反应小,减少了丙泊酚的用量,同时纳布啡缓解了术后的子宫收缩疼痛。现报告如下。
1.1一般资料 选择2017年8—12月我院治疗的自愿要求人工流产术结束妊娠、ASAⅠ~Ⅱ级早孕者120例。采用随机数字表法分为对照组和试验组,每组60例。2组年龄、体重、孕周、手术时间差异均无统计学意义(P>0.05),具有可比性,见表1。
表12组基本资料比较
Table1Comparisonofbasicinformationbetweentwogroups(n=60,![]() ±s)
±s)

本研究经医院医学伦理委员会审核通过,人工流产者或家属均签署知情同意书。
1.2纳入标准与排除标准 纳入标准:①无过敏史;②无呼吸暂停综合征;③孕周6~10周,年龄18~40岁;④无严重心脑血管疾病;⑤无明显肝肾功能不全;⑥无慢性支气管炎、支气管哮喘发作;⑦无疼痛性疾病及镇痛药成瘾;⑧术前血常规与心电图检查结果无明显异常;⑨近1周无上呼吸道感染症状;⑩无甲状腺功能降低病史。排除标准:①对本研究所用药物过敏者;②孕周<6周或>10周;③哺乳期;④不能叙述治疗反应者;⑤长期应用阿片类药物者。
1.3麻醉方法 人工流产者禁食水6 h,手术前2 h口服米索前列腺醇0.6 mg。入手术室后仰卧截石位,开通上肢静脉通路,静脉滴注0.9%氯化钠注射液,连接多功能监护仪,连续监测心电图、心率(heart rate,HR)、脉搏血氧饱和度(pulse oxygen saturation,SpO2)和无创动脉压,面罩持续吸氧2 L/min。对照组静脉注射生理盐水2 mL,1 min后静脉注射丙泊酚注射液3.0 mg/kg (广东嘉博制药有限公司,规格 10 mL,100 mg,产品批号 5C170302,注药时间>60 s);试验组静脉注射盐酸纳布啡注射液(宜昌人福药业有限公司,规格 2 mL,20 mg,产品批号 1160801)0.2 mg/kg(用生理盐水稀释至2 mL,注药时间>60 s),1 min后静脉注射丙泊酚注射液2.0 mg/kg(注药时间>60 s)。待入眠、睫毛反射消失后开始手术;术中出现肢体异常活动、挣扎、皱眉等反应时,暂停手术,并追加丙泊酚注射液,每次0.5 mg/kg,至上述反应消失后继续手术。
1.4监测指标 监测并记录麻醉前(T0)、睫毛反射消失时(T1)、吸宫棒进宫颈口时(T2)、手术结束时(T3)及手术结束后5min时(T4)的收缩压(systolic blood pressure,SBP)、舒张压(diastolic blood pressure,DBP)、HR及SpO2。术后5 min和30 min采用视觉模拟评分法(Visual Analogue Scale,VAS)评估术后子宫收缩疼痛的镇痛效果,0分为无痛;1~3分为轻度疼痛,4~6分为中度疼痛,7~9分为重度疼痛,10分为不堪忍受的剧烈疼痛。采用百分制评估患者对麻醉的满意程度,<60分为不满意,61~80分为一般,81~90分为满意,91~100分为非常满意。并记录患者苏醒时间、丙泊酚用量及不良反应和其他并发症发生情况。苏醒时间为第1次注射完丙泊酚注射液到能够按照指令握手以及陈述姓名、认识环境的时间。不良反应包括呛咳、心动过缓、呼吸暂停、肌僵直、术后恶心、呕吐及头晕等。
1.5统计学方法 应用SPSS 21.0统计软件分析数据。计量资料比较分别采用两独立样本的t检验和重复测量的方差分析;等级资料比较采用秩和检验。P<0.05为差异有统计学意义。
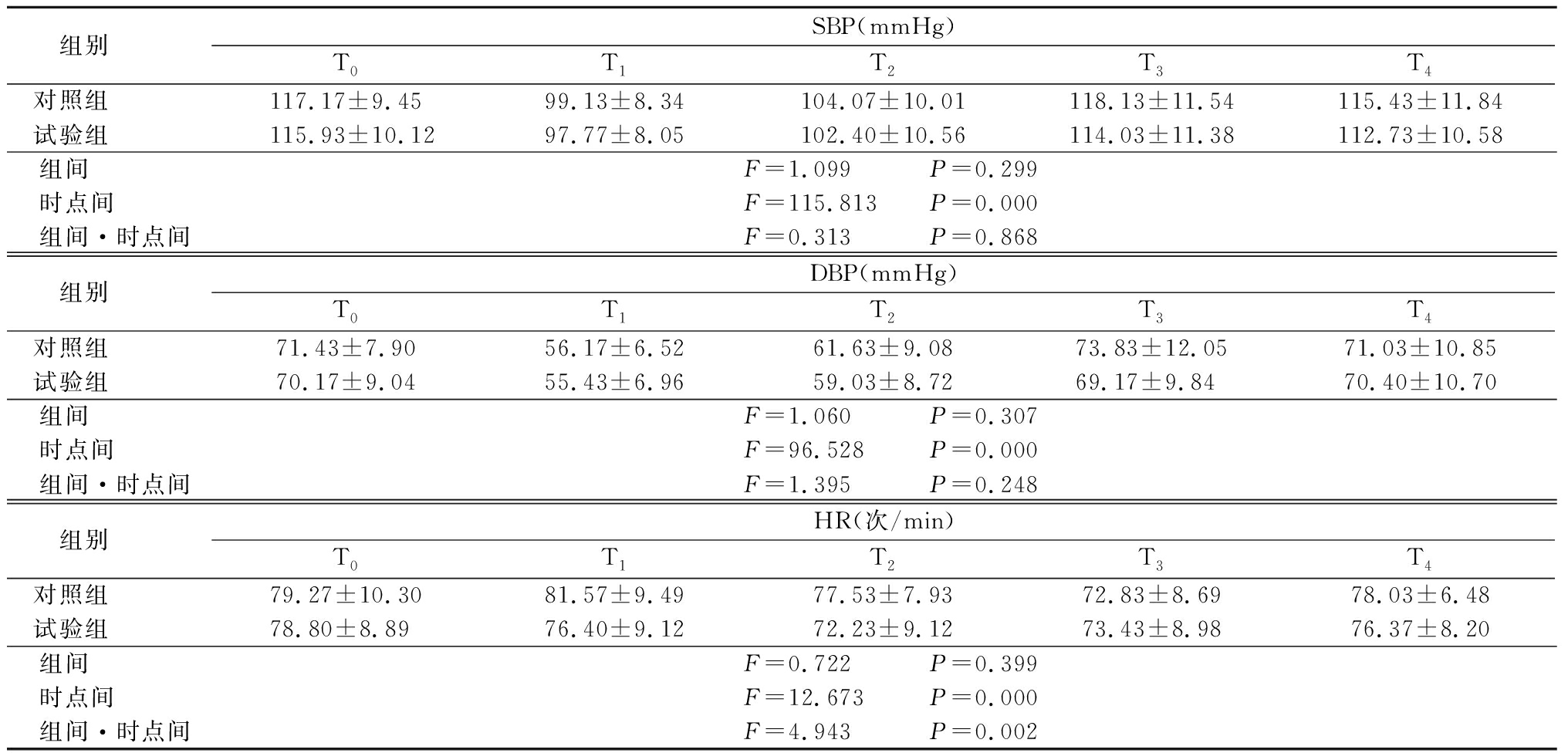
2.12组不同时间点SBP、DBP和HR比较 2组SBP、DBP呈先降低再升高的趋势,T1、T2时低于T0时,T3、T4时恢复至T0水平,时点间差异有统计学意义(P<0.05),组间、组间·时点间交互作用差异无统计学意义(P>0.05);2组HR呈先降低再升高的趋势, T2、T3低于T0时,T4时恢复至T0水平,时点间、组间·时点间交互作用差异有统计学意义(P<0.05),组间差异无统计学意义(P>0.05)。见表2。
表22组不同时间点SBP、DBP和HR比较
Table2ComparisonofSBP,DBPandHRbetweentwogroupsatdifferenttime(n=60,![]() ±s)
±s)
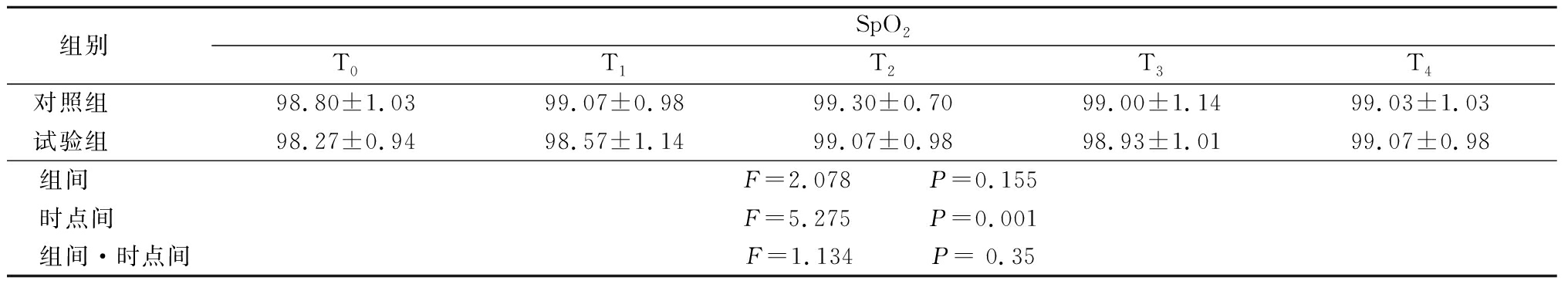
2.22组不同时间点SpO2比较 2组入室后SpO2呈逐步上升的趋势,时点间差异有统计学意义(P<0.05),组间、组间·时点间交互作用差异无统计学意义(P>0.05),见表3。
表32组不同时间点SpO2比较
Table3ComparisonofSpO2betweentwogroupsatdifferenttime(n=60,![]() ±s,%)
±s,%)
2.32组丙泊酚用量、苏醒时间比较 试验组术中丙泊酚用量少于对照组,苏醒时间短于对照组,差异有统计学意义(P<0.05),见表4。
2.42组术后VAS评分及对麻醉满意度比较 试验组术后5 min和30 min子宫收缩疼痛评分显著低于对照组,满意度优于对照组,差异均有统计学意义(P<0.05),见表5。
表42组术中丙泊酚用量、苏醒时间比较
Table4Comparisonoftheusageofpropofolandwake-uptimebetweentwogroups(n=60,![]() ±s)
±s)
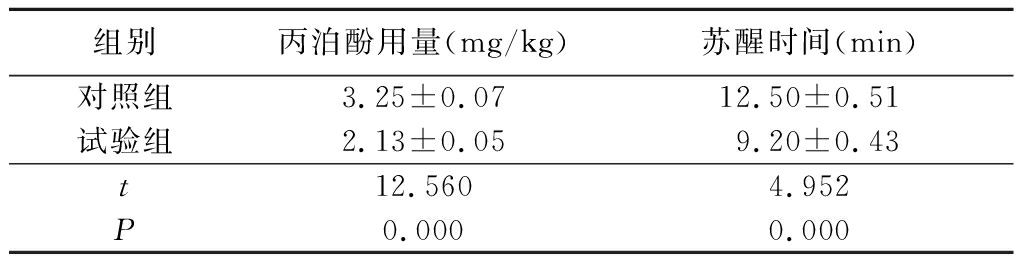
表52组VAS评分、满意度比较
Table5ComparisonofVASscoreandsatisfactionbetweentwogroups(n=60)

2.52组不良反应比较 对照组术中出现呛咳1例,未行特殊处理,2 min后症状消失;心率低于50次/min 1例,给予阿托品0.25 mg静脉注射后恢复至基础水平;术后出现恶心、呕吐2例,侧卧位10 min后症状缓解。试验组术后出现头晕2例,卧床休息30 min症状缓解。2组术中均无出现呼吸暂停、肌僵直等严重并发症情况。2组并发症发生率差异无统计学意义(χ2=0.175,P=0.675)。
无痛人工流产是在全身麻醉的情况下进行的,优点为痛苦小、微创、手术时间短、恢复快、手术成功率高[4]。尤其是2002年第十届世界疼痛医学大会已明确将疼痛列为继体温、血压、脉搏、呼吸之后的机体第五大生命体征,以及对围术期舒适化医疗的需求,使得无痛诊疗越来越引起医务工作者的关注,无痛人工流产术也已成为越来越多需中止妊娠孕妇(其中包括未婚女性、年轻人、低学历等人群)的首选[5]。
静脉麻醉药丙泊酚具有麻醉起效快、苏醒迅速等特点,已经广泛用于无痛人工流产术[6]、无痛胃肠镜检查[7]等门诊短小手术及操作的麻醉。但是丙泊酚镇痛作用轻微,单独用于人工流产术麻醉时,为保证麻醉效果,大剂量使用后可能会出现呼吸、循环系统功能抑制或苏醒延迟。麻醉药联合阿片类镇痛药物可增强麻醉效果,减少单一药物剂量,减轻药物不良反应。丙泊酚联合阿片类药物用于门诊麻醉时,可明显减少丙泊酚的用量,进而减少丙泊酚对呼吸循环的影响,降低不良心血管事件的发生[1]。但由于吗啡等传统阿片类药物具有显著的呼吸抑制作用,其在门诊患者中使用可能存在风险。所以,针对门诊手术及操作,急需一种安全无痛的麻醉方法。本研究旨在观察盐酸纳布啡辅助麻醉时对门诊无痛人工流产者术中呼吸循环是否存在严重影响,以及是否可缓解术后子宫收缩疼痛。
盐酸纳布啡是一种亲脂性半合成阿片类药物,能与κ、δ和μ受体相结合,具有较强的κ受体激动和μ受体拮抗作用。研究表明,纳布啡与吗啡具有相当的镇痛效果[8],主要通过激动κ受体而发挥镇静镇痛作用[9]。纳布啡对循环系统无明显不良反应,成瘾性小。由于其天花板效应,治疗剂量的盐酸纳布啡几乎无呼吸抑制,可安全用于儿科镇痛、诊断介入过程中的镇静[10-11]。盐酸纳布啡对于多种内脏痛治疗效果显著[12],并且纳布啡对子宫收缩引起的子宫收缩疼痛的镇痛效果优于舒芬太尼[13]。全身麻醉前1 min缓慢静脉注射0.2 mg/kg纳布啡可降低剖宫产插管及术中的应激反应[14],且剖宫产术后静脉注射纳布啡可明显减低血清致痛因子白细胞介素17(interleukin-17,IL-17)水平及可有效降低产妇剖宫产术后疼痛[15],还对产妇产后抑郁有很好的预防作用[16]。盐酸纳布啡对瘢痕子宫剖宫产术后镇痛效果较舒芬太尼好,安全性好,也可降低致痛因子IL-17[17]。麻醉诱导前静脉注射0.2 mg/kg纳布啡可降低胃镜检查患儿丙泊酚注射痛发生率,不影响复苏时间[18],再加之静脉注射纳布啡镇痛封顶剂量为0.3~0.5 mg/kg。所以,本研究的预试验采用静脉注射0.2 mg/kg纳布啡,具有良好的术后镇痛作用,试验组缓慢静脉注射0.2 mg/kg纳布啡,再给予丙泊酚,结果证实该剂量纳布啡应用于临床是安全有效的。
人工流产术后子宫收缩引起的下腹部疼痛(即子宫收缩疼痛)是临床常见的不良反应,预防或及时有效地缓解人工流产术后下腹部疼痛是本研究目的之一。子宫收缩引起的子宫收缩疼痛属于内脏痛,其主要由交感神经感觉神经纤维传入,经子宫颈部及下腹部神经丛进入腰交感神经链,而后进入胸10、11、12及腰1节段,随后进入脊髓背角。纳布啡主要通过激动κ受体来发挥脊髓水平的镇痛镇静作用,且纳布啡起效快,静脉给药2~3 min起效,作用持续时间为3~6 h。本研究结果显示,对照组手术后30 min内有中度下腹部疼痛,试验组下腹部疼痛程度显著降低。可见纳布啡能够有效缓解人工流产手术所引起的子宫收缩疼痛。
本研究结果显示,2组SBP、DBP及HR均呈先降低后升高的趋势,且组间差异无统计学意义,提示纳布啡可维持较好的麻醉深度,对血流动力学无明显影响。有研究将纳布啡应用于冠心病和瓣膜病变患者,随着纳布啡的使用剂量逐渐增加到2~3 mg/kg,患者心脏射血分数、平均动脉压、肺动脉舒张压、中心静脉压与术前相比均无明显变化,由此证明纳布啡几乎无血流动力学效应。且2组面罩吸氧下SpO2均能维持在100%。术后离院时患者意识清晰,SpO2均在95%以上,未见呼吸功能抑制的表现。纳布啡为μ受体拮抗剂,不会加重丙泊酚引起的呼吸抑制,并且纳布啡(0.3 mg/kg)复合丙泊酚可安全用于老年患者(>65岁)门诊行无痛胃肠镜检查时,可维持麻醉深度和血流动力学平稳,不增加呼吸抑制的发生率[19]。由此看来,纳布啡复合丙泊酚用于门诊无痛手术及操作不增加对呼吸循环抑制,可以维持围术期及操作过程中患者血流动力学及呼吸平稳。
人工流产术后患者常常出现恶心呕吐,原因包括麻醉药及手术刺激,完善镇痛能够显著降低恶心、呕吐发生率。本研究结果显示,对照组术后发生恶心、呕吐2例,试验组术后无恶心呕吐发生,受到样本量限制,尚不能证明纳布啡能够预防恶心呕吐的发生。邓玫等[15]发现纳布啡可有效减少产后呕吐发生率,但仍需高度警惕误吸的可能性,应备好吸引装置。对照组术中出现呛咳1例,考虑原因可能为:①术前有上呼吸道感染或哮喘病史(隐瞒病史)及其他气道高反应性情况;②口腔内分泌多,流入气道引起呛咳;③麻醉过浅;④丙泊酚注射速度快,引起喉痉挛。针对术中呛咳应托下颌面罩加压给氧,如口中分泌物多则将头偏向一侧,利用体位引流,必要时加深麻醉或给予肌肉松弛药。对照组术中心率降至50次/min以下1例,丙泊酚具有心血管抑制作用,可引起交感神经活性及心肌收缩力下降,术前应常规备好血管活性药。试验组术后出现头晕2例,卧床休息后头晕症状缓解,可自行活动(头晕不影响自主活动)后离院。纳布啡最常见的不良反应为镇静,纳布啡的半衰期为3~6 h,离院时应叮嘱患者卧位休息至少3 h。
综上所述,纳布啡复合丙泊酚不但能有效地完成手术,还可减少丙泊酚的用量,缩短术后的苏醒时间。纳布啡对术后子宫收缩疼痛有良好的镇痛作用,可提高术后的舒适感。盐酸纳布啡(0.2 mg/kg)复合丙泊酚用于无痛人工流产术的麻醉效果和安全性均较好,且对术后子宫收缩疼痛有良好的镇痛作用,明显提高了舒适感和满意度。
[参考文献]
[1] 潘建琴.芬太尼联合丙泊酚用于无痛人流术麻醉的临床观察[J].中华全科医学,2015,13(1):45-47,160.
[2] 唐海娟.芬太尼联合丙泊酚用于无痛人流术麻醉的临床效果观察[J].临床合理用药杂志,2017,10(5):50-51.
[3] Yeh YC,Lin TF,Chang HC,et al. Combination of low-dose nalbuphine and morphine in patient-controlled analgesia decreases incidence of opioid-related side effects [J]. J Formos Med Assoc,2009,108(7):548-553.
[4] 胡献玉.500例无痛人流的临床体会[J].中国现代药物应用,2010,4(14):68-69.
[5] 吕英璞,史文会,张娜娜,等.2010-2015年育龄妇女人工流产原因分析比较[J].河北医科大学学报,2016,37(9):1030-1037.
[6] 易宏达,王璐,韩吟秋,等.丙泊酚的不同药物配伍在无痛人流女性中的麻醉效果研究[J].中国性科学,2017,26(1):118-120.
[7] 夏江燕,陆新健,袁静,等.丙泊酚复合阿片类药物在胃镜检查中的应用[J].临床麻醉学杂志,2016,32(5):464-467.
[8] Zeng Z,Lu J,Shu C,et al. A comparision of nalbuphine with morphine for analgesic effects and safety:Meta-analysis of randomized controlled trials [J]. Sci Rep,2015,5:10927.
[9] 王熙,韩承河.纳布啡的临床应用进展[J].吉林医学,2017,38(8):1565-1567.
[10] Kubica-Cielińska A,Zieli ska M. The use of nalbuphine in paediatric anaesthesia[J]. Anaesthesiol Intensive Ther,2015,47(3):252-256.
ska M. The use of nalbuphine in paediatric anaesthesia[J]. Anaesthesiol Intensive Ther,2015,47(3):252-256.
[11] Schultz-Machata AM,Becke K,Weiss M. nalbuphine in paediatric anaesthesia[J]. Anesthesist,2014,63(2):135-143.
[12] Narver HL. Nalbuphine,a non-controlled opioid analgesic,and its potential use in research mice [J]. Lab Anim(NY),2015,44(3):106-110.
[13] 周据津.纳布啡与舒芬太尼用于剖宫产术后镇痛临床效果的比较[D].郑州:郑州大学,2017.
[14] Amin SM,Amr YM,Fathy SM,et al. Maternal and neonatal effects of nalbuphine given immediately before induction of general anesthesia for elective cesarean section[J]. Saudi J Anaesth,2011,5(4):371-375.
[15] 邓玫,张顺吉,龚航,等.盐酸纳布啡注射液用于剖宫产术后镇痛临床效果观察[J].中国妇幼保健.2016,31(24):5519-5521.
[16] 王敦亮,王秘群,申荣,等.盐酸纳布啡注射液用于剖宫产术后镇痛的临床研究及其对产后抑郁的预防作用[J].中国临床药理学杂志,2017,33(9):782-784.
[17] 苟涛,李培嫦.盐酸纳布啡注射液对瘢痕子宫剖宫产术后镇痛的效果及安全性分析[J].现代医药卫生,2018,34(2):215-217.
[18] 张欢欢,田航,宋兴荣,等.盐酸纳布啡对小儿胃镜检查中丙泊酚注射痛的影响[J].中华实用诊断与治疗杂志,2018,32(4):388-390.
[19] 张训功.纳布啡复合丙泊酚用于老年患者无痛胃镜联合结肠镜检查术的疗效及安全性[J].社会医学杂志,2017,15(1):42-45.
CHENG Yan-xin, CHANG He-ping, ZHANG Jian, LIU Ya-jing, ZHAO Sen-ming*
(DepartmentofPainMedicine,theThirdHospitalofHebeiMedicalUniversity,Shijiazhuang050051,China)
[Abstract]ObjectiveTo evaluate the efficacy, analgesic effect and the safety of nalbuphine combined with propofol in outpatient induced abortion.MethodsA total of 120 patients with ASA grade Ⅰ to Ⅱ induced abortion were randomly divided into control group and experimental group, 60 cases in each group. The experimental group was intravenously injected with 0.2 mg/kg nabuprofen hydrochloride(diluted to 2 mL), and intravenously injected with propofol 2.0 mg/kg one minute later. The control group received intravenous injection of 2 mL of normal saline as control, and 1 minutes after intravenous injection of propofol 3.0 mg/kg. The anesthesia effect, propofol dosage during operation, recovery time, uterine contractile pain score at 5 and 30 minutes after operation and adverse reactions were observed. Systolic blood pressure(SBP), diastolic blood pressure(DBP), heart rate(HR) and pulse oxygen saturation(SpO2) were recorded at T0(entering the room), T1(the eyelash reaction disappeared), T2(at the beginning of the operation), T3(at the end of the operation)and T4(5 minutes after the operation).ResultsSBP and DBP in the two groups showed a trend of decreasing first and then increasing, the difference was statistically significant between the time points(P<0.05). There was no significant difference in the interaction between groups and time points(P>0.05), and there was no significant difference between the two groups(P>0.05). HR of the two groups showed a trend of decreasing first and then increasing, and the interaction between groups and time points(P<0.05) and between groups was statistically significant(P<0.05), but there was no significant difference between the two groups(P>0.05). SpO2of the two groups showed a gradual upward trend, the difference was statistically significant between time points(P<0.05), there were no significant difference in the interaction between groups and time points and between groups(P>0.05). The dosage of propofol in the experimental group was less than that in the control group, and the recovery time was shorter than that in the control group(P<0.05). The pain score of uterine contraction in the experimental group was significantly lower than that in the control group at 5 and 30 minutes after operation, and the satisfaction was better than that in the control group(P<0.05). There was no significant difference in the incidence of complications between the 2 groups(P>0.05).ConclusionHydrochloride nalbuphine combined with propofol is a safe and effective anesthesia method in artificial abortion. Hydrochloride nalbuphine markedly reduced the dosage of propofol, showed an outstand analgesic effect on postoperative uterine contraction pain without obvious adverse reactions.
[Keywords]abortion, induced; nalbuphine; propofol
*通讯作者。E-mail:senming63@hotmail.com
[作者简介]程艳欣(1985-),女,河北灵寿人,河北医科大学第三医院主治医师,医学硕士,从事疼痛疾病诊治研究。
[修回日期]2018-05-30
[收稿日期]2018-05-14;
[文章编号]1007-3205(2018)11-1324-06
[文献标志码]A
[中图分类号]R169.42;R614.2
(本文编辑:赵丽洁)