重症肌无力患者并发胸腺增生或胸腺瘤者常常需要行胸腺切除术,目前手术大多在胸腔镜下完成,常规麻醉方法多采用双腔支气管插管全身麻醉,但由于其对咽喉部损伤重,且常伴有对位不良及型号不全等缺点,近年来应用逐渐减少,同时支气管封堵器逐渐在临床开展应用,其优点日益显现[1]。喉罩作为一种微创气道工具[2],其与支气管封堵器联合使用已有报道[3]。本研究将喉罩与支气管封堵器联合使用的方法应用于重症肌无力胸腔镜手术麻醉,旨在为重症肌无力手术患者进行胸腔镜手术单肺通气提供一种微创便捷有效的麻醉方法。
1 资料与方法
1.1 一般资料 选择2017年5月—2018年6月在我院行择期胸腔镜下胸腺切除手术的重症肌无力Ⅰ型(眼型)或ⅡA型(轻度全身型)患者16例,ASA分级Ⅰ或Ⅱ级。诊断明确后,积极完善术前准备,择期手术。重症肌无力诊断标准:根据典型的临床表现、新斯的明试验阳性和肌电图确诊,并进行有关检查排除了并发甲状腺功能亢进症等其他自身免疫性疾病,CT提示有胸腺增生或胸腺瘤者需行胸腺切除术。排除标准:重症肌无力分型ⅡA型以上患者,发生过重症肌无力危象患者,并发心肺脑肝肾等重要器官严重疾患者,严重心动过缓、房室传导阻滞、冠心病或者瓣膜病、大血管病变、重症肺炎、肺气肿、肺心病、支气管哮喘、神经精神疾患、肝肾功能不全等。采用随机数字表法将患者分为气管插管支气管封堵器组(T组)和喉罩支气管封堵器组(L组)各8例。T组男性3例,女性5例,年龄11~64岁,平均(47.23±16.75)岁,体重(63.19±15.02) kg,ASA分级Ⅰ级6例、Ⅱ级2例。L组男性4例,女性4例,年龄12~65岁,平均(48.07±16.12)岁,体重(65.06±17.13) kg,ASA分级Ⅰ级5例、Ⅱ级3例。2组性别、年龄、体重、ASA分级差异均无统计学意义(P>0.05),具有可比性。
本研究经医院伦理委员会批准;均与患者或其委托人签署知情同意书。
1.2 方法 患者进入手术室后常规监测心电图、有创动脉血压、脉搏血氧饱和度,并使用脑电双频谱指数(bispectral index,BIS)监测仪监测麻醉深度。麻醉诱导:依次静脉注射咪达唑仑0.04 mg/kg,舒芬太尼0.3~0.4 μg/kg,异丙酚1~2 mg/kg,待患者意识消失后,静脉注射顺阿曲库铵0.1 mg/kg,T组插入7.5号加强型气管导管,深度为距离门齿21~22 cm,L组插入4号喉罩,气管导管和喉罩表面涂抹利多卡因乳膏,套囊充气,至机控呼吸时不漏气为标准,呼吸机控制呼吸时气道峰压低于25 cmH2O,然后2组均插入支气管封堵器至右侧支气管,封堵器套囊暂时不充气,成功后接麻醉机控制呼吸。麻醉维持:右美托咪定0.4 μg·kg-1·h-1,丙泊酚2~3 mg·kg-1·h-1,盐酸瑞芬太尼0.05~0.1 μg·kg-1·min-1泵入,顺阿曲库铵0.04 mg/kg间断静脉注射维持肌肉松弛。依据BIS值调节麻醉药量,维持BIS值于40~60之间。手术患者体位为仰卧位,右侧胸部垫高,手术方式为经右侧胸腔小切口胸腔镜下胸腺摘除术,手术开始后,根据手术需要,短暂断开呼吸,必要时负压吸引,以利于肺内残存气体排出,右侧肺萎陷后,行支气管封堵器套囊充气,封闭右侧支气管,并行纤维支气管镜检查,封堵器位置良好,然后呼吸机通气,此时为左侧肺单肺通气。依据呼气末二氧化碳分压调节潮气量4~6 mL/kg,呼吸频率12~16次/min,吸气/呼气比保持在1∶1.5~2,维持呼气末二氧化碳在35~45 mmHg,手术体位变动时和手术操作过程中密切监测肺萎陷程度和气道压变化,以评估封堵器位置,防止其移位。主要手术操作结束后,支气管封堵器套囊放气,膨肺,拔除支气管封堵器后,充分吸痰,手法缓慢复张萎陷肺。术毕停用麻醉药物,待患者充分苏醒后,拔除气管插管或喉罩。
1.3 观察指标 记录麻醉诱导前和气管插管时平均动脉压和心率,计算变化差值(△BP,△HR),于单肺通气10 min时采集动脉血样1 mL进行血气分析,记录氧分压(PaO2)、二氧化碳分压(PaCO2)、气道峰值压力(Ppeak),并计算肺动态顺应性(Cdyn)。
记录术中肺萎陷情况,采用10分制法。最优10分,术侧肺完全萎陷,术者非常满意,手术操作方便;最差0分,术侧肺完全未萎陷,术者不满意,手术无法操作。
术后6 h随访,记录患者有无咽喉痛、恶心呕吐等并发症。
1.4 统计学方法 应用SPSS 17.0统计软件分析数据。计量资料比较采用t检验;计数资料比较采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1 2组术中指标比较 L组气管插管时△BP、△HR明显低于T组,差异有统计学意义(P<0.05);2组单肺通气时PaO2、PaCO2、Ppeak和Cdyn差异均无统计学意义(P>0.05)。见表1。
表1 2组术中指标比较
Table 1 Comparsion of intraoperative data between two groups![]()
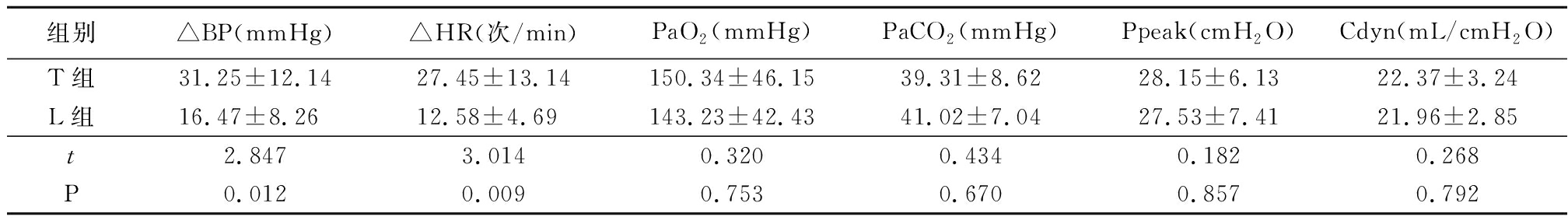
组别△BP(mmHg)△HR(次/min)PaO2(mmHg)PaCO2(mmHg)Ppeak(cmH2O)Cdyn(mL/cmH2O)T组 31.25±12.1427.45±13.14150.34±46.1539.31±8.6228.15±6.1322.37±3.24L组16.47±8.26 12.58±4.69 143.23±42.4341.02±7.0427.53±7.4121.96±2.85t2.8473.0140.3200.4340.1820.268P0.0120.0090.7530.6700.8570.792
2.2 2组术中肺萎陷和术后并发症比较 2组术中均成功实施肺隔离,肺萎陷良好,术者满意,手术操作顺利。2组肺萎陷评分、咽喉痛和恶心呕吐发生率差异均无统计学意义(P>0.05),见表2。
表2 2组肺萎陷评分和术后并发症比较
Table 2 Comparison of pulmonary collapse scores and postoperative complications between two groups (n=8)
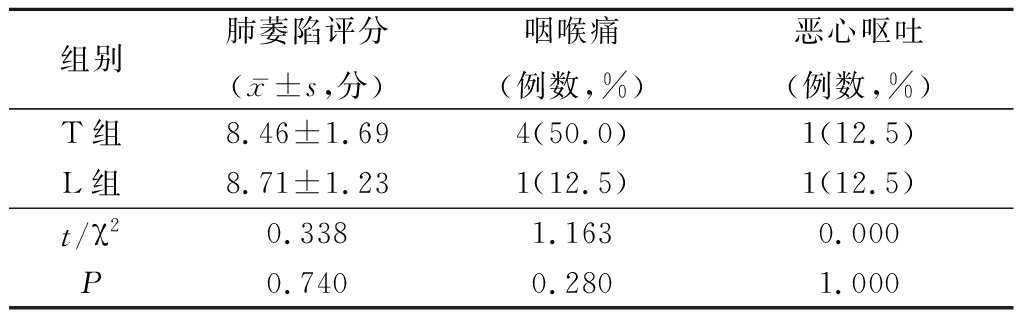
组别肺萎陷评分(x-±s,分)咽喉痛(例数,%)恶心呕吐(例数,%)T组8.46±1.694(50.0)1(12.5)L组8.71±1.231(12.5)1(12.5)t/χ20.3381.1630.000 P0.7400.2801.000
3 讨 论
重症肌无力是一种罕见的神经系统疾病,是由于神经肌肉接头处传递功能障碍而引起的自身免疫性疾病,患者大多病史较长,也是一种慢性神经肌肉疾病,其特点是进行性骨骼肌无力、易疲劳及呼吸困难。早期患者往往感觉上睑无力、眼睑下垂,随病情进展,逐渐出现四肢肌肉无力,严重者呼吸肌受累出现呼吸困难,肌无力危象是重症肌无力最严重的并发症[4]。重症肌无力非手术治疗有抗胆碱酯酶、免疫抑制剂和血浆置换,如果不能达到预期的缓解,CT提示有胸腺增生或胸腺瘤者大多需行胸腺切除术治疗[5]。小胸腺瘤亦需行胸腺切除治疗[6]。常规胸腺切除术为胸骨正中入路,对机体创伤大,随着微创技术的发展,目前手术多在胸腔镜下完成,经右侧胸腔小切口入路,麻醉需要单肺通气。
双腔支气管导管是临床上最常采用的单肺通气技术,但该导管外径粗、内径细,插管时对机体创伤大,临床上双腔支气管导管型号受限,对于过度肥胖以及小儿或特殊体型的患者无合适双腔支气管导管可以选择,而且对于并发困难气管插管的患者,经常有插管困难、双腔支气管导管难以置入或位置不佳,导致术中通气不足,肺氧合功能降低,反复插管,患者术后出现咽喉部黏膜水肿、咽喉疼痛、声音嘶哑等并发症。Primieri等[7]在使用双腔支气管导管通气时发现气道压过高,改用支气管封堵器后顺利完成手术。近几年来,随着医学的发展,支气管封堵器作为一种新型单肺通气技术,应用日益增多[8]。临床研究发现支气管封堵器能有效进行肺隔离,降低单肺通气时的气道压,增加肺顺应性,改善肺通气血流比值,改善呼吸力学[9-10]。虽然支气管封堵器能有效进行肺隔离,但支气管封堵器与气管插管联合使用时,气管插管对咽喉部仍有损伤。喉罩作为声门上通气工具,不但是解决困难气道的一种好方法,而且与气管插管相比,还具有很多优点,其不进入气道,更加微创便捷,插管操作更简单,刺激更小[11]。
本研究观察了喉罩联合支气管封堵器在重症肌无力患者行胸腔镜手术喉罩置入时的应激反应、单肺通气时呼吸功能以及术后不良反应发生率等情况。本研究采用喉罩联合支气管封堵器技术用于重症肌无力患者行胸腔镜下胸腺切除手术,是临床胸腔镜下手术行单肺通气麻醉气道管理的一种较好选择,甚至是单肺通气时气道上的突破。喉罩是一种微创气道工具。L组气管插管时△BP、△HR明显低于T组(P<0.05),表明在相同的麻醉诱导深度时,喉罩对机体的刺激程度小,机体应激反应轻,儿茶酚胺类物质分泌少,血压、心率平稳,而且喉罩置入便捷,无需喉镜暴露声门。而常规气管插管胸腔镜单肺通气可引起机体强烈的应激反应和气道损伤。
喉罩联合支气管封堵器技术是胸科手术麻醉气道管理的一种较好选择,可以达到很好的通气效果[12]。本研究术中单肺通气时,手术侧肺萎陷满意,手术操作顺利,术中2组氧合情况、气道峰压和肺顺应性差异均无统计学意义,表明喉罩组能够达到气管插管支气管封堵器组的通气效果。对于特殊人群、病态肥胖患者,喉罩联合支气管封堵器全身麻醉可以提供更高的氧合、肺萎陷和手术视野暴露[13]。因此,喉罩联合支气管封堵器全身麻醉行单肺通气技术可以提供满意的手术操作空间、良好的肺萎陷和单肺通气效果,在胸腔镜手术麻醉中是安全可行的。
喉罩联合支气管封堵器全身麻醉在胸科手术进行单肺通气属于微创技术,喉罩不进入气管,对气管无任何损伤,患者依从性高,气道并发症少[14]。本研究2组术后咽喉痛和恶心呕吐发生率差异无统计学意义。喉罩刺激小,麻醉药物需要量少,有利于患者早清醒早拔管及快速恢复。与气管插管比较,喉罩还可以降低患者术后肺部感染发生率[15],有利于患者远期愈后。
总之,喉罩联合支气管封堵器可安全用于胸腔镜下重症肌无力手术的麻醉管理。
[1] 王瑞玲.胸腔镜手术分别使用支气管封堵器及导管进行辅助的临床效果对比[J].临床肺科杂志,2017,22(7):1305-1307.
[2] 张振涛.腹腔镜胆囊手术麻醉中喉罩麻醉的应用与可行性分析[J].中国继续医学教育,2017,9(21):83-85.
[3] 王继云,李婷,李方刚.喉罩通气麻醉在胸腔镜下肺部手术中的应用[J].河北医科大学学报,2017,38(12):1401-1405.
[4] Spasojevic I,Hajdukovic D,Komarcevic M,et al. Spefic features of anesthesia in patients with myasthenia gravis[J].Med Pregl,2016,69(9/10):305-311.
[5] Martinelli SM,Lateef BD,Long JM,et al. Challenges in the Anesthetic Management for a Robotic Thymectomy in a Patient With Myasthenia Gravis: A Case Report[J]. A Case Rep,2017,8(9):222-225.
[6] 孙婷,吴桥,刘英雪,等.重症肌无力伴微小胸腺瘤临床病理分析[J].河北医药,2017,39(16):2469-2471,2474.
[7] Primieri P,Ancona P,Gualtieri E. Unusual airways management during one-lung ventilation in thoracic surgery[J]. Saudi J Anaesth,2017,11(2):225-227.
[8] 白涛,王冬玫,康金录.比较三种支气管封堵器在胸腔镜下肺大泡切除术中的应用效果[J].湖南师范大学学报:医学版,2016,13(5):126-129.
[9] Hosten T,Aksu C,Kus A,et al. Comparison of Univent tube and EZ blocker in one lung ventilation;airway pressures and gas exchange[J]. J Clin Monit Comput,2018,32(2):327-333.
[10] 欧智,黄胜.支气管封堵器与双腔支气管导管对肺叶切除术患者呼吸力学及肺血分流率影响的比较研究[J].实用心脑肺血管病杂志,2016,24(2):54-56.
[11] 杨冬,邓晓明,郅娟,等.三种插管型喉罩在预测重度困难气道管理中的应用[J].临床麻醉学杂志,2015,31(1):42-46.
[12] 侯涛,李娟,王松,等.I-gel喉罩联合Coopdech支气管封堵器在胸科手术中的应用[J].临床麻醉学杂志,2015,31(6):569-572.
[13] Sawasdiwipachai P,Boonsri S,Suksompong S,et al.The uses of laryngeal mask airway ProSealTM and endobronchial blocker for one lung anesthesia[J]. J Anesth,2015,29(5):660-665.
[14] 贺定辉,冯家宁,杨育英,等.喉罩联合支气管封堵器全麻在胸腔镜单肺通气中的应用[J].临床麻醉学杂志,2015,31(11):1128-1129.
[15] 黎亮,姚明,周俊,等.气管插管与喉罩麻醉对日间手术患者术后肺部感染的影响[J].中华医院感染学杂志,2018,28(1):110-113.