随着人口老龄化进程的加快,老年人泌尿系统结石发病率逐年升高。老年上尿路结石患者多数同时存在高血压、糖尿病、脑梗死、冠心病、慢性肾功能不全等,其治疗难度及风险大[1-2]。经皮肾镜碎石术(percutaneous nephrolithotomy,PCNL)是泌尿系结石最常用的手术方法之一。在经皮肾镜手术实践中,虽然医生严格无菌操作和术前预防性使用抗生素,但术后仍会出现发热和感染等并发症,有些患者甚至导致感染性休克危及生命[3]。因此,对PCNL的特点和危险性要有充分的认识。积极探索老年患者PCNL后全身炎症反应综合征(systemic inflammatory response syndrome,SIRS)的危险因素,在临床上尽早采取干预措施,预防败血症的发生,对减少并发症、降低病死率具有重要意义[4]。本研究收集我院泌尿外科因上尿路结石行PCNL的95例老年患者的临床资料,探讨术后发生SIRS的危险因素。
1 资料与方法
1.1 一般资料 选取2014年5月—2018年1月我院行PCNL的老年患者95例,合并肾功能不全25例、高血压41例、糖尿病24例。22例(23.2%)术后发生SIRS,其中2例出现感染性休克,经积极抗感染抗休克及支持治疗后痊愈。无集合系统撕裂穿孔、结肠损伤、胸膜损伤等并发症发生,无死亡病例。按是否发生SIRS分为SIRS(+)组22例,男性10例,女性12例,年龄65~80岁,平均(71.9±6.3)岁,体重指数25.4±2.7;SIRS(-)组73例,男性44例女性41例,年龄65~78岁,平均(72.88±4.92)岁,体重指数24.4±3.2。2组性别、年龄、体重指数差异均无统计学意义(P>0.05),具有可比性。
1.2 纳入标准和排除标准 纳入标准:①体外碎石困难或结石直径超过20 mm;②有B超、CT等完善的检查;③有完善的肝肾及凝血功能检查;④无手术禁忌且无神经系统疾病,无合并肿瘤。排除标准:①临床资料记录不全者;②凝血功能障碍,有无法耐受手术的基础疾病如心肺功能不全等。
1.3 手术方法 术前积极治疗基础疾病,控制血糖、血压,使用敏感抗生素治疗并控制尿路感染,评估并调整心肺功能,评估麻醉剂手术风险,充分作好术前准备。气管插管全身麻醉,患者先取截石位,经尿道膀胱镜下置入输尿管导管,末端排气后接0.9%生理盐水用于人工肾积水备用。置管完毕后患者取俯卧位,自预置的输尿管导管注入生理盐水建立人工肾积水,超声引导下确定穿刺点。18 G肾穿刺针行肾盂穿刺,依次以筋膜扩张器、金属迭进式筋膜扩张器逐步扩张通道至F24,应用EMS四代系统进行碎石清石。术后常规置双J管及肾造瘘管。
1.4 SIRS诊断标准[5] ①术后白细胞计数<4×109/L或>12×109/L;②体温>38 ℃或<36 ℃;③心率>90 次/min;④呼吸>20次/min或PaCO2<32.35 mmHg。符合2项以上为SIRS诊断确认标准。
1.5 统计学方法 应用SPSS 17.0统计软件分析数据。计数资料比较采用χ2检验;计量资料比较采用两独立样本的t检验;危险因素确定采用Logistic回归分析。P<0.05为差异有统计学意义。
2 结 果
2.1 单因素分析 SIRS(+)组糖尿病史、反复尿路感染史、术前尿培养阳性率、鹿角形结石率、结石负荷和手术时间均明显高于或多于SIRS(-)组,差异有统计学意义(P<0.05);2组高血压病史、肾功能不全、术后结石残留、多通道取石率差异均无统计学意义(P>0.05)。见表1。
2.2 Logistic 回归分析 以SIRS发生为因变量(否=0,是=1),以结石负荷(<800 mm2=0,≥800 mm2=1)、手术时间(<120 min=0,≥120 min=1)、反复尿路感染病史(否=0,是=1)、术前尿培养阳性(否=0,是=1)、鹿角形结石(否=0,是=1)、糖尿病史 (否=0,是=1)为自变量,进行logistic回归分析,结果显示反复尿路感染病史、鹿角形结石和糖尿病史为PCNL后SIRS发生的危险因素,见表2。
表1 老年患者上尿路结石术后SIRS单因素分析
Table 1 Single factor analysis of SIRS after upper urinary tract calculi surgery in elderly patients
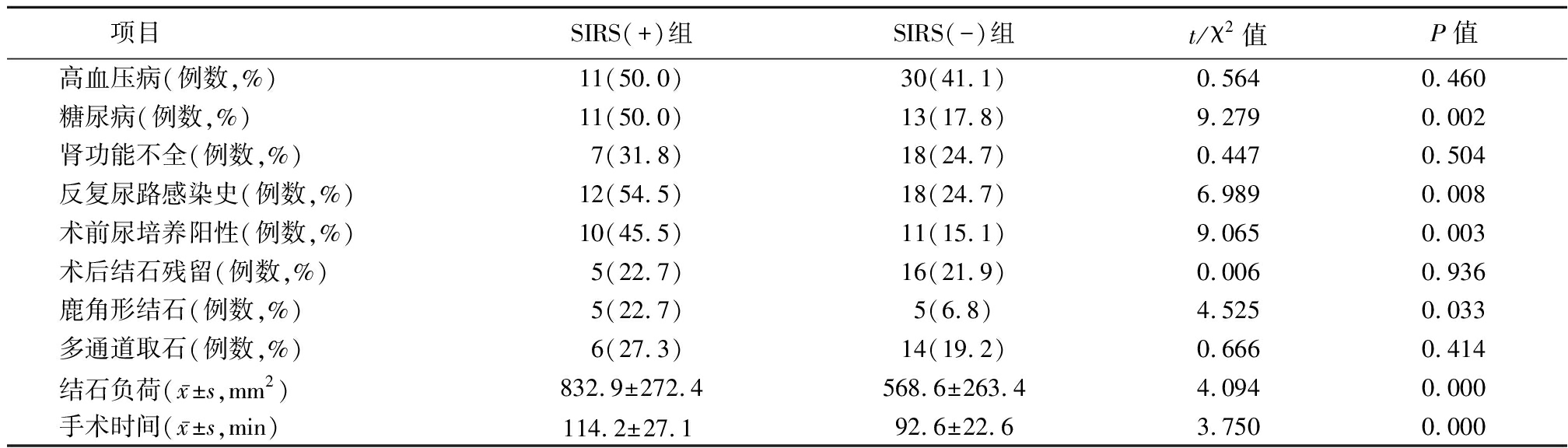
项目 SIRS(+)组SIRS(-)组t/χ2值P值高血压病(例数,%)11(50.0)30(41.1)0.5640.460糖尿病(例数,%)11(50.0)13(17.8)9.2790.002肾功能不全(例数,%)7(31.8)18(24.7)0.4470.504反复尿路感染史(例数,%)12(54.5)18(24.7)6.9890.008术前尿培养阳性(例数,%)10(45.5)11(15.1)9.0650.003术后结石残留(例数,%)5(22.7)16(21.9)0.0060.936鹿角形结石(例数,%)5(22.7)5(6.8)4.5250.033多通道取石(例数,%)6(27.3)14(19.2)0.6660.414结石负荷(x-±s,mm2)832.9±272.4568.6±263.44.0940.000手术时间(x-±s,min)114.2±27.1 92.6±22.63.7500.000
表2 老年患者上尿路结石术后SIRS多因素Logistic回归分析
Table 2 Multivariate Logistic regression analysis of SIRS after upper urinary tract calculi surgery in elderly patients
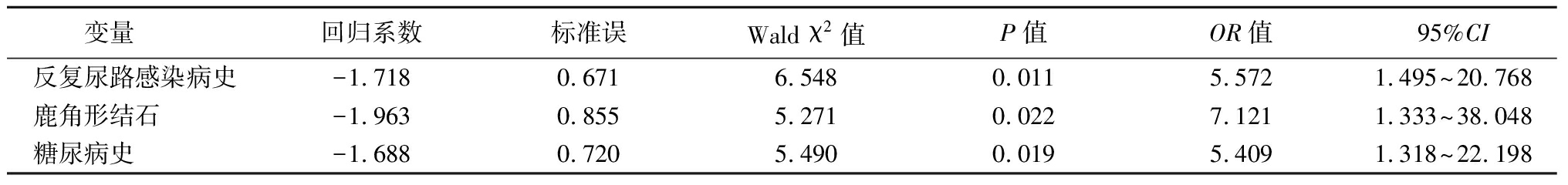
变量 回归系数标准误Wald χ2值P值OR值95%CI反复尿路感染病史-1.7180.6716.5480.0115.5721.495~20.768鹿角形结石 -1.9630.8555.2710.0227.1211.333~38.048糖尿病史 -1.6880.7205.4900.0195.4091.318~22.198
3 讨 论
PCNL是目前治疗老年上尿路结石最常用的手术方式,通过准确的结石穿刺定位和理想取碎石通道的建立,保证了PCNL取石的疗效,故较之开放式手术等其他治疗术式,具有微创、结石清除率高、术后恢复快等优点[6-7],但其术后感染性并发症的风险不容小觑[8]。老年患者心、肺功能代偿能力差且常合并各种慢性疾病,行PCNL的风险大,术后感染的风险更大。Nakamon等[9]对PCNL的中青年患者及老年患者进行比较,结果显示老年患者术后败血症发生率为6.56%,中青年患者为1.3%,差异有统计学上意义。SIRS是创伤后脓毒症及感染性休克的早期炎症反应过程,SIRS诊断标准对于评估危重病、创伤、ICU患者等的预后,是一个简单而有价值的预测指标[10]。本研究回顾性分析行PCNL的95例老年上尿路结石患者的临床资料,术后SIRS发生率为23.16%(22/95),其中转化为感染性休克2例,经过积极抢救治疗后好转,该手术的危险性需要引起临床的足够重视。老年患者多伴有慢性病,身体综合状态偏低,尤其是伴有尿路感染的糖尿病患者PCNL后易发生脓毒血症。对老年人PCNL后感染的危险因素进行分析并干预,对降低其发生风险意义重大。
本研究纳入多种术前术中指标,结果表明反复尿路感染病史、鹿角形结石和糖尿病史是老年人上尿路结石术后SIRS发生的危险因素。
老年人免疫功能随着年龄增长而衰退,机体代偿能力、储备能力不足,老年患者出现泌尿系感染发生率较普通人群高。Koras等[11]调查了PCNL后导致感染相关并发症、SIRS和脓毒症的术前术中危险因素,303例患者中83例被诊断为SIRS,7.6%的患者发生术后脓毒症;多元Logistic回归分析显示结石负荷、复发性尿路感染及感染性结石是SIRS发生的危险因素。表明反复发作的泌尿系感染病史不仅是术后SIRS发生的危险因素,也是术后尿源性脓毒血症的危险因素。因此,合并慢性尿路感染的老年患者术前尤其需要严密监测,术前作好充分准备,包括抗生素准备及各种术前风险评估,术中术后严密监测,术后SIRS发生后更要早期干预处理,避免病情向更为严重的方向发展。
鹿角形结石占所有感染性结石的10%~15%[12],又称为铸型结石,可造成尿路梗阻,同时作为异物能促进感染的发生,而感染则促进结石的进一步生长[13]。有研究表明鹿角形结石与PCNL后感染性并发症的发生相关[14-15]。Rivera等[16]对227例患者进行回顾性分析,以明确PCNL患者术后感染相关并发症的影响因素,多因素分析结果表明鹿角形结石是PCNL感染的独立危险因素,其术后感染的危险性是对照组的3倍以上。其发生机制是鹿角形结石常常含有定植细菌,即使用抗生素治疗,也难以将尿液中的细菌消除,使得术后感染性并发症的风险升高。分析其原因:①泌尿系统感染容易导致结石形成,结石容易导致尿路梗阻并继发感染;②结石晶体包裹的细菌在碎石过程中大量释放,在压力的作用下细菌及毒素通过损伤的肾盂黏膜进入血液循环,导致菌血症的发生;③PCNL术中细菌借助肾脏穿刺通道易吸收入血,引发尿路感染,如术后尿液引流不畅,尿液滞留,造成细菌排出困难,细菌加速滋长,感染加重,从而导致尿源性浓度血症的发生。
本研究结果表明糖尿病是老年PCNL后SIRS的独立危险因素之一。Wei等[17]回顾性分析411例PCNL的肾结石患者,统计分析围手术期的各项数据与术后并发症的关系,411例患者中145例术后出现SIRS,Logistic回归分析显示糖尿病合并完全性鹿角形结石是术后感染并发症的独立危险因素。糖尿病合并上盏通道是PCNL后主要并发症的危险因素。朱振杰等[18]回顾性分析北京大学人民医院泌尿外科因尿路结石进行PCNL的2型糖尿病患者461例,术后137例患者出现SIRS,多因素Logistic回归分析结果显示术后SIRS的发生与患者的性别、术前是否合并尿路感染及鹿角形结石无显著相关性,术前白细胞计数、手术时间及术前血糖水平是术后SIRS发生的独立危险因素。糖尿病与免疫系统的相关性研究很多。全身免疫抑制可能是糖尿病患者易于出现术后感染及相关并发症的潜在因素。研究表明2型糖尿病患者CD4细胞数增多伴随糖基化终产物及HbA1c表达增多,高血糖症则与CD4细胞数的增多有关[17]。
本研究结果显示老年人PCNL后容易出现SIRS。其原因为多种因素综合作用的结果,其中反复尿路感染病史、鹿角形结石、糖尿病史为危险因素。老年患者术前需要充分准备,评估手术及麻醉风险,控制好血糖和血压,控制尿路及肺部感染,预防术中术后各种可能的并发症及意外情况。临床上对于反复尿路感染病史、鹿角形结石及合并糖尿病史的老年患者要提高警惕,术前积极控制感染,去除感染因素,术中注意控制手术时间,避免集合系统损伤,术后严密监控,以降低SIRS发生率。本研究为单中心回顾性研究,病例数相对较少,一些少见并发症未出现(如胸膜损伤、腹腔器官损伤、尿性囊肿及死亡等),存在一定的局限性,今后需要前瞻性、多中心、大样本的研究进一步评估。
[1] Ozgor F,Yanaral F,Savun M,et al. Comparison of miniaturized percutaneous nephrolithotomy and flexible ureterorenoscopy for moderate size renal stones in elderly patients[J]. Kaohsiung J Med Sci,2018,34(6):352-356.
[2] Hu H,Lu Y,He D,et al. Comparison of minimally invasive percutaneous nephrolithotomy and flexible ureteroscopy for the treatment of intermediate proximal ureteral and renal stones in the elderly[J]. Urolithiasis,2016,44(5):427-434.
[3] Bansal SS,Pawar PW,Sawant AS,et al. Predictive factors for fever and sepsis following percutaneous nephrolithotomy:a review of 580 patients[J]. Urol Ann,2017,9(3):230-233.
[4] Singh P,Yadav S,Singh A,et al. Systemic inflammatory response syndrome following percutaneous nephrolithotomy:assessment of risk factors and their impact on patient outcomes[J]. Urol Int,2016,96(2):207-211.
[5] Kaukonen KM,Bailey M,Pilcher D,et al. Systemic inflammatory response syndrome criteria in defining severe sepsis[J]. N Engl J Med,2015,372(17):1629-1638.
[6] 金勇超,周览,王金善,等.微通道与小通道经皮肾镜碎石术治疗肾结石疗效及安全性比较[J].河北医科大学学报,2015,36(3):283-285.
[7] 徐学军,王磊,尹海军,等.多点穿刺标准通道经皮肾镜治疗鹿角形结石的体会[J].河北医科大学学报,2015,36(3):280-282.
[8] Ganpule AP,Vijayakumar M,Malpani A,et al. Percutaneous nephrolithotomy (PCNL) a critical review[J]. Int J Surg,2016,36(Pt D):660-664.
[9] Nakamon T,Kitirattrakarn P,Lojanapiwat B. Outcomes of percutaneous nephrolithotomy:comparison of elderly and younger patients[J]. Int Braz J Urol,2013,39(5):692-700,701.
[10] Kaukonen KM,Bailey M,Pilcher D,et al. The systemic inflammatory response syndrome criteria and their differential association with mortality[J]. J Crit Care,2018,46:29-36.
[11] Koras O,Bozkurt IH,Yonguc T,et al. Risk factors for postoperative infectious complications following percutaneous nephrolithotomy:a prospective clinical study[J]. Urolithiasis,2015,43(1):55-60.
[12] Flannigan R,Choy WH,Chew B,et al. Renal struvite stones-pathogenesis,microbiology,and management strategies[J]. Nat Rev Urol,2014,11(6):333-341.
[13] Pastore AL,Palleschi G,Silvestri L,et al. Combined laparoscopic pyelolithotomy and endoscopic pyelolithotripsy for staghorn calculi:long-term follow-up results from a case series[J]. Ther Adv Urol,2016,8(1):3-8.
[14] Sharma K,Sankhwar SN,Goel A,et al. Factors predicting infectious complications following percutaneous nephrolithotomy[J]. Urol Ann,2016,8(4):434-438.
[15] Parkhomenko E,De Fazio A,Tran T,et al. A multi-institutional study of struvite stones:patterns of infection and colonization[J]. J Endourol,2017,31(5):533-537.
[16] Rivera M,Viers B,Cockerill P,et al. Pre-and postoperative predictors of infection-related complications in patients undergoing percutaneous nephrolithotomy[J]. J Endourol,2016,30(9):982-986.
[17] Wei W,Leng J,Shao H,et al. Diabetes,a risk factor for both infectious and major complications after percutaneous nephrolithotomy[J]. Int J Clin Exp Med,2015,8(9):16620-16626.
[18] 朱振杰,许清泉,黄晓波,等.糖尿病患者经皮肾镜取石术后发生全身炎症反应综合征的危险因素分析[J].北京大学学报:医学版,2016,48(4):643-649.