宫颈癌严重威胁着女性的生命健康,仅次于乳腺癌,是女性第二大恶性肿瘤。近年来有研究表明宫颈癌的发病率逐年上升并呈年轻化趋势,人乳头状瘤病毒(human papilloma virus,HPV)感染可引起宫颈上皮内病变及宫颈癌,是宫颈癌的主要致病因素[1]。因此,熟悉HPV感染的危险因素,早期筛查及治疗HPV感染,对预防宫颈癌有重要意义。本研究回顾性分析保定贫困山区4 034例受检者宫颈脱落细胞标本HPV分型检测结果,了解该区域妇女HPV感染率以及分布特征和HPV感染者宫颈病变情况,旨在对本地区癌前病变和宫颈癌的筛查和预防提供参考。
1 资料与方法
1.1 一般资料 选择2016年5月—2018年4月在河北省唐县人民医院妇科门诊接受HPV感染检测的妇女4 034例,年龄19~75岁,平均(40.22±8.93)岁,均来自于唐县地区,已婚或有性行为史,未在妊娠期及月经期,无子宫切除史,无盆腔放化疗史,自愿接受筛查。
1.2 仪器与试剂 HPV核酸检测试剂盒(HPV-DNA)购自江苏默乐生物科技有限公司;ABI7500实时荧光定量PCR仪。
1.3 方法
1.3.1 标本采集和处理 以扩阴器暴露受检者宫颈口,用棉拭子将宫颈口的分泌物擦去。应用专用宫颈脱落细胞采集器,在宫颈口鳞-柱状上皮交界处,宫颈刷顺时针轻柔旋转3~5圈,取出后放入加有专用细胞保存液的取样管中,旋紧管盖,并保持取样管直立放置,作好样本标识,立即送检宫颈脱落细胞;未立即检测的标本放于-20℃冰箱保存。标记好标本编号、标本采集日期。
1.3.2 检测方法 按照说明书比例配制裂解工作液,上下颠倒充分混匀;用带滤芯的吸头加入400 μL已经混匀的样本,8 000 r/min离心5 min,弃上清,从试剂盒中取出PCR缓冲液、引物探针和Taq酶,在室温下融化后进行混合,各试剂比例按说明书操作,在装有PCR反应液的PCR反应管中分别加入制备好的模板2.0 μL,同时进行空白质控、阳性质控。按PCR反应流程加入各试剂,摇匀后进行PCR扩增。PCR扩增体系约经40个循环,温度设置为95 ℃ 2 min、94 ℃ 15 s、50 ℃ 5 min、52 ℃ 1 min循环。数据的采集定在52 ℃。
1.3.3 结果判断 反应结束后,仪器自动保存结果,分析图像后根据CT值判断结果性质。空白质控品Ct值应为阴性;对具有典型S扩增曲线但浓度过高而导致内标没有扩增时,可直接报告为阳性样本,也可将样本进行10倍梯度稀释重新测定。
1.4 统计学方法 应用SSPS统计软件分析数据。计数资料比较采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1 HPV感染状况和型别分布 4 034例受检者中有413例感染HPV,总感染率为10.24%(413/4 034)。其中高危型HPV感染(16,18,31,33,35型等)者301例,占总受检者7.46%(301/4 034),占感染患者的72.89%(301/413),低危型HPV感染者112例,占总受检者2.78%(112/4 034),占感染患者的27.12%(112/413);高危型与低危型同时感染者25例,占总受检者0.62%(25/4 034),占感染患者的6.05%(25/413)。
2.2 HPV单一感染和多重感染情况 4 030例受检者中单一HPV感染338例(8.38%),占感染者的81.84%(338/413);4 034例受检者中多重HPV感染75例(1.86%),占感染者的18.16%(75/413),其中双重感染58例,三重感染17例。多重感染亚型按感染率多少排序依次为HPV16合并18型、58型、52型等。
2.3 高危和低危感染者的病理类型 高危型感染者301例中病理检查结果≥CINⅡ/Ⅲ者 163例,炎症和CINⅠ型者分别为102例和36例,低危型感染者112例中病理检查结果≥CINⅡ/Ⅲ者为0例,炎症和CINⅠ型者分别为66例和46例,其差异有统计学意义(P<0.05),见表1。
表1 高危和低危HPV感染患者病理检查结果比较 (例数,%)
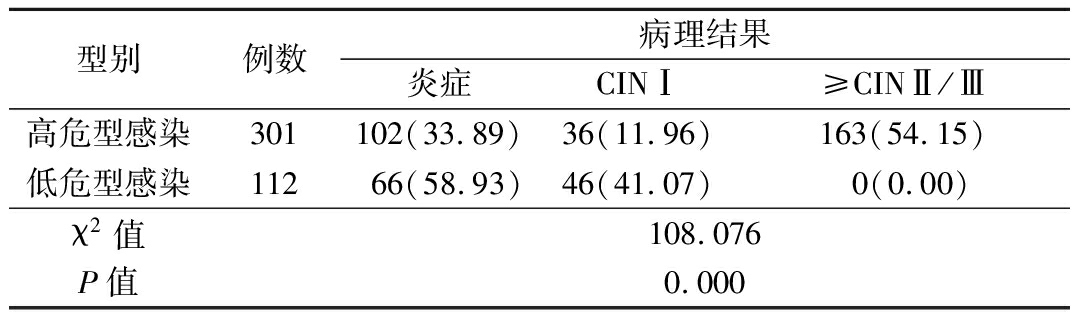
型别例数病理结果炎症CINⅠ≥CINⅡ/Ⅲ高危型感染301102(33.89)36(11.96)163(54.15)低危型感染11266(58.93)46(41.07)0(0.00)χ2值108.076P值0.000
2.4 不同年龄段HPV感染阳性率比较 4 034例受检者分成6个年龄段。<20岁组HPV感染率明显高于其他年龄组(P<0.05);30~39岁组、40~49岁组HPV感染率明显高于20~29岁组、50~59岁及≥60岁组(P<0.05);20~29岁组、50~59岁组及≥60岁组HPV感染率差异无统计学意义(P>0.05)。见表2。
表2 不同年龄组HPV感染比较 (例数,%)
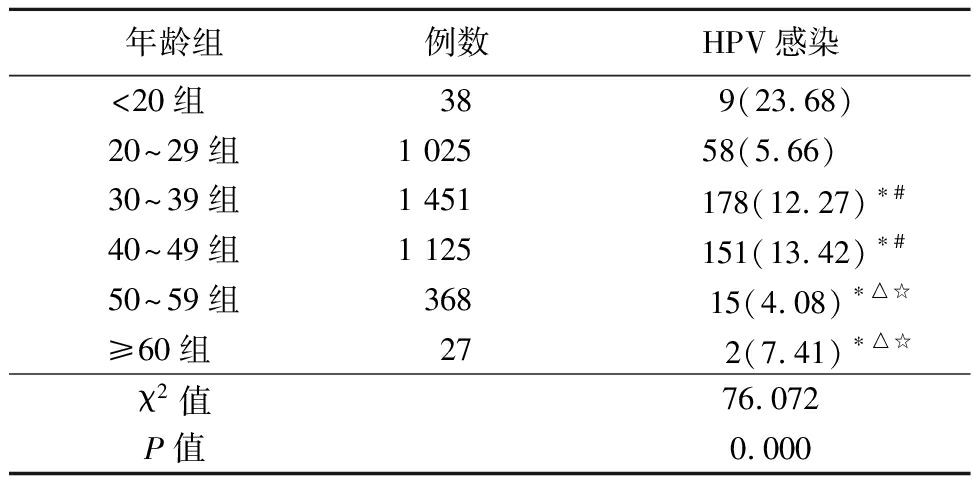
年龄组例数HPV感染<20组 38 9(23.68)20~29组1 02558(5.66)30~39组1 451 178(12.27)∗#40~49组1 125 151(13.42)∗#50~59组 368 15(4.08)∗△☆≥60组 27 2(7.41)∗△☆χ2值76.072P值0.000
*P值<0.05与<20组比较 #P值<0.05与20~29组比较 △P值<0.05与30~39组比较 ☆P值<0.05与40~49组比较(χ2检验)
2.5 不同因素HPV感染比较 4 034例受检者中有1 825例(45.24%)长期居住在唐县山区,HPV感染率达28.55%(521/1 825)。性生活年龄<20岁受检者HPV感染率高于性生活年龄≥20岁受检者,性伴侣≥2个的受检者HPV感染率高于性伴侣仅1个的受检者,有触血的受检者HPV感染率高于无触血的受检者,文化程度低(小学、初中)的受检者HPV感染率高于文化程度高的受检者,不了解宫颈癌及HPV的受检者HPV感染率高于了解宫颈癌及HPV的受检者,有宫颈鳞状上皮异位的受检者HPV感染率高于无宫颈鳞状上皮异位者,差异均有统计学意义(P<0.05),见表3。
表3 不同因素HPV 感染比较 (例数,%)
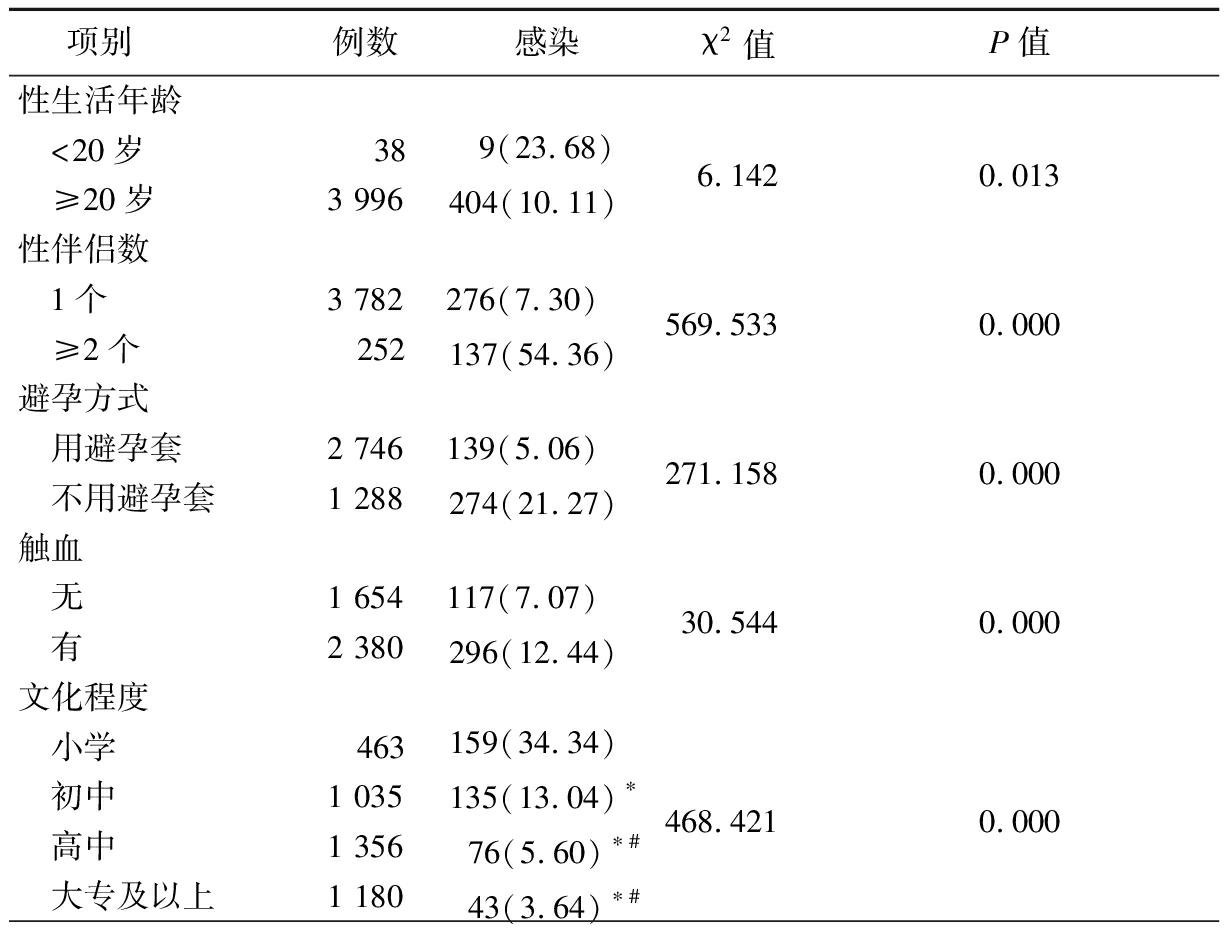
项别 例数感染χ2值P值性生活年龄 <20岁 ≥20岁 383 9969(23.68)404(10.11) 6.1420.013性伴侣数 1个 ≥2个3 782 252276(7.30) 137(54.36) 569.5330.000避孕方式 用避孕套 不用避孕套2 7461 288139(5.06) 274(21.27) 271.1580.000触血 无 有1 6542 380117(7.07) 296(12.44) 30.5440.000文化程度 小学 初中 高中 大专及以上 4631 0351 3561 180159(34.34) 135(13.04)∗76(5.60)∗#43(3.64)∗#468.4210.000
表3 (续)

是否了解宫颈癌及HPV 是 否1 5422 492135(8.75) 278(11.16) 5.9750.015是否有宫颈鳞状上皮异位 无 有2 9741 060230(7.73) 183(17.27) 174.2540.000
*P值<0.05与小学比较 #P值<0.05与初中比较(χ2检验)
3 讨 论
本研究采用PCR荧光探针法对保定唐县区域受检妇女行宫颈脱落细胞HPV感染检测,结果显示HPV感染者413例,感染率为10.24%(413/4 034),其中高危型HPV感染率7.46%(301/4 034),低危型HPV感染率2.78%(112/4 034)。比甘肃地区HPV感染率19.9%(1 452/7 318)[2]、河北省承德地区HPV感染率35.08%[3]均低,也低于贵州地区HPV感染率16.73%[4]和禄劝彝族苗族自治县HPV感染率31.68%[5]。
本研究4 034例受检者均来自太行山脉唐县区域,其中1 825例(45.24%)受检者长期居住在唐县山区。唐县的地理环境有“七山一水二分田”之称,82%的面积为山区丘陵,居住着唐县总人口的70%。其城镇居民、经济发达地区受检妇女文化水平较高,健康意识较强,主动参与宫颈癌筛查,故HPV感染率较低。这与国家卫计委发布的统计信息一致,即宫颈癌有明显的聚集性,农村高于城市,山区高于平原,高发区主要分布在经济文化落后地区。
本研究<20岁组HPV感染率最高为23.68%,30~39岁组、40~49岁组HPV感染率高于20~29岁组、50~59岁组、≥60岁组,差异有统计学意义(P<0.05)。有研究显示,经济落后地区或发展中国家HPV感染的年龄分布特征集中在2个年龄高峰呈“V”形,即青春期(10~19岁)和绝经过渡期(始于40岁,时间短为1~2年,长为10~20年)[6]。国内杜宏等[2]研究发现,高危HPV感染率及HPV总感染率与年龄的增长有一定关系,特别是最常见的高危亚型HPV16型,随年龄增长感染率明显递增。本研究结果与其不一致。本研究结果提示HPV感染与年龄的关系可能与当代社会经济发展,人们思想意识开放,性生活过早、过频及多名性伴侣现象的出现有关;也可能因为HPV感染途径主要通过性接触传播,致性活跃妇女(30~49岁)HPV感染率较高;年龄>50岁女性机体激素水平逐渐降低,性生活逐渐减少,HPV感染率下降。
高危型HPV感染特别是同一高危亚型HPV的持续感染更易导致宫颈癌。本研究中,高危HPV感染妇女经阴道镜下病理检查证实,超过50%者病理结果为高级别鳞状上皮内病变及宫颈癌,而低危HPV感染者多为生殖道炎症或疣状病变。本研究年龄<20岁女性宫颈病变发病率较高。因此,在对年长女性积极开展宫颈癌及宫颈癌前病变筛查的同时,也应重视年轻女性高危HPV感染检测,以预防宫颈癌的发生。
HPV感染情况在世界各地的分布差异很大,相关文献显示非洲感染率最高(22.1%),亚洲地区最低(8.0%);HPV感染亚型各地区情况也不尽一致,HPV多重感染在哥斯达黎加人群中为39%,荷兰人群感染率为28%,菲律宾为14.3%,摩洛哥为5.3%[7]。本研究结果显示保定唐县区域女性单一HPV感染为8.38%(338/4 034),多重感染仅占1.86%(75/4 034)。与国内一些文献显示的结果相比,低于甘肃地区的18.18%[2],也低于刘宓等[8]报道的贵州地区的26.79%、马茜等[9]报道的西安地区多重感染率19.61%、冀静等[10]报道的陕西省多重感染率8.55%。笔者分析可能与地区有关,也可能与受检人群有关。本研究进一步分型检测显示,多重感染最多的HPV亚型为HPV16合并其他亚型的感染。
多重感染对宫颈病变的进展各方学者观点不一。阙敏等[11]认为HPV多重感染并不增加宫颈癌的发生,与宫颈病变的级别没有相关性。但也有学者持不同观点。Di等[12]认为多种型别HPV感染者机体免疫力低下,易发生持续感染,而HPV的持续感染是宫颈癌及癌前病变的主要原因,即多重感染更易致宫颈癌及癌前病变。李栋立等[13]、李晨等[14]研究认为,多重感染者比单一型别感染者致宫颈癌的危险明显升高,HPV多重感染率与宫颈病变级别呈正相关,在某些方面提示多重感染促进宫颈癌的发生发展。对于太行山脉唐县区域HPV感染类型与宫颈病变之间的关系,需在以后的工作中继续深入研究。
众所周知,宫颈癌是可以预防的病因明确的恶性肿瘤。宫颈癌筛查作为预防和控制宫颈癌的主要手段,可起到早发现、早诊断的作用。宫颈原位癌、早期癌的5年存活率分别为100%、90%,而宫颈浸润癌的5年生存率则降至67%。因此,如果加强女性尤其是农村妇女的宫颈癌筛查,发现异常及时采取有效措施,防患于未然,切实做到早诊早治,我国的宫颈癌防治工作将会取得显著效果。保定唐县区域地处太行山深处,是癌症高发病率、高病死率地区,经济、文化水平落后,卫生资源匮乏,人们健康意识淡薄,“小病等,大病拖”是当地普遍的就医现状,就诊者大多来源于自然环境和医疗条件较差的农村山区,故临床上应重视高危HPV感染的检测,并进一步确定HPV感染亚型,这对研究符合本地区女性特点的HPV疫苗有着重要的意义,尤其是对于精准扶贫、健康扶贫的当今时代,意义更深远。
本研究通过对唐县区域内高危型HPV检测初步显示,高危型HPV感染与宫颈癌的发生密切相关,并进一步了解到高危HPV感染基因亚型。但由于本研究人群数目还不足够大,入选对象可能存在偏倚,代表性有限,故需今后进一步探讨。
[1] 于宗霞.36例宫颈癌患者与HPV16/18感染的相关性分析[J].医学动物防制,2013,29(1):582-583.
[2] 杜宏,索兰草,刘红贤,等.甘肃地区女性宫颈HPV感染的现状研究[J].暨南大学学报:自然科学与医学版,2015,36(1):40-45.
[3] 祁志宇,张丽倩,何英杰,等.承德地区HPV感染及危险因素分析[J].中国公共卫生,2016,32(12):1669-1673.
[4] 陶柳.遵义地区女性HPV感染情况与分型特征[J].中国社区医师,2018,34(10):133-134,141.
[5] 张云江.贫困地区农村妇女宫颈癌筛查五年结果分析[J].云南医药,2018,39(2):174-176.
[6] 邵淑娟,岳天孚,张丽琴.女性HPV感染情况及对HPV和HPV疫苗的认知[J].天津医科大学学报,2013,19(2):127-130.
[7] Gebremariam T. Human papillomavirus related cervical cancer and anticipated vaccination challenges in Ethiopia[J]. Int J Health Sci(Qassim),2016,10(1):137-143.
[8] 刘宓,王伟,陆毅,等.贵州省肿瘤医院2010-2016年妇女HPV感染亚型分布情况分析[J].现代预防医学,2018,45(7):1207-1210.
[9] 马茜,侯萌,杨筱凤.西安交通大学第一附属医院8581名妇女生殖道人乳头瘤病毒感染筛查[J].中国医学科学院学报,2014,36(3):277-282.
[10] 冀静,张海满,李娜.西安地区门诊机会筛查妇女HPV感染状况分析[J].海南医学,2017,28(18):3004-3006.
[11] 阙敏,孙巧玲,程国聪,等.安徽5县农村女性HPV感染及宫颈病变分析[J].中国公共卫生,2016,32(4):493-497.
[12] Di J,Rutherford S,Chu C. Review of the cervical cancer burden and population-based cervical cancer screening in China [J]. Asian Pac J Cancer Prev,2015,16(17):7401-7407.
[13] 李栋立,秦基取,钱福初,等.浙江省湖州地区10 680例女性人乳头瘤病毒感染及基因分型分析[J].疾病监测,2015,30(3):209-213.
[14] 李晨,程玉峰,李爱禄.妇科门诊女性人乳头瘤病毒感染型别分布特征及临床分析[J].山东大学学报:医学版,2015,53(11):73-76.