膝关节骨性关节炎是危及中老年健康的常见疾病,以内侧间室骨性关节炎最为常见[1],其形态学改变是膝内翻。目前基于X片的膝关节炎影像学评估主要有KL分级和Ahlback分级[2],它们可对关节炎的严重程度进行评估,但尚无针对膝关节炎形态学改变的分型方法。有关膝内翻的影像学研究多针对于胫骨的骨形态改变,“不均匀沉降理论”[3]指出,来自于躯干和上肢的重量负荷大部分经过由松质骨构成的胫骨内侧平台向远端传导,由于内侧平台缺少腓骨支撑,长期超负荷会产生应力性塌陷,使下肢力线向膝关节内侧移动,导致更多的负荷集中在内侧平台,“应力-塌陷-更多应力”的恶性循环,起始于内侧平台的“沉降”。笔者在临床和科研工作中发现股骨机械轴存在内翻现象,且此现象超过了正常的生理变异范围,股骨内翻也是膝内翻的重要构成部分[4]。本研究将股骨机械轴内翻纳入到统计范围当中,按照股骨和胫骨的机械轴改变情况将膝内翻进行影像学分型并且对其临床意义进行探讨。
1 资料与方法
1.1 一般资料 回顾性分析2017年1—7月河北医科大学第三医院门诊接诊患者拍摄的双下肢全长拼接正位X线片840张,共1 422侧下肢。 男性组187例,有膝内翻下肢323侧,年龄17~87岁,平均(60.97±9.63)岁;女性组653例,有膝内翻下肢1 099侧,年龄25~85岁,平均(61.06±7.89)岁。2组年龄差异无统计学意义(P>0.05),具有可比性。
1.2 纳入标准和排除标准 纳入标准:下肢全长拼接正位X线片需包括完整的髋关节至踝关节间的所有下肢骨,负重位拍片,双膝关节无内外旋转,髌骨朝向前方,双足并拢,脚尖指向前方,膝关节存在内翻,以髋-膝-踝角(hip-knee-ankle angle, HKA)<180 °为判断膝内翻的标准。排除标准:①膝关节力线正常(HKA=180 °)、膝关节外翻、下肢畸形;②下肢存在内植物,下肢骨折,下肢骨肿瘤,骨感染,股骨头坏死,类风湿性关节炎,强直性脊柱炎等;③患者膝关节明显屈曲、旋转、非负重位拍片;④X线片模糊不清,显影不良,无法清晰显示股骨头或膝关节等任何涉及测量的解剖结构。
1.3 方法 搜集的所有X线片均来自于同一拍摄设备(General Electric Company,Fairfield,USA) ,由同一研究人员在专业影像处理系统(picture archiving and communication systems,PACS;北京天健源达科技股份有限公司)中用PACS软件和Digimizer 图像分析软件 ( MedCalc Software bvba,Ostend,Belgium,version 4.2.6.0)进行相关指标的测量。
1.4 放射学指标 HKA:股骨机械轴与胫骨机械轴的内侧交角;<180 °为膝内翻,>180 °为膝外翻。股骨机械轴远端外侧角(mechanical lateral distal femoral angle,mLDFA):股骨机械轴与双髁远端切线相交的外侧角。股骨机械轴远端内侧角(mechanical medial distal femoral angle,mMDFA):股骨机械轴与双髁远端切线相交的内侧角,与mLDFA互为补角。胫骨近端内侧角(medial proximal tibial angle,MPTA):胫骨机械轴与胫骨平台内外缘连线的内侧交角。关节线交角(joint line convergence angle,JLCA):双髁远端切线和胫骨平台内外侧连线的交角,正常情况下内外侧关节间隙相等,JLCA=0 °。
1.5 膝内翻分型 下肢处于理想位置时,压力负荷均匀地分布于内外侧平台,力线穿过膝关节中点,此时HKA=180 °,MPTA=90 °,mMDFA=90 °。本研究将mMDFA<90 °定义为股骨机械轴内翻,将MPTA<90 °定义为胫骨机械轴内翻。根据mMDFA、MPTA和JLCA,将膝内翻在影像学上分为4型:Ⅰ型,单纯胫骨机械轴内翻,伴或不伴有JLCA的增大;Ⅱ型,单纯股骨机械轴内翻,伴或不伴有JLCA的增大;Ⅲ型,胫骨机械轴内翻+股骨机械轴内翻,伴或不伴有JLCA的增大;Ⅳ型,关节间隙型,此型膝内翻仅由JLCA的增大造成。各分型见图1。
1.6 统计学方法 应用SPSS 19.0统计软件处理数据。计数资料比较采用构成比χ2检验。P<0.05 为差异有统计学意义。
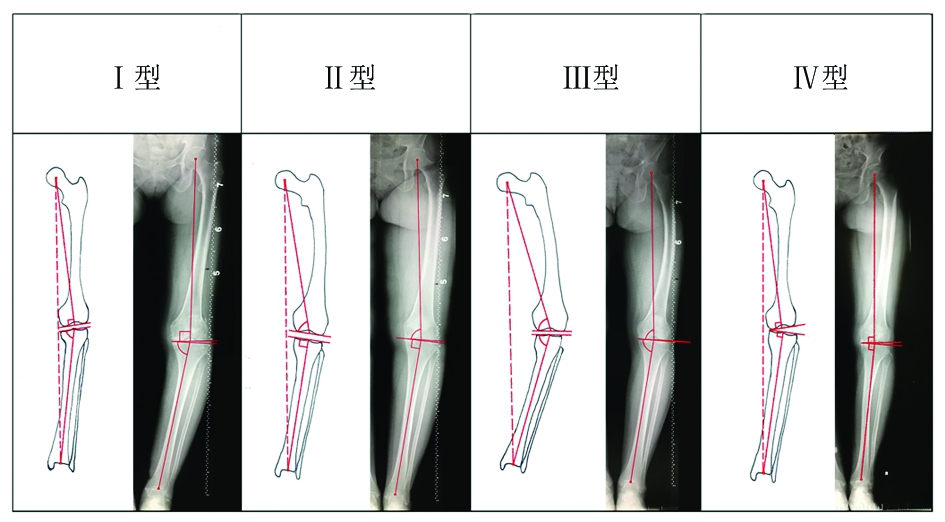
图1 膝内翻影像学4种分型
Figure 1 Four types of medial compartment knee osteoarthritis
2 结 果
2.1 男性组与女性组膝内翻类型比较 按本研究方法分型,男性组与女性组分型的构成比差异无统计学意义(P>0.05),见表 1。
表1 男性组与女性组膝内翻类型构成比比较
Table 1 Comparison of composition ratio of genu varus between male and female groups (下肢数,%)
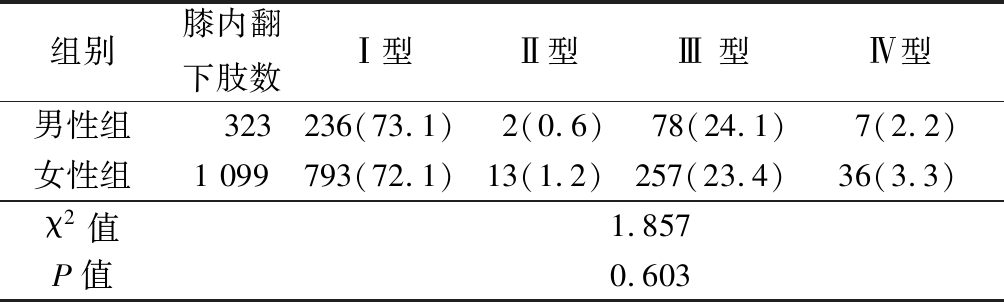
组别膝内翻下肢数Ⅰ型Ⅱ型Ⅲ 型Ⅳ型男性组 323 236(73.1)2(0.6)78(24.1)7(2.2)女性组1 099 793(72.1) 13(1.2) 257(23.4) 36(3.3)χ2值1.857P值0.603
2.2 本形态学分型在KL分级中的分布 本研究按男女分组,分别统计了本形态学分型在各KL分级中的分布,男性组和女性组各KL分级中,Ⅰ型和Ⅲ 型均占了绝大多数,均大于95%。其中KL 0~3级中,以Ⅰ型占绝对优势,约为80%,Ⅲ 型相对较少,约占15%;KL 4级中,Ⅲ型所占比例有所提升,男性为43.4%,女性为36.1%。见表2,3 。
表2 男性患者不同KL分级所对应4种形态学分型
Table 2 Four morphological classifications of male patients with different KL classifications (下肢数,%)
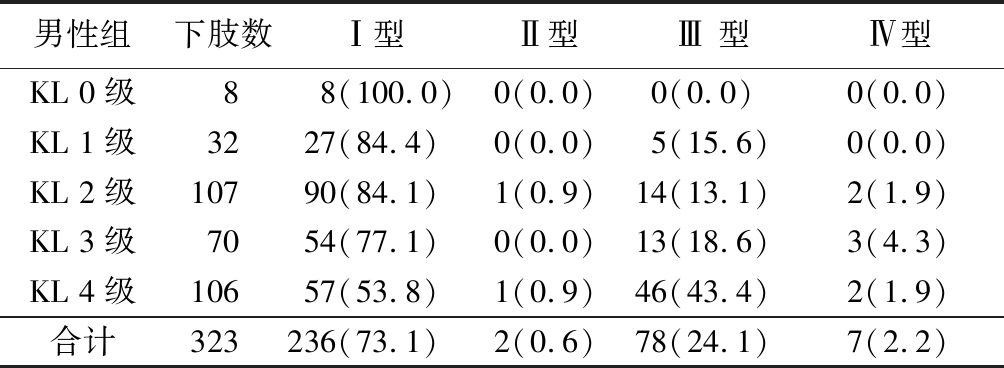
男性组 下肢数Ⅰ型Ⅱ型Ⅲ 型Ⅳ型KL 0级8 8(100.0)0(0.0)0(0.0) 0(0.0)KL 1级3227(84.4)0(0.0)5(15.6)0(0.0)KL 2级10790(84.1)1(0.9)14(13.1)2(1.9)KL 3级7054(77.1)0(0.0)13(18.6)3(4.3)KL 4级10657(53.8)1(0.9)46(43.4)2(1.9)合计323236(73.1)2(0.6)78(24.1)7(2.2)
表3 女性患者不同KL分级所对应4种形态学分型
Table 3 Four morphological classifications of female patients with different KL classifications (下肢数,%)
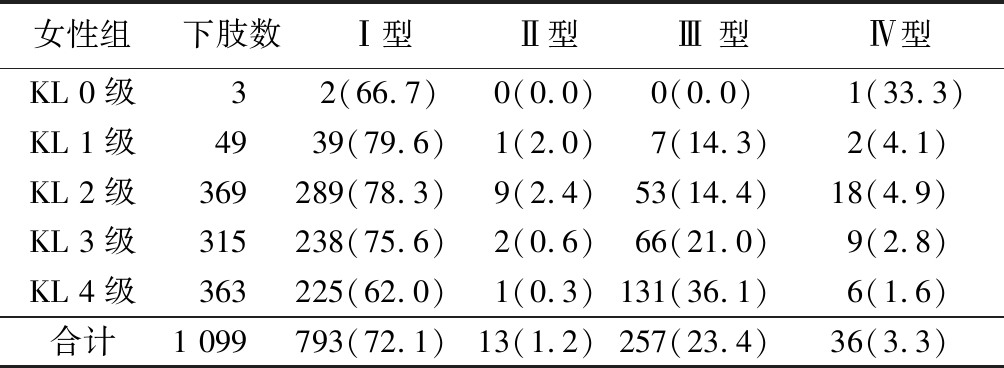
女性组下肢数Ⅰ型Ⅱ型Ⅲ 型Ⅳ型KL 0级32(66.7)0(0.0)0(0.0) 1(33.3)KL 1级4939(79.6)1(2.0)7(14.3)2(4.1)KL 2级369289(78.3)9(2.4)53(14.4)18(4.9)KL 3级315238(75.6)2(0.6)66(21.0)9(2.8)KL 4级363225(62.0)1(0.3)131(36.1)6(1.6)合计1 099793(72.1)13(1.2)257(23.4)36(3.3)
3 讨 论
3.1 膝关节炎影像学评估方法现状 目前对于内侧间室骨关节炎的影像学评估主要有KL分级和Ahlback分级[2]。KL分级主要根据X线片上关节面狭窄及骨赘情况对关节炎的严重程度进行评估,KL分级与Ahlback分级有一定对应关系,均为针对严重程度的评估方法,但目前尚没有基于X线片的对膝关节内侧间室骨关节炎的形态学特点进行的分型。笔者在对膝关节炎下肢进行影像学研究时发现,膝关节炎中的膝内翻并不是全部由胫骨的形变造成,股骨的形态改变及JLCA的增大也是膝内翻的构成因素之一,JLCA反映了膝关节的松弛程度[5]。形态构成的多样化决定了有必要对膝关节炎进行形态学分型。
3.2 下肢形态学与生物力学的关系 下肢力线的测量需在下肢全长拼接位正位X线片进行,在理想状态下,直立位时,膝关节无内外翻畸形(股骨机械轴和胫骨机械轴重合),膝关节面保持水平,股骨机械轴与胫骨机械轴均垂直于膝关节面,下肢的机械力线通过膝关节的中心;此时体重产生的压力负荷经股骨机械轴传导至膝关节中心后,继续经胫骨机械轴传导,直到胫骨远端关节面中点,内外侧平台所承受的压力呈均匀分布(生理状态下,内侧平台面积比外侧大,其实际承受的压力较大)[6],无内外侧应力集中,也无侧方剪切力,膝关节周围稳定结构处于张力平衡状态。基于此,将理想状态下的膝关节定义为HKA=180 °,MPTA=90 °,mMDFA=90 °(生理状体下的HKA为178.6 °,MPTA为85~90 °,mMDFA=90~95 °,膝关节面与水平面呈3 °倾斜)[7]。各角度和力线是与其对应膝关节应力的外在表现,胫骨机械轴内翻、股骨机械轴内翻提示下肢力线向膝关节内侧移动,JLCA增大反映膝关节松弛[5],三者均是内侧间室承受较大应力的外在征象,也提示膝关节正常的应力平衡状态已被打破,故本分型可直观体现出异常应力的根源,也为矫形手术的手术方式提供理论依据。
3.3 股骨机械轴内翻及mMDFA的临床意义 本研究结果显示,膝内翻下肢中存在股骨机械轴内翻的下肢(Ⅱ型+Ⅲ型)占到了24.6%,按性别分组统计后,男性占24.7%,女性占24.6%,而这种形变在以往却常被忽略;但Ⅱ型所占的比例很低,仅为1.0%(在男性中占0.6%,在女性中占1.2%),可见多数情况下,股骨改变是与胫骨改变同时存在的。此外,胫骨内翻(Ⅰ型+Ⅲ型)存在于几乎所有的膝内翻患肢中,占95.9%(在男性中占97.2%,在女性中占95.5%),单纯胫骨机械轴内翻的(Ⅰ型)也达到72.4%(在男性中占73.1%,在女性中占72.2%),出现率远高于股骨改变,MPTA减小的程度也明显大于 mMDFA,这可能就是股骨改变被忽视的原因。基于此,股骨的改变应引起充分重视,本研究将股骨机械轴内翻纳入到膝内翻的影像分型系统当中,将mMDFA的减小作为评价指标,结果显示有少部分患者(3.0%,在男性中占2.2%,在女性中占3.3%)的股骨和胫骨均无内翻,其HKA减小的原因是JLCA的存在, 将其归为Ⅳ型;对男女分组统计后,各型所占比例几乎无差别,χ2检验的结果证实了这一结论。
目前,针对股骨形态的影像学研究,多涉及股骨远端外翻截骨角及股骨解剖轴远端外侧角,尤其是前者对全膝关节置换术(total knee arthroplasty,TKA)股骨远端截骨具有重要意义。而股骨远端外翻截骨角本质上就是股骨远端解剖轴与股骨机械轴的夹角,原理是通过股骨远端外翻截骨角间接找到股骨机械轴,目的是使远端截骨面垂直于股骨机械轴,mMDFA实际上是手术计划及衡量手术效果的最终指标。但是许多研究表明,股骨远端外翻截骨角在人群中并不是一成不变的,具有较大的变异范围,亚洲人比西方人的股骨更容易出现弯曲,股骨远端外翻截骨角也明显偏大[8-10]。因此,建议对股骨远端外翻截骨角进行个体化测量。目前有许多研究指出,TKA术后无需将HKA完全纠正,保留一定程度的内翻对功能恢复是有力的[11],mMDFA也可用于此类目标角度的制定。保膝治疗适用于中年人早期的内翻膝关节炎,主要是通过截骨的方式纠正错误的力线,改善膝关节应力平衡,从而去除膝关节炎诱因,延缓或避免二次TKA手术。胫骨高位截骨、腓骨截骨术[12-13]、胫骨高位截骨嵌入可吸收网状垫片[14-15]等手术是目前常用的针对内侧间室骨关节炎的保膝治疗手术方法,这些手术矫形部位均为膝关节远端。而针对内侧间室骨关节炎的股骨矫形手术报道甚少,本研究中测得的mMDFA的最小值为80 °,与理想角度相差达10 °,可见股骨端的形变不容忽视。以往股骨截骨术主要用于治疗股骨畸形造成的外侧间室关节炎,采用股骨远端内翻截骨[16]。van der Woude等[17]回顾性报道了“闭合楔外翻截骨”治疗15例患者的16侧内翻膝关节炎取得较好疗效,这些患者的膝内翻是由股骨内翻造成的,可见用于内翻膝关节炎的股骨矫形是有价值的,不应被忽视。对于保膝治疗的患者,mMDFA的测量尤为重要,它从根本上反映股骨的形态学改变情况,是决定是否行股骨截骨及截骨角度的唯一可靠依据,可以用于矫形手术目标角度的制定。而且mMDFA的减小对于膝内翻的部位有指向性,可直观地定位出力线的移动方向。
3.4 膝关节炎基于形态部位的影像学分型的临床意义 在行保膝治疗手术前,本分型对手术的方式选择有明确的指导意义,对于Ⅰ型(其病变位置是单纯的胫骨机械轴内翻),可应用针对膝关节远端的矫形手术(胫骨高位截骨、腓骨截骨术等);但是当胫骨机械轴内翻的同时,股骨也存在内翻(Ⅲ型),仅行胫骨近端的矫形手术,会造成由股骨机械轴内翻所导致的那部分的HKA减小无法纠正,因而矫形不足。若用对胫骨近端过度矫形的方式弥补股骨内翻造成的那部分HKA减小,则可使术后的关节面倾斜,从而产生对侧方组织的剪切力,这些处理方式均会导致手术失败,甚至还会增加二期TKA手术的技术难度。对于Ⅱ型型仅占所有膝内翻的1%,此时膝内翻全部由股骨内翻造成。故对Ⅱ、Ⅲ型应根据股骨内翻具体程度,权衡利弊,决定是否行股骨截骨。Saragaglia等[18]在计算机导航辅助下对重度膝内翻患者行联合截骨取得良好效果,但目前国内应用尚较少。实际上,本分型同样适用于膝内翻畸形。本研究中Ⅰ型和Ⅲ 型占了绝大多数,均大于95%,其中KL 0~3级中,以Ⅰ型占绝对优势,约为80%,Ⅲ 型相对较少,约占15%,KL 4级中,Ⅲ型所占比例有所提升,男性为43.4%,女性为36.1%。说明随着KL分级的增加,合并股骨形变的膝内翻越来越多,而这在以往常被忽略。
综上所述,本分型将股骨的形态学改变纳入其中,可全面地反映膝内翻中整个下肢的形变及应力改变情况,为保膝治疗和TKA提供了理论依据。
[1] Chang AH,Lee SJ,Zhao H,et al. Impaired varus-valgus proprioception and neuromuscular stabilization in medial knee osteoarthritis[J]. J Biomech,2014,47(2):360-366.
[2] Petersson IF,Boegard T,Saxne T,et al. Radiographic osteoarthritis of the knee classified by the Ahlbäck and Kellgren & Lawrence systems for the tibiofemoral joint in people aged 35-54 years with chronic knee pain[J]. Ann Rheum Dis,1997,56(8):493-496.
[3] Dong T,Chen W,Zhang F,et al. Radiographic measures of settlement phenomenon in patients with medial compartment knee osteoarthritis[J]. Clinical Rheumatology,2016,35(6):1573-1578.
[4] Issin A,Sahin V,Kockara N,et al. Is proximal tibia the major problem in varus gonarthrosis? Evaluation of femur and ankle[J]. Eklem hastalik Cerrahisi,2012,23(3):128-133.
[5] Lee DH,Park SC,Park HJ,et al. Effect of soft tissue laxity of the knee joint on limb alignment correction in open-wedge high tibial osteotomy[J]. Knee Surg Sports Traumatol Arthrosc, 2016,24(12):3704-3712.
[6] Kumar D,Manal KT,Rudolph KS. Knee joint loading during gait in healthy controls and individuals with knee osteoarthritis[J]. Osteoarthritis Cartilage,2013,21(2):298-305.
[7] Hofmann S,Lobenhoffer P,Staubli A,et al. Osteotomies of the knee joint in patients with monocompartmentalarthritis [J]. Der Orthopade,2009,38(8):755-769.
[8] Shetty GM,Mullaji A,Bhayde S,et al. Factors contributing to inherent varus alignment of lower limb in normal Asian adults:role of tibial plateau inclination[J]. Knee,2014,21(2):544-548.
[9] Kim JM,Hong SH,Lee BS,et al. Femoral shaft bowing in the coronal plane has more significant effect on the coronal alignment of TKA than proximal or distal variations of femoral shape[J]. Knee Surg Sports Traumatol Arthrosc,2015,23(7):1936-1942.
[10] Lee CY,Huang TW,Peng KT,et al. Variability of distal femoral valgus resection angle in patients with end-stage osteoarthritis and genu varum deformity:Radiographic study in an ethnic Asian population[J]. Biomed J,2015,38(4):350-355.
[11] Slevin O,Hirschmann A,Schiapparelli FF,et al. Neutral alignment leads to higher knee society scores after total knee arthroplasty in preoperatively non-varus patients:a prospective clinical study using 3D-CT[J]. Knee Surg Sports Traumatol Arthrosc,2018,26(6):1602-1609.
[12] 孙鹏,艾登超,马骏,等.腓骨近端截骨术治疗内侧间室型膝关节骨关节炎的有效率及并发症率的Meta分析[J].中华老年骨科与康复电子杂志,2017,3(3):177-183.
[13] 徐彬,马俊,聂涌,等.腓骨近端截骨术治疗膝关节骨关节炎的早期临床疗效研究[J/CD].中华老年骨科与康复电子杂志,2016,2(1):11-15.
[14] 于沂阳,鞠林林,李佳,等.腓骨高位截骨嵌入可吸收网状垫片治疗内侧间室骨关节炎的实验研究[J].河北医科大学学报,2016,37(7):857-858.
[15] 郑占乐,于沂阳,高石军,等.胫骨高位截骨嵌入可吸收网状垫片治疗膝关节骨关节炎的初步临床应用[J].河北医科大学学报,2016,37(8):988-989,封三.
[16] 柳剑,黄野,王兴山.改良双平面股骨远端开放楔形截骨结合锁定钢板固定技术要点及疗效评估[J/CD].中华关节外科杂志:电子版,2016,10(5):481-486.
[17] van der Woude JA,Spruijt S,van Ginneken BT,et al. Distal femoral valgus osteotomy:bone healing time in single plane and biplanar technique[J]. Strategies Trauma Limb Reconstr,2016,11(3):177-186.
[18] Saragaglia D,Blaysat M,Mercier N,et al. Results of forty two computer-assisted double level osteotomies for severe genu varum deformity[J]. Int Orthop,2012,36(5):999-1003.