脾切除贲门周围血管离断术是目前我国应用最广的外科治疗门静脉高压症的临床手术方法。门静脉血栓形成是门静脉高压症患者接受脾切除或断流术后患者常见的临床并发症,临床症状严重[1]。患者术后会出现持续性腹水、胸水,其临床预后较差,甚至出现严重肠道坏死,可导致患者死亡[2-3]。门静脉血栓形成从长远来看,会使患者出现门静脉管壁硬化、管腔狭窄,同时容易导致患者出现消化道再出血等一系列症状。目前,脾切除贲门周围血管离断术后对患者肝功能的影响尚存在一定争议[4]。本研究旨在探讨分析脾切除贲门周围血管离断术后患者门静脉系统血栓形成的危险因素,并分析患者接受手术后肝功能评分的变化,报告如下。
1 资料与方法
1.1 一般资料 选取2017年2月—2018年11月在我院接受治疗的脾切除贲门周围血管离断术的肝硬化门静脉高压患者80例。根据术后门静脉彩超或CT 检查分为血栓组31例,男性23例,女性8例,年龄34~67岁,平均(52.3±10.2)岁;非血栓组49例,男性33例,女性18例,年龄35~63岁,平均(53.9±9.0)岁。2组性别、年龄差异均无统计学意义(P>0.05),具有可比性。
1.2 诊断标准和排除标准 门静脉高压的诊断:所有患者均经临床症状、体征和辅助检查确诊为肝炎、肝硬化门静脉高压患者,并接受脾切除贲门周围血管离断术。门静脉高压排除标准:①排除合并有肝癌的患者;②排除肝硬化合并有血液系统疾病的患者;③排除胰源性门脉高压等区域性门静脉高压的患者;④术前检查CT或B超显示已形成门静脉血栓的患者。门静脉血栓形成标准:术后CT或彩超检查显示患者门静脉内存在异常回声光团,门静脉主干或左右支、肠系膜上静脉或胰后脾静脉中任意1支血栓形成均可诊断为门静脉血栓形成。
1.3 手术方法 脾切除贲门周围血管离断术:所有患者气管插管全身麻醉,均取左侧腹直肌切口,游离胃结肠韧带、胃脾韧带,随后结扎脾动脉,逐一离断结扎胃短血管,后切除脾脏。结扎胃底食管后壁与胰腺的交通静脉支,离断胃短静脉,切断胃右血管,沿胃小弯向上逐步离断结扎胃左动脉和冠状静脉走向胃壁的分支,完全离断冠状静脉的胃支、食管支、高位食管支。结扎离断胃后静脉及左膈下静脉。常规脾窝处放置引流管,逐层关腹。术前对于血小板水平低于30×109/L的患者,常规输注1~2个治疗量血小板。
1.4 术后用药 术后患者常规接受保肝、降低门静脉压力等治疗,同时给予患者常规抗感染和利尿治疗。术后第3天起,患者每日口服100 mg阿司匹林,同时每日静脉滴注右旋糖酐500 mL,直至患者出院。
1.5 观察指标 回顾性分析手术前1 d和手术后7 d所有患者的白蛋白、凝血酶原时间、胆碱酯酶、总胆红素水平和Child评分,比较2组并发症、脾脏重量、术中出血量、是否输入血小板、手术时间、术后白细胞计数、术后红细胞计数、术后D-二聚体、术后血小板、术后门静脉内径、术后门静脉流速等。
1.6 统计学方法 应用SPSS 20.0统计软件分析数据。计数资料比较采用χ2检验;计量资料比较分别采用两独立样本的t检验和配对t检验;危险因素确定采用多因素Logistic回归分析。P<0.05为差异有统计学意义。
2 结 果
2.1 2组手术前后肝功能比较 术前血栓组与非血栓组白蛋白、凝血酶原时间、胆碱酯酶、总胆红素和Child评分差异均无统计学意义(P>0.05)。术后2组胆碱酯酶水平、总胆红素和Child评分均较术前明显下降(P<0.05);而2组术后白蛋白、凝血酶原时间、胆碱酯酶、总胆红素和Child评分差异均无统计学意义(P>0.05)。见表1。
表1 2组手术前后肝功能比较
Table 1 Comparison of liver function between two groups before and after operation![]()
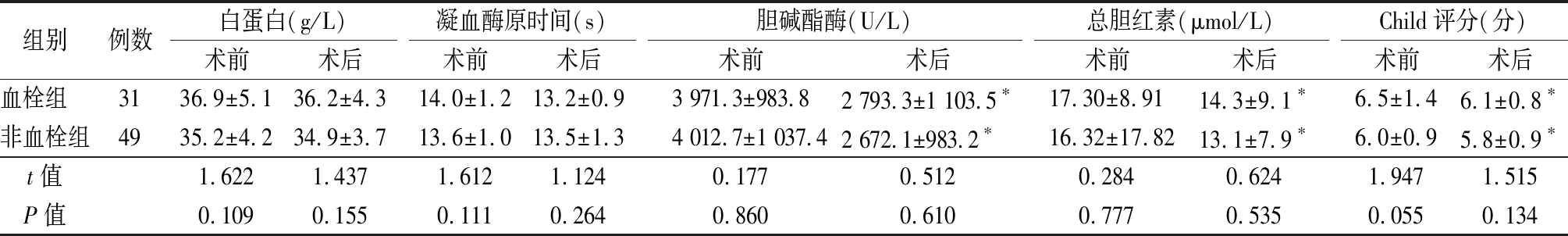
组别例数白蛋白(g/L)术前术后凝血酶原时间(s)术前术后胆碱酯酶(U/L)术前术后总胆红素(μmol/L)术前术后Child评分(分)术前术后血栓组 3136.9±5.136.2±4.314.0±1.213.2±0.93 971.3±983.82 793.3±1 103.5∗17.30±8.9114.3±9.1∗6.5±1.46.1±0.8∗非血栓组4935.2±4.234.9±3.713.6±1.013.5±1.34 012.7±1 037.42 672.1±983.2∗16.32±17.8213.1±7.9∗6.0±0.95.8±0.9∗t值1.6221.4371.6121.1240.1770.5120.2840.6241.9471.515P值0.1090.1550.1110.2640.8600.6100.7770.5350.0550.134
*P值<0.05与术前比较(配对t检验)
2.2 2组相关指标比较 血栓组术后出现腹水合并症比例、手术切除脾脏重量、术后红细胞计数、术后D-二聚体水平、术后门静脉内径大于非血栓组,术后门静脉流速低于非血栓组,差异均有统计学意义(P<0.05);而术后2组合并糖尿病、脾周炎、输入血小板比例及手术时间、术后白细胞计数、术后血小板计数差异均无统计学意义(P>0.05)。见表2。
表2 2组相关指标比较
Table 2 Comparison of related indicators between two groups![]()
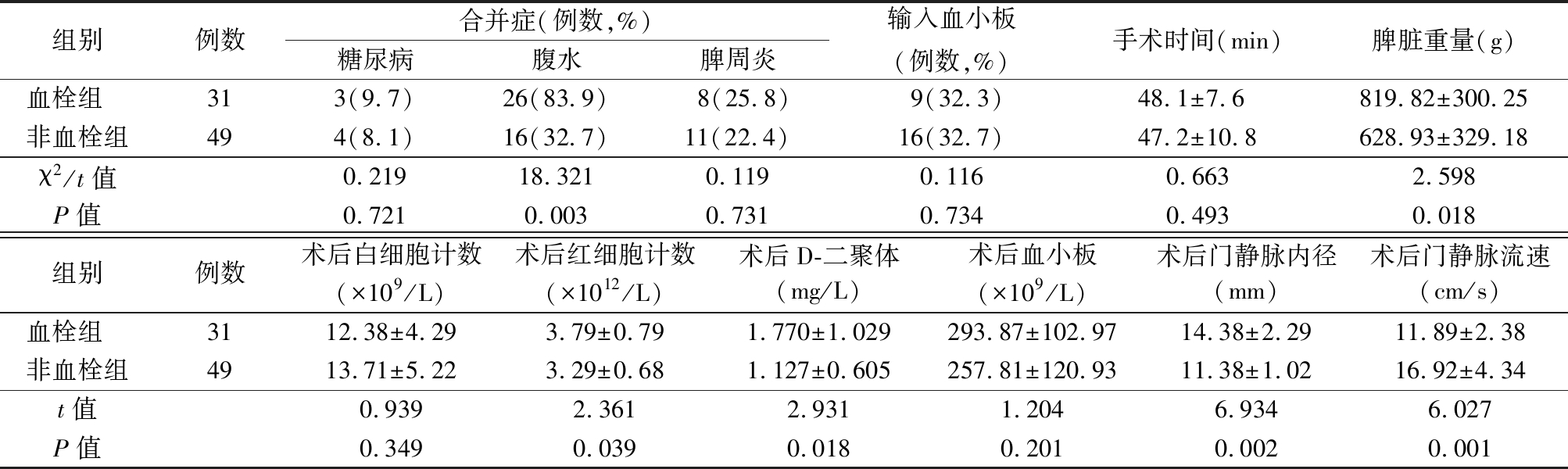
组别例数合并症(例数,%)糖尿病腹水脾周炎输入血小板(例数,%)手术时间(min)脾脏重量(g)血栓组 313(9.7)26(83.9)8(25.8)9(32.3)48.1±7.6 819.82±300.25非血栓组494(8.1)16(32.7)11(22.4)16(32.7)47.2±10.8628.93±329.18χ2/t值0.21918.3210.1190.1160.6632.598P值0.7210.0030.7310.7340.4930.018组别例数术后白细胞计数(×109/L)术后红细胞计数(×1012/L)术后D-二聚体(mg/L)术后血小板(×109/L)术后门静脉内径(mm)术后门静脉流速(cm/s)血栓组 3112.38±4.293.79±0.791.770±1.029293.87±102.9714.38±2.2911.89±2.38非血栓组4913.71±5.223.29±0.681.127±0.605257.81±120.9311.38±1.0216.92±4.34t值0.9392.3612.9311.2046.9346.027P值0.3490.0390.0180.2010.0020.001
2.3 Logistic回归分析 以血栓形成为因变量,以术后出现腹水(无腹水=0,出现腹水=1)、手术切除脾脏重量(<500 g=0,500~900 g=1,>900 g=2)、术后红细胞计数(<3.0×1012/L=0,3.0~4.5×1012/L=1,>4.5×1012/L=2)、术后D-二聚体(<0.5 mg/L=0,0.5~1.0 mg/L=1,>1.0 mg/L=2)、术后门静脉内径(<10 mm=0,10~12 mm=1,>12 mm=2)、术后门静脉流速(<9 cm/s=0,9~12 cm/s=1,>12 cm/s=2)为自变量进行Logistic回归分析,结果显示患者术后D-二聚体升高、术后门静脉内径增加和术后门静脉流速减慢是血栓形成的危险因素,见表3。
表3 血栓形成的Logistic回归分析
Table 3 Logistic regression analysis of thrombosis
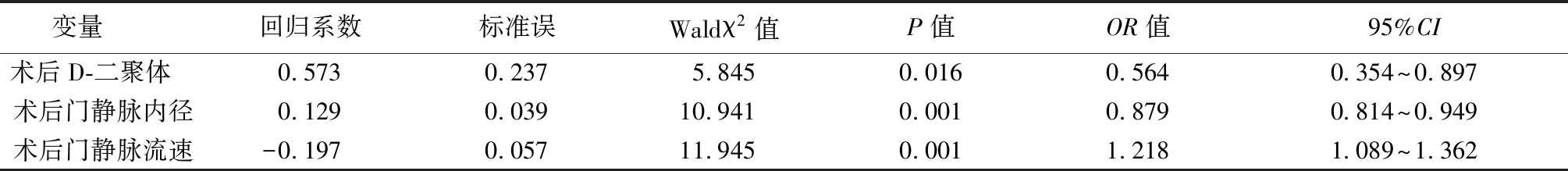
变量 回归系数标准误Waldχ2值P值OR值95%CI术后D-二聚体 0.5730.2375.8450.0160.5640.354~0.897术后门静脉内径0.1290.03910.9410.0010.8790.814~0.949术后门静脉流速-0.1970.05711.9450.0011.2181.089~1.362
3 讨 论
临床中门静脉系统血栓形成的发生比较隐匿,患者临床表现缺乏典型症状,常表现为腹水突然增多、发热、腹痛、突发胃肠道出血或顽固性腹水等。肝硬化患者中,门静脉血栓的形成会使患者入肝血流减少,导致患者肝损伤加重,同时由于门静脉压力升高,导致患者胃底、食管再出血的发生率升高[5-7]。目前认为,脾切除贲门周围血管离断术后患者形成门静脉系统血栓的原因与患者门静脉系统血流动力学变化、门静脉系统局部血管的病理变化、凝血状态以及手术过程中所产生的局部区域炎症、不合理的凝血药物和血管结扎时形成的血管盲端有关[8-10]。本研究探讨脾切除贲门周围血管离断术后患者门静脉系统血栓形成的危险因素,并分析患者接受手术后肝功能评分的变化,从而为临床行脾切除贲门周围血管离断术的患者临床门静脉系统血栓形成的早预防、早治疗提供理论依据。
本研究结果显示,术前2组肝功能Child评分、总胆红素水平、胆碱酯酶水平与术后差异有统计学意义(P<0.05)。Child评分的变化能够直接反映患者肝脏功能的变化,常用于临床有效评估患者的肝功能。由于胆碱酯酶受外界因素干扰较重,故其不能直接反映患者的肝脏储备能力和功能变化[11-12]。单纯从Child评分上看,患者术后肝功能出现一定好转。这可能与术后肝动脉血流增加有关,有效改善了患者的肝脏营养状态,从而抵消了门静脉血流减少给肝功能所带来的消极影响。
目前认为,门静脉血栓的形成与血管内皮损伤和血液流速减缓以及凝血功能障碍有关[13-14]。本研究通过将可能有关的因素先行组间比较,后将组间比较有统计学意义的指标进行多因素Logistic分析,结果显示患者术后D-二聚体水平升高、术后门静脉内径增加和术后门静脉流速减慢是导致患者脾切除贲门周围血管离断术后门静脉系统血栓形成的危险因素。D-二聚体是一种特异性分子标记物,是纤维蛋白降解过程中产生的复合物。肝硬化患者的D-二聚体水平一般高于正常人,提示继发性纤溶活性增强,表明患者体内凝血活化[15-16]。血小板水平与术后患者的血栓形成无关,可能与血小板水平的升高和功能的变化有关。因此,术后应密切监控患者的D-二聚体水平变化,D-二聚体水平的改变相对于血小板能够更快地反映出体内血栓的形成,从而能更好地预防血栓的发生。手术过程中,脾脏切除后脾静脉出现盲端,手术操作使脾静脉内膜损伤,凝血系统激活,导致机体血小板黏附,更容易形成门静脉血栓。术后门静脉内径越宽,血流越慢,越容易形成血栓,门静脉流速越快,较难出现血小板黏附,故不易形成门静脉血栓[17-18]。
综上所述,脾切除贲门周围血管离断术后患者的肝功能有一定好转,患者术后D-二聚体水平升高、术后门静脉内径增加和术后门静脉流速减慢可能是导致术后患者门静脉系统血栓形成的危险因素,故术后应密切观察患者D-二聚体、门静脉内径和门静脉流速的变化,从而有效预测门静脉系统血栓的发生。
[1] 解长佶,曾志平,胡超,等.肝癌切除联合脾切除、贲门周围血管离断术治疗肝癌合并脾亢的Meta分析[J].中国医学创新,2018,15(33):144-148.
[2] 包汉康,韦秀丽.手助腹腔镜与开腹脾切除贲门周围血管离断术治疗肝硬化门脉高压症的疗效比较[J].临床军医杂志,2016,44(1):92-94,97.
[3] 王卫东,林杰.腹腔镜贲门周围血管离断术联合脾切除治疗门脉高压症在中国的现状[J].世界华人消化杂志,2016,24(23):3461-3467.
[4] 刘新文.腹腔镜下巨脾切除联合贲门周围血管离断术治疗肝硬化门静脉高压30例[J].中国现代普通外科进展,2016,19(4):310-312.
[5] 刘文鹏,王倬,曾强,等.脾切除加贲门周围血管离断术对肝脏血流动力学影响的研究[J].河北医科大学学报,2013,34(2):156-159.
[6] 谢翔,丁佑铭.脾切除贲门周围血管离断术治疗肝硬化门脉高压症的疗效及对患者肝功能指标的影响[J].河北医学,2018,24(3):374-378.
[7] 高树孟.改良腹腔镜下脾切除联合贲门周围血管离断术治疗老年肝硬化性门静脉高压症疗效观察[J].医药论坛杂志,2016,37(11):111-112.
[8] 何盟国,沈乃营,谭栋,等.脾切除贲门周围血管离断术对肝硬化门静脉高压症患者肝脏血流动力学及肝功能的影响[J].中国普外基础与临床杂志,2016,23(8):978-981.
[9] 凌伟明,李鸿飞,黄庆录.脾切除联合贲门周围血管离断术对肝硬化门静脉高压症患者肝功能及血流动力学的影响[J/CD].中华普通外科学文献:电子版,2018,12(2):115-119.
[10] 李文省.评价完全腹腔镜脾切除及贲门周围血管离断术治疗门静脉高压症的临床疗效[J/CD].世界最新医学信息文摘:连续型电子期刊,2016,16(39):72,74.
[11] 梅斌.肝硬化门静脉高压症断流术后门静脉血栓形成的防治[J].临床外科杂志,2018,26(5):329-330.
[12] 马宁罗晓,孙宝霞,蒋亚新,等.肝硬化门脉高压症术后门静脉血栓形成的预测[J].中国实验诊断学,2017,21(4):660-662.
[13] 邹盛海,夏木西丁,李忠志.脾切除联合选择性贲门周围血管离断术治疗门静脉高压症效果分析[J].中国普通外科杂志,2017,26(6):801-805.
[14] 石恒彦.腹腔镜下巨脾切除联合贲门周围血管离断术治疗肝硬化门静脉高压症效果观察[J].河南医学研究,2017,26(2):313-314.
[15] 李舒凡,张彩云,肖胜兵,等.腹腔镜脾切除联合贲门周围血管离断术对门静脉高压症患者的疗效及预后影响[J].临床医学,2017,37(3):77-79.
[16] 王铁征,武聚山,臧运金,等.脾切除贲门周围血管离断术后肝脏血流动力学及肝脏硬度值的变化[J].北京医学,2016,38(12):1275-1278.
[17] 邓岚岚,张嫄,杨雪松,等.门静脉高压症患者行脾切除及贲门周围血管离断术后肝脏血流动力学变化的超声观测[J].临床超声医学杂志,2016,18(5):304-307.
[18] 胡雄伟,丁同领,洪智贤,等.脾切除及贲门周围血管离断术对肝硬化门静脉高压患者肝脏血流动力学的影响及其术后门静脉血栓形成的因素分析[J].现代生物医学进展,2018,18(22):4256-4260.