大多数患哺乳期乳腺炎的产妇比较年轻,对乳房外观要求高,希望在治疗乳腺疾病的同时保留乳房的完美性,故微创治疗显得尤为重要[1]。采用彩色超声引导下乳腺脓肿腔内抽脓并注入康复新液的疗法与传统切开疗法相比更具科学性、创新性、实用性、精准性和时代性[2],可使炎症消退快,伤口小,痛苦少,并且康复新液使用不影响正常哺乳,能使婴幼儿继续获得母乳喂养,也满足了母亲继续哺乳的心愿[3]。彩色超声引导下对乳腺脓肿进行精准治疗可避免遗漏隐匿的脓腔[4],且康复新液注入脓腔后加快了脓腔愈合时间[5]。本研究动态观察彩色超声引导下乳腺脓肿腔内注射康复新液的临床效果,报告如下。
1 资料与方法
1.1 一般资料 选择2015年1月—2019年1月河北省张家口市第一医院就诊的哺乳期乳腺脓肿患者270例,随机分为观察组和对照组。观察组135例,年龄18~46岁,平均(32.0±5.3)岁;产后15~67 d,平均(31.6±6.8)d;病程1~16 d,平均(3.1±0.2) d。对照组135例,年龄18~45岁,平均(31.2±5.0)岁;产后15~66 d,平均(31.5±6.8) d;病程1~15 d,平均(3.0±0.2) d。2组年龄、产后和病程时间、学历、家庭经济背景、孕期受教育情况等差异均无统计学意义(P>0.05),具有可比性。
2组均排除糖尿病、抑郁症、代谢类疾病等合并症者,且均得到及时随访,无脱组病例。
本研究经医院伦理委员会批准通过;患者均签署知情同意书。
1.2 入选标准及排除标准 入选标准:哺乳期内具有乳腺炎病史,乳腺彩色超声显示有脓肿,穿刺病理学确诊为乳腺炎。排除标准:患有特异性炎症类疾病,如经过病理学诊断为浆细胞乳腺炎、肉芽肿乳腺炎、乳腺结核等。
1.3 治疗方法 对照组每天给予彩色超声引导下脓腔穿刺冲洗,用生理盐水置换脓液,直至生理盐水清亮为止;观察组在对照组基础上,向脓腔内注入康复新注射液15 mL。
1.4 观察指标 ①测量脓腔体积:采用彩色超声扫描计算方法,脓腔体积=最长直径×最短直径×中间直径。②治疗效果评价(观察治疗1个月后的效果):痊愈为连续1周无疼痛、无发热、无局部红肿及压痛、彩色超声显示脓腔<1 cm3;好转为连续1周无疼痛、无发热,局部轻微红肿及压痛,彩色超声显示脓腔<2 cm3;无效为连续1周无疼痛、无发热、局部仍红肿及压痛、彩色超声显示脓腔>2 cm3;有效率=(痊愈例数+好转例数)/总例数×100%。③超声图像:治疗2周观察2组脓肿的回声和血流图像。④远期评价指标:记录治疗半个月后仍发生乳汁漏和乳头感觉障碍例数,脓腔愈合后发现乳头感觉减退的例数,治疗过程中执意回奶的例数,治愈3个月后的复发例数,脓腔愈合后3个月再次发生乳腺脓肿的例数。
1.5 统计学方法 应用SPSS 19.0统计软件处理数据。计量资料比较分别采用两独立样本的t检验和重复测量的方差分析;计数资料比较采用χ2检验;等级资料比较采用秩和检验。P<0.05为差异有统计学意义。
2 结 果
2.1 2组脓腔体积比较 2组脓腔体积治疗后1~7 d均逐渐减小,观察组脓腔体积缩小程度明显优于对照组,其组间、时点间、组间·时点间交互作用差异均有统计学意义(P<0.05),见表1。
2.2 2组治疗效果比较 治疗后,观察组治疗效果优于对照组,有效率高于对照组,差异均有统计学意义(P<0.05),见表2。
表1 2组治疗后不同时点脓腔体积比较

组别 1 d3 d7 d观察组 218.79±35.91135.62±21.4280.51±12.30对照组 220.51±37.60168.73±27.53100.48±20.15组间 F值=102.037 P值=0.000时点间 F值=1 371.429 P值=0.000组间·时点间F值=10.414 P值=0.000
表2 2组治疗效果比较 (n=135,例数,%)
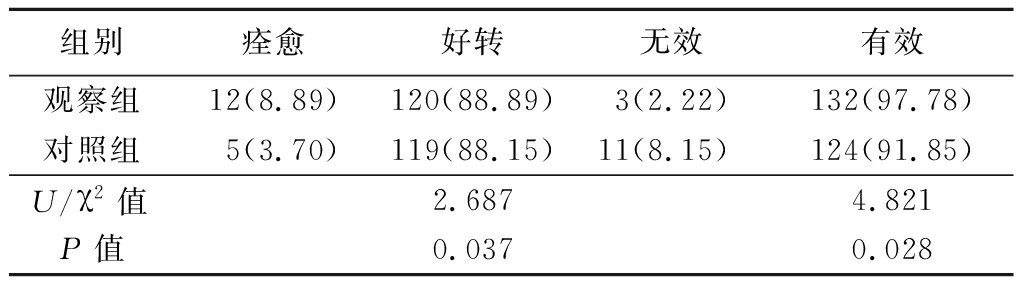
组别痊愈好转无效有效观察组12(8.89)120(88.89)3(2.22)132(97.78)对照组5(3.70)119(88.15)11(8.15)124(91.85)U/χ2值2.6874.821P值0.0370.028
2.3 2组治疗后脓肿腔超声图像比较 治疗2周后,观察组回声增加,低回声减少,说明肉芽组织生长较快;对照组低回声范围较大。见图1,2。
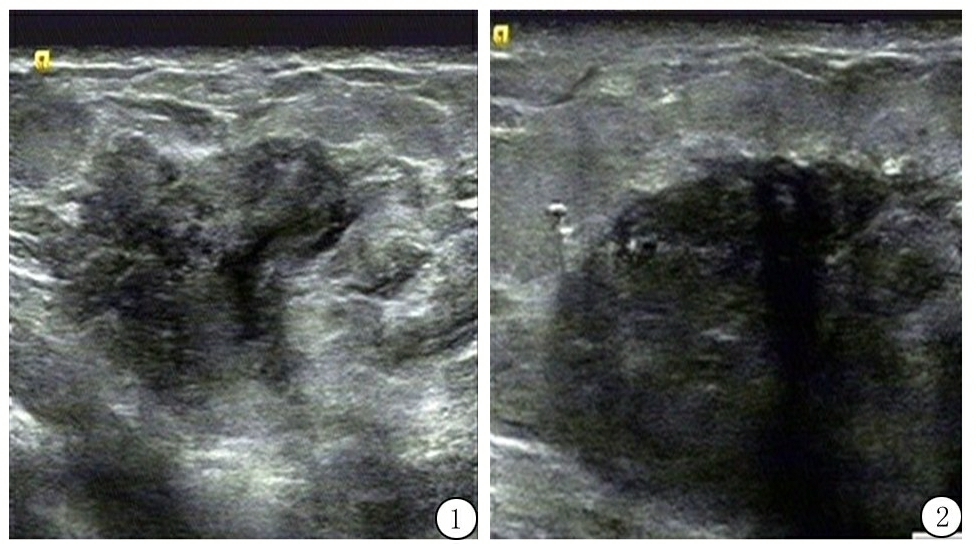
图1 观察组超声图像 图2 对照组超声图像
2.4 2组远期效果比较 观察组乳漏发生例数、乳头感觉障碍例数、回奶例数、3个月复发例数均少于对照组,差异有统计学意义(P<0.05),见表3。
表3 2组远期效果比较 (n=135,例数,%)
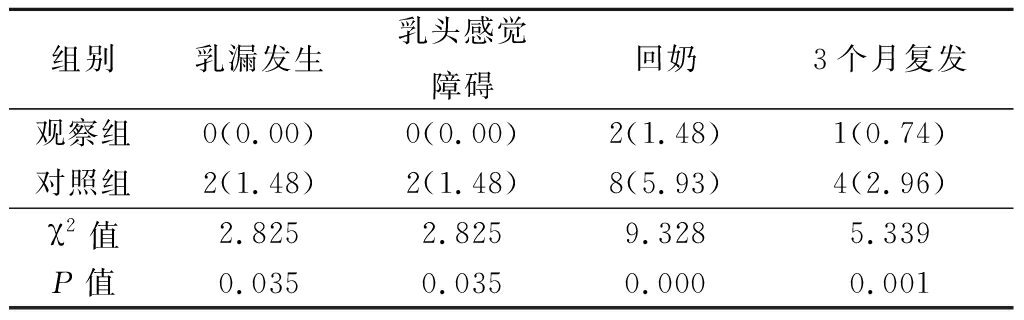
组别乳漏发生乳头感觉障碍回奶3个月复发观察组0(0.00)0(0.00)2(1.48)1(0.74)对照组2(1.48)2(1.48)8(5.93)4(2.96)χ2值2.8252.8259.3285.339P值0.0350.0350.0000.001
3 讨 论
对于乳腺脓肿,传统西医外科治疗方法是积极进行抗生素治疗感染的同时通畅引流。由于不得不回乳,其显著的缺点是必须停止哺乳,并且经过扩大脓肿切口、分隔脓肿引流后,造成组织损伤,给年轻患者带来巨大痛苦。脓肿切开后,频繁换药导致组织纤维化,切口不易愈合,形成较大瘢痕,残留乳房发生明显变形,严重影响乳房美观,不易被患者接受。此外,泌乳功能障碍使母乳喂养率下降,不利于母婴健康[6]。尽管脓肿切开引流时切口较大,引流较通畅,但乳腺炎常伴随小叶积乳感染,加重线性切口张力,皮下组织水肿使切口不易收拢,愈合困难,残奶引起炎症反应也增加伤口愈合时间,从而使产妇乳腺脓肿引流时间加长,增加患者痛苦[7]。乳腺脓肿切开疗法还会损伤输乳管,导致乳腺导管炎症渗出的同时伴随窦道形成,这也是使产妇不得不停止哺乳并回乳的原因,不利于产妇的健康和婴儿的发育[8]。乳腺脓肿切开引流直接影响坚持母乳喂养的科学号召,阻碍现代女性追求美丽乳房的愿望,故逐渐被其他治疗方式代替。康复新液作为临床上治疗乳头皲裂的最常用药物,能够减轻乳腺炎患者炎症性疼痛,缓解乳腺导管痉挛性疼痛,促进皲裂乳头愈合[9],尤其可改善患者免疫功能,缩短乳腺炎病程。多年来,对该药研究发现,其含有多种人体必需氨基酸,能够抗炎、抗肿瘤、提高机体抗病能力[10]。
目前,传统疗法仍是国内外大多数临床医师常用的方法,当发现乳腺脓肿形成时,仍认为最有效、最确切的办法是切开引流,将局部脓肿切开排脓,甚至贯穿彻底引流,扩大切口给予开放性引流等。但随着时代的进步,已有诸多学者摒弃了此做法,如对切开引流时切口的美观方法报道,在脓肿形成后及时切开引流,但要根据部位采取不同方向的切口,保证切口小、愈合快,不影响美观[11]。由于哺乳期乳腺脓肿炎性渗液多并常伴有乳汁,且脓液时间长后产生异味,浸渍周围皮肤,需要多次更换敷料,这不仅增加医护人员的工作量,也增加患者的痛苦。此外,这类切口会延长治疗时间,导致愈合慢、费用高,患者在愈合后遗留较大的手术瘢痕,更有甚者出现乳房变形,以上均难以被年轻患者接受[12]。有研究报道采用微创置管引流治疗乳腺脓肿患者,行1~2 cm小切口,同时配合溴隐亭回奶治疗,使乳汁和脓性渗液通过引流管排出,减少脓液外渗,并配合局部抗生素生理盐水冲洗脓腔,置换脓肿腔内渗出液,加速炎症消退[13-14]。置管引流时乳管通畅是炎症消退的关键,应在彩色超声引导下,避开乳晕,于脓腔的最低处保持与胸壁45 °直角斜刺进针。反复冲洗防止脓肿内形成隔膜,直至冲洗液澄清为止。小切口置管冲洗可继续母乳喂养,通过胶管将乳汁和脓渗液引流至外接的引流袋,母乳通畅时小切口自行愈合,此方法简单易行,组织损伤较少,愈合快,遗留瘢痕小,可保持乳房美观,每日或隔日换药,缩短了病程,减少了痛苦和医疗费用,更易被年轻女性患者接受。
通过彩色超声引导下穿刺抽脓,冲洗脓腔,并置入康复新液,可缩小脓腔以至闭合脓腔,达到治愈乳腺炎的目的。在彩色超声先进的图像采集功能、数据采集功能、数据计算功能、准确引导功能等指导下,将分隔腔内脓液全部抽吸干净,避免盲目穿刺遗留脓腔分隔以及切开引流导致的死角遗留;精确地计算康复新液置入量,使每次治疗都达到平衡,保留乳房的正常体积;发挥康复新液益气敛疮的作用,加快乳腺脓腔的愈合过程。本研究中所取得的详实数据,可以指导影像学医师和临床医师共同完成对乳腺脓肿的美容治疗,对“不回乳+彩色超声引导下穿刺抽脓+置入康复新液”治疗哺乳期乳腺炎合并脓肿的疗效作出评价,探索在不回乳的情况下治疗哺乳期乳腺炎合并脓肿的方法,达到既能尽快治愈,又不影响婴幼儿母乳喂养的效果,具有临床推广应用价值。该治疗方法无不良反应,比传统“回乳+乳腺脓肿大切口引流术”出血时间和炎症消退时间更短,脓液消退时间和伤口愈合时间并无延长,患者痛苦少,乳房瘢痕小,易于接受。
随着社会的进步,育龄期女性生活节奏加快,体能活动减少,导致产后代谢功能下降,哺乳期乳腺炎发病率逐年升高,这就要求临床医师必须具备扎实的彩色超声引导技术。现已有越来越多的超声介入科医师参与到对乳腺脓肿患者的临床治疗中,给广大患者带来福音。在患者发病初期,肿块刚刚形成,彩色超声引导下进行地塞米松局部注射,即可控制脓肿的形成;当脓肿形成时,通过彩色超声可观察到组织的回声逐渐降低,变成低回声区甚至无回声区,同时具有丰富的血流信号,患者常伴有高热不退、口渴恶心等临床表现;当乳腺局部组织红肿热痛时,乳腺肿块会渐渐变软,伴有液体波动感,穿刺抽吸有脓液,乳腺组织的低回声图像就变成脓肿图像。本研究结果显示,治疗2周后观察组比对照组脓腔回声好。表明彩色超声引导下对乳腺脓肿的精准治疗,可避免遗漏隐匿的脓腔,而将康复新液注入脓腔,加快了脓腔的愈合时间。另外,康复新液不影响哺乳,患者在治疗过程中可正常哺乳,这对提高母乳喂养率具有重大意义。
[1] 许骏,王本忠,王道亮,等.彩色超声引导下乳腺旋切手术治疗乳腺脓肿的价值[J].中华内分泌外科杂志,2013,7(2):118-119,123.
[2] 孟少达,李莉,杨昆宪.彩色超声引导下乳腺旋切手术治疗乳腺脓肿的临床探讨[J/CD].临床医药文献电子杂志,2017,4(8):1440.
[3] 施勇,卢淑娇.3种方法治疗乳腺脓肿的比较[J].中国中西医结合外科杂志,2011,17(2):223-225.
[4] 元国荣,唐利立,陈杏初,等.不同外科方法治疗哺乳期乳腺脓肿[J/CD].中华乳腺病杂志:电子版,2014,8(4):59-60.
[5] 周伟清,沈卫星.乳腺脓肿微创切开引流术对哺乳期乳腺脓肿患者的美容效果及预后分析[J].中国妇幼保健,2018,33(5):1181-1183.
[6] 陈少勇,韦富中,李楚琼.乳腺穿刺与切开引流治疗乳腺脓肿的临床疗效[J].实用临床医学,2015,16(3):42-43,54.
[7] 汪洁,高雅军,高海凤,等.脓腔置管冲洗与切开引流治疗乳腺脓肿的比较[J].中国微创外科杂志,2007,7(4):354-355.
[8] 王尊,刘庆仪.哺乳期乳房脓肿的治疗新进展[J/CD].中华乳腺病杂志:电子版,2013,7(4):39-40.
[9] 李燕英.负压封闭引流治疗乳腺脓肿的护理[J].华夏医学,2016,29(1):141-143.
[10] 张书卿,张博.哺乳期乳腺脓肿微创引流与开放性切开引流术在哺乳期乳腺脓肿治疗中的对比[J].黑龙江医学,2016,40(7):604-605.
[11] 陈俊海.哺乳期乳腺脓肿微创引流与开放性切开引流术在哺乳期乳腺脓肿治疗中的对比[J/CD].中西医结合心血管病电子杂志,2017,5(31):157.
[12] 富泽龙,张承玉,李鹏.吸脂技术结合封闭灌洗术治疗哺乳期乳腺脓肿[J].中华普通外科杂志,2017,32(2):175-176.
[13] 汪旭云,郭天康.超声引导下穿刺冲洗与切开引流治疗乳腺脓肿的Meta分析[J].中国普外基础与临床杂志,2016,23(4):472-477.
[14] 张云锁,肇毅.超声实时引导下穿刺抽吸治疗哺乳期乳腺脓肿[J/CD].中华乳腺病杂志:电子版,2014,8(3):59-60.