精索静脉曲张在成年男性中的发病率为10%~15%,20%~40%原发性不育男性伴有精索静脉曲张,而继发性不育男性的患病率超过70%[1]。该症主要是由于静脉瓣缺损或功能不良导致精索静脉反流,引起蔓状静脉丛迂曲扩张,目前治疗以外科手术为主[2]。临床治疗精索静脉曲张的手术方法较多,随着微创技术的发展,腹腔镜精索静脉结扎术和显微镜下精索静脉结扎术成为临床常用术式,文献报道显微镜下结扎具有创伤小、并发症少、术后恢复快等优点[3],但2种技术对患者血流动力学的影响的报道较少。本研究比较腹腔镜下精索静脉高位结扎与显微镜下低位结扎的治疗效果,探讨其对血流动力学的影响,旨在为临床治疗提供依据。
1 资料与方法
1.1 一般资料 选取2013年1月—2017年1月我院收治的精索静脉曲张患者104例,随机分为对照组和观察组各52例。对照组年龄20~39岁,平均(28.35±2.49)岁;精索静脉曲张Ⅱ度21例,Ⅲ度31例;单侧38例,双侧14例。观察组年龄19~41岁,平均(27.81±2.74)岁;精索静脉曲张Ⅱ度27例,Ⅲ度25例;单侧40例,双侧12例。2组性别、年龄、精索静脉曲张程度差异均无统计学意义(P>0.05),具有可比性。
本研究经过医院医学伦理委员会批准。
1.2 纳入标准和排除标准 纳入标准:①经体格检查和彩色多普勒超声检查确诊为精索静脉曲张,符合精索静脉曲张相关诊断标准[4];②Ⅱ度及Ⅲ度静脉曲张患者;③符合手术适应证;④精液质量异常,有生育需求;⑤获得患者知情同意。排除标准:①亚临床型静脉精索曲张患者;②泌尿生殖系统感染患者;③腹股沟损伤患者;④先天性外生殖器异常患者;⑤内分泌系统疾病患者。
1.3 治疗方法 观察组采用显微镜下精索静脉低位结扎术,患者平卧位,进行局部神经阻滞麻醉,在患者腹股沟外环处作1.5 cm切口,一次切开皮肤和浅筋膜,使精索外筋膜充分暴露,使用拉钩将精索拉出固定,探查寻找输精管进行保护,依次分别打开外筋膜和内筋膜,使用显微镜在×10视野下解剖血管束,注意保护睾丸动脉、淋巴管和神经,将精索静脉分离并结扎,止血;采用Valsalva试验进行检测,确认无遗漏后关闭切口。对照组采用腹腔镜下精索静脉高位结扎,患者取头低足高位,将其臀部垫高,患侧略抬高(约15 °),进行气管内插管全身麻醉,在肚脐下作10 mm弧形切口,建立气腹并设置压力约为12 mmHg(1 mmHg=0.133 kPa),置入10 mm套管针放置腹腔镜,观察患者肠管,确认无损伤,直视下在左右麦氏点置入5 mm套管针;分辨腹股沟内环、输精管和精索血管,在患者患侧的内环探查寻找精索血管束,在距离内环口3 cm处剪开腹膜充分暴露和游离曲张的精索血管,置入双极分离钳进行结扎,止血,检查是否有遗漏,确认无遗漏后退镜关闭切口[5]。术后6个月进行门诊随访。
1.4 评价指标 ①比较2组手术时间和住院时间;②分别于术前和术后6个月测定2组睾丸血流动力学参数:用多普勒超声(西门子2000)检测,探头频率设置为9.0 MHz,对睾丸动脉进行多切面观察,设置声束与血流方向的夹角不超过60 °,记录比较2组睾丸动脉的收缩期峰值流速(peak systo lic velocity,PSV)、舒张末期流速(end-diastolic velocity,EDV)、阻力指数(resistance index,RI)及搏动指数(pulse index,PI),连续测定3次取平均值,术前及术后6个月评定2组精液质量,检测时间为16:00~18:00,检测前患者均禁欲3 d以上,通过手淫法或体外射精法收集精液并于30 min内送检,评估指标包括精子数、精子浓度、精子活率;③安全性:比较2组术后6个月内并发症发生率,包括阴囊水肿、附睾炎、鞘膜积液等,同时比较2组复发率。
1.5 统计学方法 应用SPSS 20.0统计软件分析数据。计数资料比较采用χ2检验;计量资料比较分别采用两独立样本的t检验和配对t检验。P<0.05为差异有统计学意义。
2 结 果
2.1 2组手术时间和住院时间比较 观察组手术时间显著长于对照组,住院时间显著短于对照组,差异有统计学意义(P<0.05),见表1。
2.2 2组术前术后睾丸动脉血流动力学比较 术前2组PSV、EDV、RI和PI差异均无统计学意义(P>0.05);术后6个月,2组PSV、RI、PI均较术前显著下降(P<0.05),观察组PSV、PI和PI均低于对照组(P<0.05);而2组术前和术后6个月EDV差异均无统计学意义(P>0.05)。 见表2。
表1 2组手术时间和住院时间比较
Table 1 Comparison of operation time and hospitalization time between two groups![]()

组别手术时间(min)住院时间(d)观察组54.76±8.253.84±1.01对照组39.26±9.145.23±1.24t值 9.0786.268P值 0.0000.000
表2 2组术前及术后6个月睾丸动脉血流动力学比较
Table 2 Comparison of blood flow mechanics of testis before and 6 moths after surgery between two groups![]()
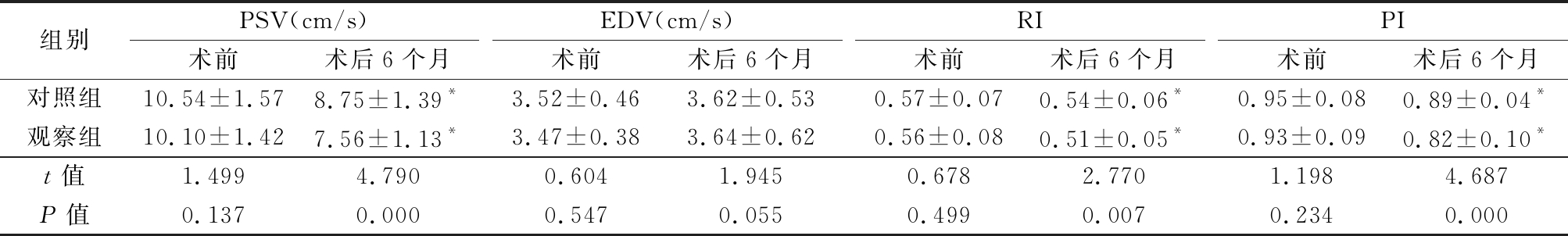
组别PSV(cm/s)术前术后6个月EDV(cm/s)术前术后6个月RI术前术后6个月PI术前术后6个月对照组10.54±1.578.75±1.39*3.52±0.463.62±0.530.57±0.070.54±0.06*0.95±0.080.89±0.04*观察组10.10±1.427.56±1.13*3.47±0.383.64±0.620.56±0.080.51±0.05*0.93±0.090.82±0.10*t值1.4994.7900.6041.9450.6782.7701.1984.687P值0.1370.0000.5470.0550.4990.0070.2340.000
*P值<0.05 与术前比较(配对t检验)
2.3 2组术前术后精液质量比较 术前2组精子数、精子浓度和精子活率差异均无统计学意义(P>0.05);术后6个月,2组精子数、精子浓度、精子活率均显著升高,观察组精子数、精子浓度、精子活率均显著高于对照组,差异有统计学意义(P<0.05)。见表3。
表3 2组术前及术后6个月精液质量比较
Table 3 Comparison of semen quality before and 6 moths after surgery between two groups![]()
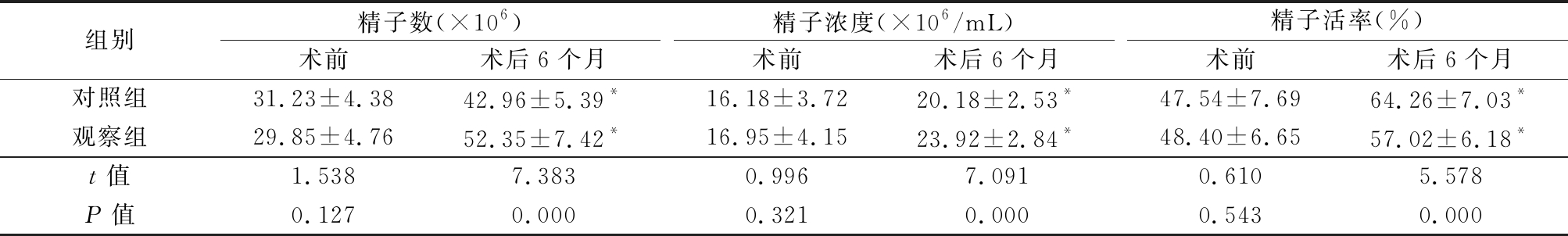
组别精子数(×106)术前术后6个月精子浓度(×106/mL)术前术后6个月精子活率(%)术前术后6个月对照组31.23±4.3842.96±5.39*16.18±3.7220.18±2.53*47.54±7.6964.26±7.03*观察组29.85±4.7652.35±7.42*16.95±4.1523.92±2.84*48.40±6.6557.02±6.18*t值1.5387.3830.9967.0910.6105.578P值0.1270.0000.3210.0000.5430.000
*P值<0.05 与术前比较(配对t检验)
2.4 安全性评价 术后6个月,观察组阴囊水肿、附睾炎、鞘膜积液发生率及复发率均显著低于对照组(P<0.05),见表4。
表4 2组并发症发生率及复发率比较
Table 4 Comparison of complication and recurrence rate between two groups (n=52,例数,%)
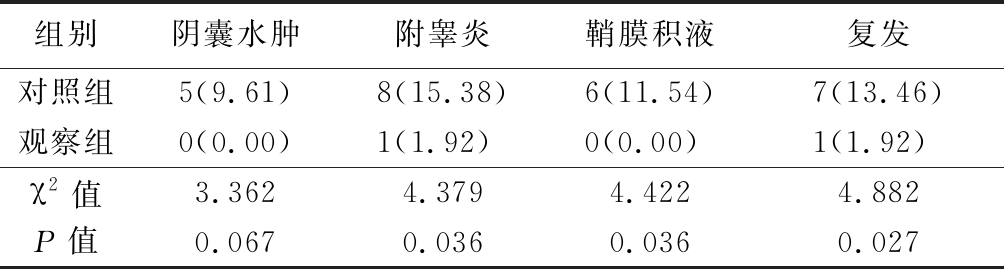
组别阴囊水肿附睾炎鞘膜积液复发对照组5(9.61)8(15.38)6(11.54)7(13.46)观察组0(0.00)1(1.92) 0(0.00) 1(1.92) χ2值3.3624.3794.4224.882P值0.0670.0360.0360.027
3 讨 论
精索静脉曲张是男科常见疾病,会导致阴囊疼痛不适、睾丸萎缩,是男性不育的重要原因。精索静脉曲张多发于左侧,这是因为睾丸、附睾静脉汇集成蔓状精索静脉丛,左侧精索内静脉成直角状汇入左肾静脉,这样的血管走向会增大血流阻力,加大精索静脉压力,同时乙状结肠、肠系膜上动脉与腹主动脉对其的压迫也会引起左侧精索静脉回流受阻甚至反流,形成静脉曲张[6]。精索静脉曲张的病因复杂,目前认为其发病因素主要包括3个方面:精索静脉瓣的缺失或功能发育不良、人体直立姿势不利于精索静脉回流、精索静脉壁发育不全[7]。
临床上对于Ⅱ度及以上有生育需求的男性通常采用外科手术治疗,近年来随着微创手术的临床发展,精索静脉曲张手术多采用腹腔镜和显微镜下手术。本研究采用经腹股沟途径,比较腹腔镜下高位结扎和显微镜下低位结扎的临床效果,结果显示观察组手术时间显著长于对照组,但术后住院时间显著短于对照组,术后6个月并发症发生率和复发率均显著低于对照组。这与目前报道基本一致[8]。这是因为腹腔镜高位结扎能直接将精索血管分离、结扎,精索静脉分支少,能有效缩短手术时间,而显微镜下操作对医生的经验和操作技能要求更高,耗时更长。有学者认为低位结扎时水平静脉较多,采用腹腔镜可能在结扎时有所遗漏,导致复发,淋巴管损伤会引起鞘膜积液、阴囊水肿,术中对睾丸动脉的损伤可致睾丸萎缩[9]。但本研究中经腹股沟途径在显微镜下剪开血管束鞘膜,动脉得到完全显露,在显微镜×10视野下操作,可以清晰辨认细小静脉,区分血管,有利于保护精索淋巴管和结扎细小静脉,最大限度防止遗漏,可有效降低阴囊水肿、鞘膜积液等并发症发生率,以及降低复发率[10]。
目前认为,精索静脉曲张导致男性不育的机制与睾丸灌注减少、精子质量异常相关,但其确切机制尚不明了,一般认为精索静脉回流障碍会导致睾丸升温,导致精子损伤,同时静脉曲张也会引起静脉压升高,引起睾丸微循环障碍,肾上腺或肾脏的代谢物逆流也可能是导致不育的原因[11]。研究认为,睾丸动脉的RI和PI值能反映血管的真实抗阻,可以作为稳定可靠的血流参数指标[12]。本研究术后6个月观察组RI、PI、PSV显著低于对照组,而2组EDV差异无统计学意义;术前2组精液质量指标无显著差异,术后6个月观察组精子数、精子浓度、精子活率均显著高于对照组,差异有统计学意义。万明发等[13]采用显微镜下结扎精索静脉曲张并评价了术前术后患者精液质量,发现精子密度、前向运动精子比例百分比、正常形态精子比例均显著上升,认为该手术方法能够有效改善患者精液质量。本研究结果表明显微镜下低位结扎能显著降低睾丸动脉血流阻力,改善精子数量和活率。文献报道血流阻力下降,能增加睾丸动脉血流量,改善睾丸的微循环状态,有利于睾丸生精[9]。本研究中2组术后6个月PSV显著下降,EDV无显著变化,可能与PSV、EDV受年龄、体重、脉率、心排出量等众多因素的影响较不稳定有关,RI、PI 较PSV、EDV 更敏感和稳定,其变化能更好地反映睾丸血流动力学改变[14]。分析认为显微镜下低位结扎因显微镜的放大作用能够更加彻底分辨微小静脉,更为有效彻底结扎分支静脉,改善静脉曲张造成的血液循环障碍,减轻精索静回流导致的阴囊温度增高,改善睾丸内的生精微环境,提高精液质量[15]。
综上所述,与腹腔镜下精索静脉高位结扎术相比,显微镜下低位结扎能显著降低术后住院时间,减轻各种并发症发生率及复发率,减轻睾丸血流阻力,改善血流动力学,提高精液质量,值得临床推广。
[1] Sohrabvand F,Jafari M,Shariat M,et al.Frequency and epidemiologic aspects of male infertility[J]. Acta Med Iran,2015,53(4):231-235.
[2] 刘伟军,於佶.显微镜下精索内静脉低位结扎与传统Palomo术式治疗精索静脉曲张的疗效观察[J].中国性科学,2017,26(7):35-37.
[3] 张迁,苏宏伟,韩磊,等.显微镜下三种精索静脉结扎术治疗精索静脉曲张的临床比较[J].山东医药,2016,56(16):88-89.
[4] 《精索静脉曲张诊断与治疗中国专家共识》编写组,中华医学会男科学分会.精索静脉曲张诊断与治疗中国专家共识[J].中华男科杂志,2015,21(11):1035-1042.
[5] 王建忠.腹膜外小切口超选择性精索内静脉高位结扎的临床研究[J].河北医科大学学报,2012,33(7):850-851.
[6] 吴磊,阳宁,刘俊谢,等.腹腔镜与显微镜下精索内静脉高位结扎术治疗精索静脉曲张的比较[J].实用医学杂志,2016,32(5):764-767.
[7] Practice Committee of the American Society for Reproductive Medicine,Society for Male Reproduction and Urology. Report on varicocele and infertility:a committee opinion[J]. Fertil Steril,2014,102(6):1556-1560.
[8] Mancini S,Bulotta AL,Molinaro F,et al.S urgical retroperitoneoscopic and transperitoneoscopic access in varicocelectomy:duplex scan results in pediatric population[J]. J Pediatr Urol,2014,10(6):1037-1042.
[9] Zhang M,Du L,Liu Z,et al. The effects of varicocelectomy on testicular arterial blood flow:laparoscopic surgery versus microsurgery[J]. Urol J,2014,11(5):1900-1906.
[10] Kim KS,Lee C,Song SH,et al. Impact of internal spermatic artery preservation during laparoscopic varicocelectomy on recurrence and the catch-up growth rate in adolescents[J]. J Pediatr Urol,2014,10(3):435-440.
[11] Pastuszak AW,Wang R. Varicocele and testicular function[J]. Asian J Androl,2015,17(4): 659-667.
[12] 王新会,张卫星,王瑞,等.睾丸动脉及精索静脉血流流速与精液质量的关系[J].河南医学研究,2017,26(4):591-593.
[13] 万明发,江明友,洪钟亮.显微镜下精索静脉曲张高位结扎术对睾丸血流动力学及精液质量的影响研究[J].浙江医学,2016,38(16):1358-1359,1381.
[14] 孙振芳,房世保,孙咏梅,等.精索静脉曲张高位结扎术对睾丸动脉血流及精液质量的影响[J].山东医药,2012,52(3):94-95.
[15] 申大年.精索内动静脉同时结扎对睾丸血流动力学、生精功能及体积的影响[J].中国男科学杂志,2016,30(4):42-45.