急性中耳炎是儿童较为常见的一种疾病,可对其造成较大的伤害,当耳中排出的液体堵塞时,会造成细菌生长,压迫耳膜,引发感染,严重者引起听力损伤。细菌感染是儿童急性中耳炎的主要原因,愈早明确病原菌和应用抗生素可减轻患儿症状,缩短中耳渗液的持续时间,也可降低并发症的风险[1]。目前关于石家庄地区儿童急性中耳炎病原谱及耐药谱的报道较少。本研究收集急性中耳炎患儿临床资料,分析临床分离菌的分布情况,探讨药物敏感性,旨在为临床诊断、疾病防控提供科学依据。
1 资料与方法
1.1 一般资料 收集2014年1月—2017年12月河北省儿童医院耳鼻喉科门诊和住院急性中耳炎患儿耳脓性分泌物标本291例,年龄56 d~10岁,均符合小儿急性中耳炎诊断标准[2]:48 h内突然发作中耳积液并伴有耳部急性感染症状和体征,伴有上呼吸道感染和听力下降等症状,排除合并其他感染症状。
1.2 研究方法
1.2.1 标本采集与培养 用无菌棉拭子在中耳感染处采集分泌物送检,分泌物标本分别接种哥伦比亚血平板、巧克力平板和中国蓝平板以及沙保弱平板,置于35 ℃恒温培养箱,其中血平板和巧克力平板置于5% CO2恒温培养箱。
1.2.2 菌株鉴定和药敏 严格按照梅里埃全自动快速微生物质谱检测系统操作规程,应用梅里埃VITEK MS质谱仪鉴定细菌。应用Phoenix 100全自动微生物仪(美国BD公司)、VITEK 2 Compact 全自动细菌鉴定(法国梅里埃公司)及药敏分析系统进行菌株药敏试验,肺炎链球菌药敏试验青霉素结果仪器法最低抑菌浓度值≥2时采用E-Test法复核,以复核结果为准。流感嗜血杆菌药敏试验采用K-B法,E-Test条和药敏纸片购自温州康泰,严格按照仪器操作规程和按照2017年临床实验室标准化委员会(Clinical and Laboratory Standards Institute,CLSI)推荐的抗菌药物敏感性试验标准进行操作和结果判断。
1.3 统计学方法 应用SPSS 21.0统计软件分析数据。计数资料比较采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1 病原菌的分布和种类 耳脓性分泌物标本共291例,检出细菌211例,阳性率72.5%。其中革兰阳性菌株157株,检出率54.0%,占总阳性的74.4%;最常见的是肺炎链球菌68株,检出率为23.4%,占总阳性的32.2%;其次是金黄色葡萄球菌62株,检出率为21.3%,占总阳性的29.4%。检出革兰阴性杆菌42株,检出率14.4%,占总阳性的19.9%;最常见的是流感嗜血杆菌28株,检出率为9.6%,占总阳性菌株的13.3%。见表1。
表1 病原菌的分布和种类
Table 1 Distribution and species of the pathogen
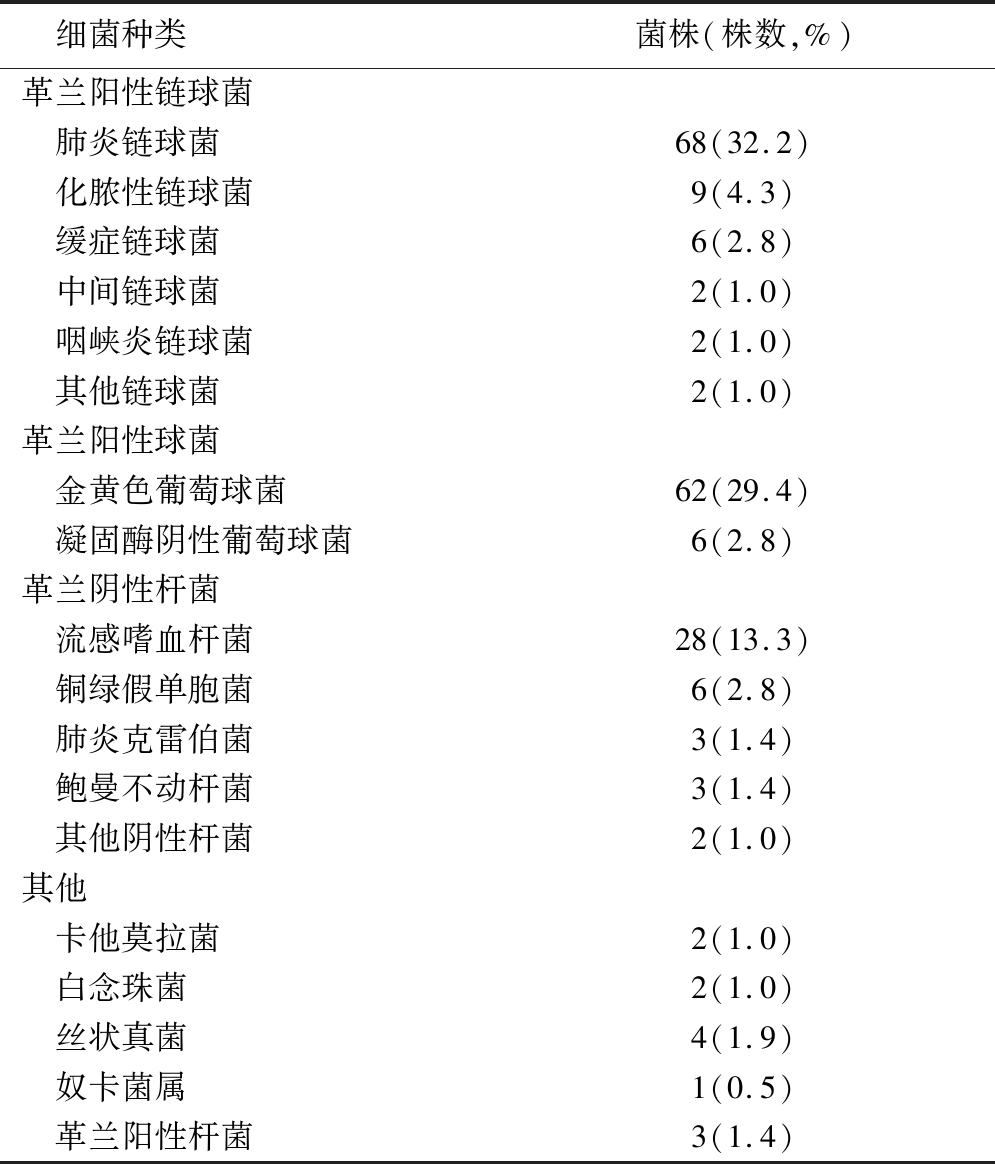
细菌种类菌株(株数,%)革兰阳性链球菌 肺炎链球菌68(32.2) 化脓性链球菌9(4.3) 缓症链球菌6(2.8) 中间链球菌2(1.0) 咽峡炎链球菌2(1.0) 其他链球菌2(1.0)革兰阳性球菌 金黄色葡萄球菌62(29.4) 凝固酶阴性葡萄球菌6(2.8)革兰阴性杆菌 流感嗜血杆菌28(13.3) 铜绿假单胞菌6(2.8) 肺炎克雷伯菌3(1.4) 鲍曼不动杆菌3(1.4) 其他阴性杆菌2(1.0)其他 卡他莫拉菌2(1.0) 白念珠菌2(1.0) 丝状真菌4(1.9) 奴卡菌属1(0.5) 革兰阳性杆菌3(1.4)
2.2 急性中耳炎患儿病原菌检出率性别和年龄分布特征 急性中耳炎患儿291例,男性192例,阳性139例,占男性患儿72.4%,女性99例,阳性72例,占女性患儿72.7%,性别分布差异无统计学意义(P>0.05)。患儿在0~1岁、>1~3岁、>3~6岁、>6岁4个年龄段的病原菌阳性检出率差异有统计学意义(P<0.05),在0~1岁阳性检出率最高,在>3~6岁阳性检出率最低。见表2。
表2 儿童急性中耳炎病原菌检出率性别和年龄分布
Table 2 Sex and age distribution of the pathogen in children with acute otitis media (n=291)
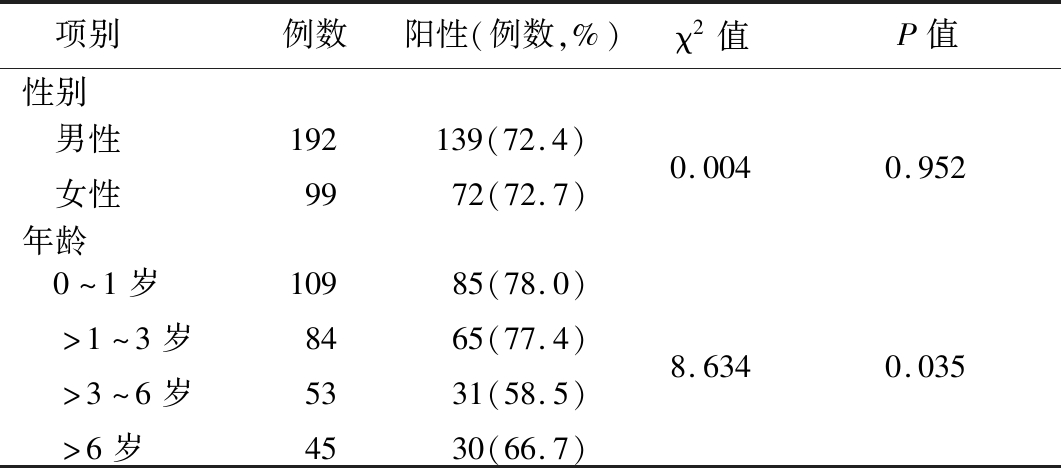
项别例数阳性(例数,%)χ2值P值性别 男性 女性19299139(72.4)72(72.7)0.0040.952年龄 0~1岁 >1~3岁 >3~6岁 >6岁10984534585(78.0)65(77.4)31(58.5)30(66.7)8.6340.035
2.3 急性中耳炎病原菌检出率不同季度分布特征 按发生时间,患儿在各个季度检出率差异有统计学意义(P<0.05),第四季度检出率最高,第二季度检出率最低,见表3。
表3 急性中耳炎病原菌检出率不同季度分布
Table 3 Seasonal distribution of the pathogen in children with acute otitis media
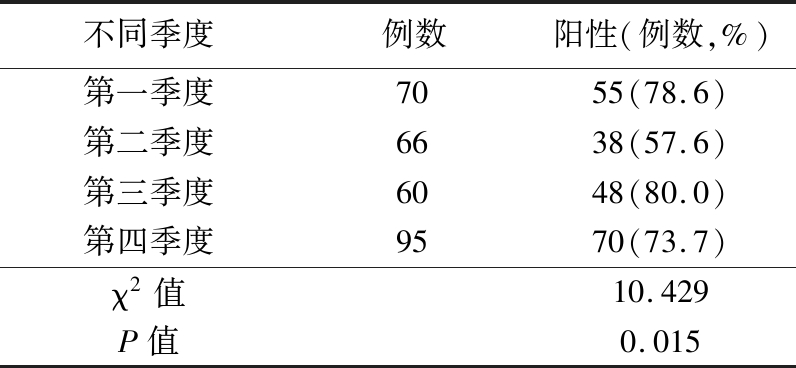
不同季度例数阳性(例数,%)第一季度7055(78.6)第二季度6638(57.6)第三季度6048(80.0)第四季度9570(73.7)χ2值10.429P值0.015
2.4 病原菌抗生素敏感性分析 耳分泌物来源为肺炎链球菌为68例,对万古霉素、利奈唑胺均完全敏感,对红霉素完全耐药。耳分泌物来源为金黄色葡萄球菌为62例,对左氧氟沙星、利福平、庆大霉素、莫西沙星、万古霉素和利奈唑胺均完全敏感,对红霉素、克林霉素和青霉素均完全耐药;耐甲氧西林金黄色葡萄球菌(Methicillin-resistant staphylococcus aureus,MRSA)34例,占金黄色葡萄球菌的54.8%。流感嗜血杆菌检出28例,对头孢他啶、头孢吡肟、美罗培南、亚胺培南、氨曲南和环丙沙星均完全敏感,对复方新诺明耐药性最高。见表4~6。
表4 肺炎链球菌的抗生素敏感性分析
Table 4 Analysis of antibiotic susceptibility of streptococcus pneumoniae (n=68,例数,%)
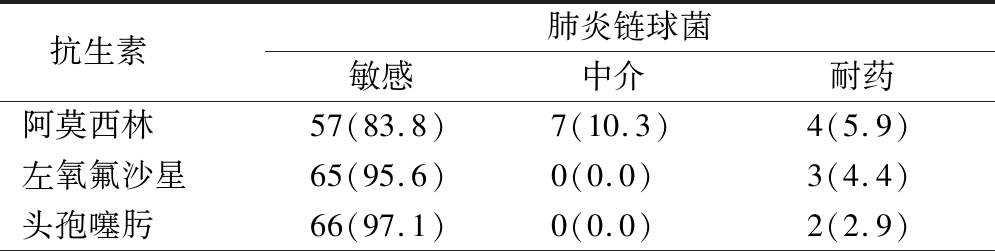
抗生素 肺炎链球菌敏感中介耐药阿莫西林57(83.8)7(10.3)4(5.9)左氧氟沙星65(95.6)0(0.0) 3(4.4)头孢噻肟66(97.1)0(0.0) 2(2.9)
表4 (续)
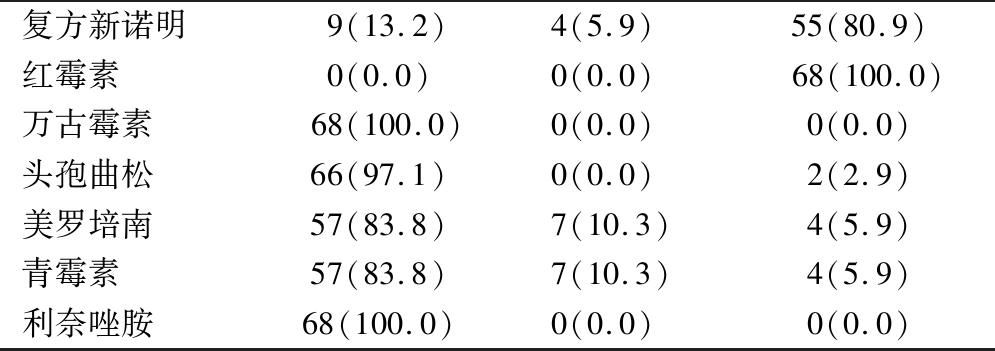
复方新诺明9(13.2)4(5.9) 55(80.9)红霉素0(0.0)0(0.0) 68(100.0)万古霉素68(100.0)0(0.0) 0(0.0)头孢曲松66(97.1)0(0.0) 2(2.9)美罗培南57(83.8)7(10.3)4(5.9)青霉素57(83.8)7(10.3)4(5.9)利奈唑胺68(100.0)0(0.0) 0(0.0)
表5 金黄色葡萄球菌的抗生素敏感性分析
Table 5 Analysis of antibiotic susceptibility of staphylococcus aureus (n=62,例数,%)
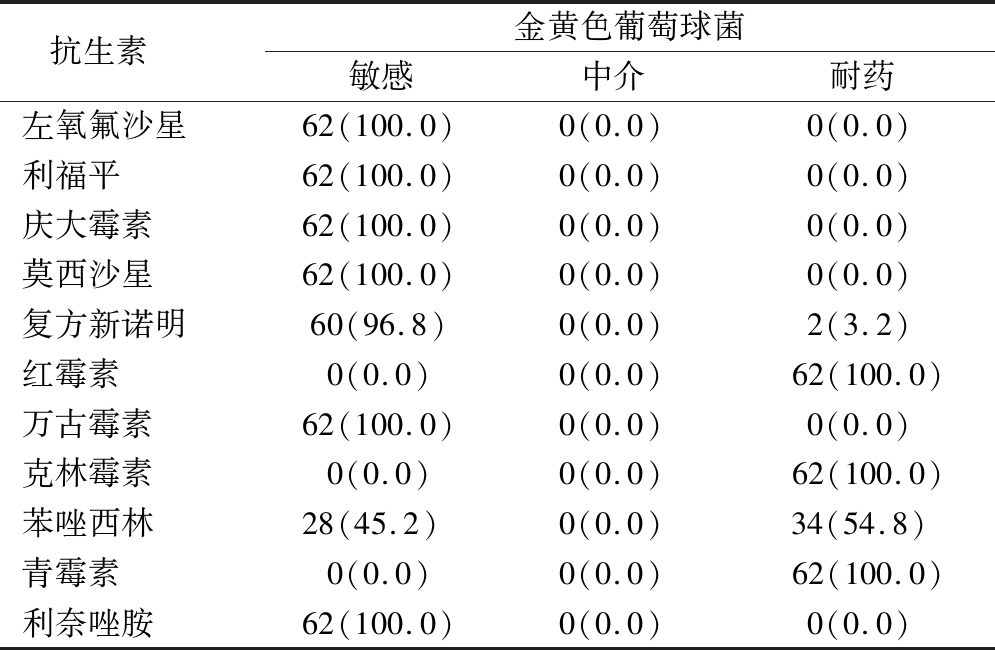
抗生素 金黄色葡萄球菌敏感中介耐药左氧氟沙星62(100.0)0(0.0)0(0.0)利福平62(100.0)0(0.0)0(0.0)庆大霉素62(100.0)0(0.0)0(0.0)莫西沙星62(100.0)0(0.0)0(0.0)复方新诺明60(96.8)0(0.0)2(3.2)红霉素0(0.0)0(0.0)62(100.0)万古霉素62(100.0)0(0.0)0(0.0)克林霉素0(0.0)0(0.0)62(100.0)苯唑西林28(45.2) 0(0.0)34(54.8)青霉素0(0.0)0(0.0)62(100.0)利奈唑胺62(100.0)0(0.0)0(0.0)
表6 流感嗜血杆菌的抗生素敏感性分析
Table 6 Analysis of antibiotic susceptibility of haemophilus influenza (n=28,例数,%)
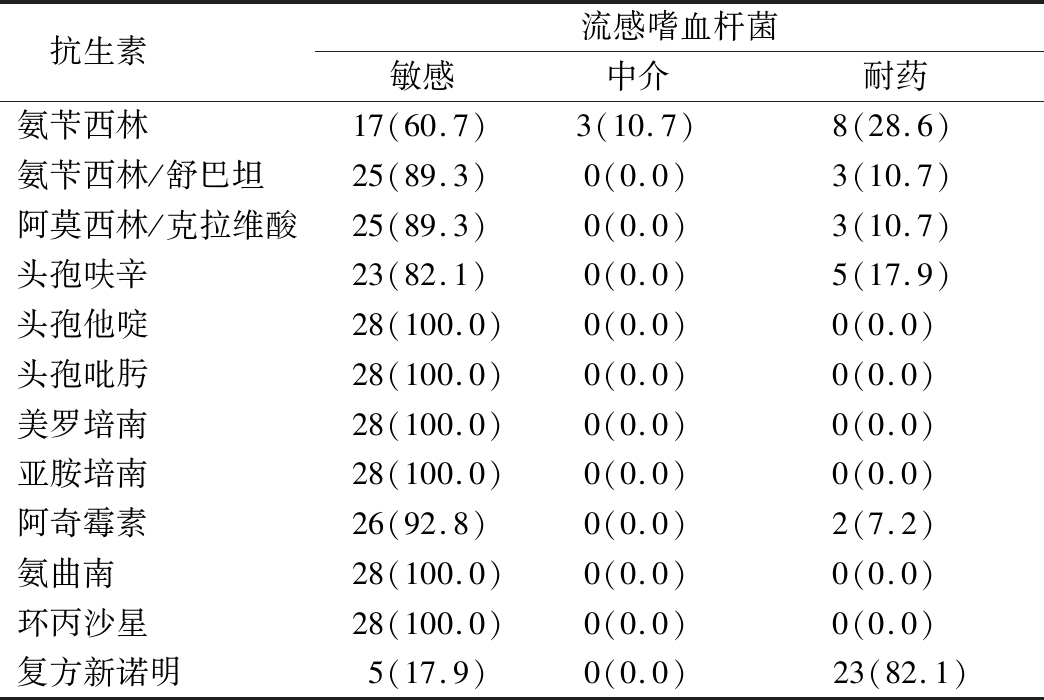
抗生素 流感嗜血杆菌敏感中介耐药氨苄西林17(60.7)3(10.7)8(28.6)氨苄西林/舒巴坦25(89.3)0(0.0)3(10.7)阿莫西林/克拉维酸25(89.3)0(0.0)3(10.7)头孢呋辛23(82.1)0(0.0)5(17.9)头孢他啶28(100.0)0(0.0)0(0.0) 头孢吡肟28(100.0)0(0.0)0(0.0) 美罗培南28(100.0)0(0.0)0(0.0) 亚胺培南28(100.0)0(0.0)0(0.0) 阿奇霉素26(92.8)0(0.0)2(7.2) 氨曲南28(100.0)0(0.0)0(0.0) 环丙沙星28(100.0)0(0.0)0(0.0) 复方新诺明5(17.9)0(0.0)23(82.1)
3 讨 论
中耳炎是较为多见的耳部疾病,由于其易反复感染、迁延不愈,治疗难度较大。有研究表明,全世界范围内每3亿人就有65例患过中耳炎,其中60%有明显的听力损伤[3]。儿童急性中耳炎是耳科常见病、多发病,病毒性上呼吸道感染经常引起化脓性中耳炎,儿童3岁之前中耳炎的发病率高达80%[4-5]。在发展中国家,中耳炎在18岁以下儿童引起耳鸣的原因中占16.7%[6],在引起3岁以下儿童听力损伤的原因中占12.9%[7]。多数患儿经积极治疗,及时控制感染,可痊愈。若病变严重或治疗不当,可有并发症或后遗症,如造成永久性听力障碍,故对其病原菌分析有重要临床意义。
本研究结果显示,在儿童急性中耳炎病原菌中,最常见的是肺炎链球菌(32.2%)和金黄色葡萄球菌(29.4%),其次是流感嗜血杆菌(13.3%)。与宋桂林等[8]通过PCR技术检测发现儿童慢性分泌性中耳炎致病率最高的为肺炎链球菌及金黄色葡萄球菌的结果相似。王志红等[9]对80例19~68岁慢性中耳炎致病菌进行分析,发现最常见的细菌为铜绿假单胞菌和金黄色葡萄球菌。本研究中儿童急性中耳炎最常见的革兰阴性杆菌是流感嗜血杆菌,这与儿童特殊群体有关。有研究分别用培养和实时荧光定量PCR对5~42个月急性中耳炎患儿耳分泌物进行检测,发现培养阳性率47%,而PCR阳性率77%,PCR显示最常见的病原菌依次是卡他莫拉菌、流感嗜血杆菌和肺炎链球菌[10]。本研究与其稍有差异,可能与PCR检测的敏感性相关。由于检出条件有限,本研究急性中耳炎病原菌中卡他莫拉菌所占的比例较少,会在后续的研究中进一步分析原因。也有研究显示,儿童中耳炎分离菌种分布为肺炎链球菌(29%)、化脓性链球菌(19%)、流感嗜血杆菌(14%)和金黄色葡萄球菌(14%),其他细菌种类的频率低于5%,表明肺炎链球菌是中耳炎患儿中最常见的病原体,而在自发穿孔后被化脓性链球菌和流感嗜血杆菌取代[11]。国外有研究表明PHiD-CV10疫苗的引入,减少了儿童急性中耳炎发作,从而减少抗菌药物的使用,这种干预减少了疾病负担,并且可以减缓抗微生物药物耐药性的传播[12]。我国大部分地区肺炎链球菌疫苗接种率均较低,且公众对疫苗接种的认知尚不足,故肺炎链球菌检出率较高。陈泽宇等[13]研究表明以肺炎球菌表面黏附素为蛋白载体的 b型流感嗜血杆菌疫苗,可以在预防b型流感嗜血杆菌感染性疾病的同时,对肺炎链球菌导致的急性中耳炎可能有一定的预防作用。
本研究结果显示,在0~1岁和>1~3岁检出率较高,在>3~6岁阳性检出率较低。导致婴幼儿中耳炎的原因较多,如婴幼儿机体免疫功能发育不成熟、遗传因素或酶异常等。另外,中耳感染多继发在呼吸道感染后,婴幼儿由于咽鼓管发育不完善,较短,峡部较宽,管腔相对较大,鼻咽部的炎症易进入咽鼓管,咽鼓管堵塞或障碍, 使黏液腺体分泌增加, 最终出现中耳渗液[14]。国内有关于儿童中耳感染病原菌分布的报道,但是少见年龄分布与中耳感染病原菌检出率相关性的报道。本研究按疾病发生时间分布并不明显,第四季度检出率最高,第二季度检出率最低,主要原因可能与呼吸系统疾病发病的季节性相关联。
由于儿童表达能力的局限性,中耳感染经验用药在儿童中耳感染中占有重要地位,故当地儿童急性中耳炎的细菌谱和耐药谱显得尤为重要。本研究结果显示儿童急性中耳炎来源的肺炎链球菌对万古霉素、利奈唑胺均完全敏感,对红霉素完全耐药。与台湾地区104株急性中耳炎来源的肺炎链球菌菌株均对左氧氟沙星、莫西沙星和万古霉素敏感,对红霉素和复方新诺明的耐药率分别为99.0%和84.6%结果相似[15]。有学者对日本2014—2017年0~15岁中耳感染病原菌进行耐药性分析,其肺炎链球菌对青霉素和阿奇霉素的非敏感率分别为38.2%和82.0%,对头孢曲松和左氧氟沙星的敏感率分别为99.2%和99.9%,流感嗜血杆菌对阿莫西林/克拉维酸和阿奇霉素敏感率为56.5%和98.3%[16]。景阳等[17]对西安地区儿童急性中耳炎病原菌进行耐药性研究发现,肺炎链球菌对红霉素、四环素耐药性较高,而对青霉素G的耐药性较低,仅为12%。流感嗜血杆菌是儿童中耳炎常见的病原菌,儿童急性中耳炎来源流感嗜血杆菌对抗生素相对比较敏感。本研究中流感嗜血杆菌对头孢他啶、头孢吡肟、美罗培南、亚胺培南、氨曲南和环丙沙星均完全敏感,对复方新诺明耐药性最高。金黄色葡萄球菌是导致各种形式感染的主要病原体之一,随着社区获得性MRSA的增多,金黄色葡萄球菌的耐药率普遍提高。有研究显示,儿童中耳感染病原菌中MRSA检出率在2010年、2011年、2012年分别为11.11%、18.75%和30.43%,呈逐年增高的趋势[18]。本研究中共检测到MRSA 34例,占金黄色葡萄球菌的54.8%,其临床耐药情况不容乐观,可能与抗生素使用相关,也可能与标本量偏少存在一定的相关性。本研究中未发现对万古霉素耐药的金黄色葡萄球菌,金黄色葡萄球菌对红霉素和克林霉素全部耐药。
本研究调查了石家庄地区儿童急性中耳炎病原菌分布和耐药性,为今后石家庄地区儿童急性中耳炎防控、经验治疗及用药提供了理论依据。
[1] Tapiainen T,Kujala T,Renko M,et al. Effect of antimicrobial treatment of acute otitis media on the daily disappearance of middle ear effusion: a placebo-controlled trial[J]. JAMA Pediatr,2014,168(7):635-641.
[2] 许政敏,张建基.儿童急性中耳炎诊疗——临床实践指南(2015年制定)[J].中国实用儿科杂志,2016,31(2):81-84.
[3] Neeff M,Biawas K,Hoggard M,et al. Molecular microbiological profile of chronic suppurative otitis media[J].J Clin Microbiol,2016,54(10):2538-2546.
[4] Coticchia JM,Chen M,Sachdeva L,et al. New paradigms in the pathogenesis of otitis media in children [J]. Front Pediatr,2013,1(1):52.
[5] Mittal R,Lisi CV,Gerring R,et al. Current concepts in the pathogenesis and treatment of chronic suppurative otitis media[J]. J Med Microbiol,2015,64(10):1103-1116.
[6] Adegbiji WA,Olajide GT,Olubi O,et al. Characteristics and management of childhood tinnitus in a developing country[J]. Int Tinnitus J,2018,22(1):66-71.
[7] Adegbiji WA,Olajide GT,Olatoke F,et al. Preschool children hearing impairment:prevalence,diagnosis and management in a developing country[J]. Int Tinnitus J,2018,22(1):60-65.
[8] 宋桂林,李湘胜,樊涛,等.儿童与成人慢性分泌性中耳炎细菌学特点的分析[J].中国耳鼻咽喉颅底外科杂志,2017,23(3):256-261.
[9] 王志红,张华,苏磊,等.慢性化脓性中耳炎分泌物的细菌培养及药敏试验[J].中华医院感染学杂志,2017,27(6):1355-1358.
[10] Sillanpää S,Oikarinen S,Sipilä M,et al. Moraxella catarrhalis might be more common than expected in acute otitis media in young finnish children[J]. J Clin Microbiol,2016,54(9):2373-2379.
[11] Dojç rov
rov H. Bacterial pathogens causing acute otitis media[J]. Klin Mikrobiol Infekc Lek,2016,22(1):13-18.
H. Bacterial pathogens causing acute otitis media[J]. Klin Mikrobiol Infekc Lek,2016,22(1):13-18.
[12] Eythorsson E,Sigurdsson S,Hrafnkelsson B,et al. Impact of the 10-valent pneumococcal conjugate vaccine on antimicrobial prescriptions in young children:a wholepopulation study[J]. BMC Infect Dis,2018,18(1):505.
[13] 陈泽宇,郭蓉,徐江红,等.以重组肺炎球菌表面黏附素A为载体蛋白的流感嗜血杆菌多糖结合疫苗的实验研究[J].中华微生物学和免疫学杂志,2014,39(12):933-940.
[14] 刘俊英,赵英,张爱凤,等.唐山地区儿童急性中耳炎常见病原菌及药物敏感性分析[J].现代预防医学,2014,41(19):3517-3519,3529.
[15] Chi H,Chiu NC,Huang FY,et al. Acute otitis media caused by Streptococcus pneumoniae serotype 19A ST320 clone: epidemiological and clinical characteristics[J]. J Microbiol Immunol Infect,2018,51(3):337-343.
[16] Nagai K,Kimura O,Domon H,et al. Antimicrobial susceptibility of streptococcus pneumoniae,haemophilus influenzae,and moraxella catarrhalis clinical isolates from children with acute otitis media in Japan from 2014 to 2017[J]. J Infect Chemother,2019,25(3):229-232.
[17] 景阳,韩想利,王宇娟,等.西安地区290例儿童急性中耳炎分泌物细菌培养及药敏分析[J].检验医学与临床,2016,13(4):457-459.
[18] 何萍,季正华,徐俊,等.儿童中耳感染病原菌的构成及主要病原菌耐药性的监测[J].临床儿科杂志,2014,32(2):136-139.