白血病是造血干细胞的恶性克隆性疾病,在儿童癌症发病率和病死率中位居第1位。根据世界卫生组织报道,15岁以下儿童常见的癌症类型为急性淋巴细胞白血病,它几乎占儿童癌症的三分之一。对于儿童白血病的具体病因还在进一步研究中,一般认为是骨髓干细胞内的DNA发生变异,而DNA变异可能是由于暴露在放射线中、接触有毒化学物质和其它原因造成细胞内遗传物质的变异。一些学者研究也表明环境因素(母亲避孕、母乳喂养时间短、吸烟、辐射和家畜)与遗传性疾病增加儿童患白血病的风险[1-4]。90年代初英国和德国报道在核电厂周围儿童易发白血病,其原因关至今没有定论。因此掌握环境中能够诱发儿童白血病的高危因素对于预防和减少儿童白血病的发生是关键的步骤。环境危险因素暴露可归纳为三类:儿童自身环境危险因素暴露,母亲孕前或孕期环境危险因素暴露以及父亲在孕前或孕期环境危险因素暴露,由于研究结果间存在差异,本文拟通过Meta分析对国内外相关研究结果进行综合分析,为儿童白血病的防控提供重要依据。
1 资料与方法
1.1 文献检索 计算机检索大医医学网、万方医学网、PubMed、维普数据库,从建库至2019年8月20日公开发表的关于环境危险因素与中国儿童白血病相关的中英文文献。中文检索词包括:白血病,危险因素,病例对照研究,儿童。检索策略:“白血病,危险因素,病例对照研究和儿童”“白血病,危险因素和儿童”“白血病,危险因素和病例对照研究”。英文检索词包括:leukemia,children,risk factors,case control study,China。检索策略:“ leukemia,children,risk factors ,case control study and China”“Leukemia,risk factors,children and China”“Leukemia,risk factors,case control study and China”。为避免文献遗漏,对相关参考文献进行扩展检索。
1.2 纳入标准与排除标准 纳入标准:①国内外公开发表的有关中国儿童白血病危险因素的研究文献;②病例为骨髓组织病理学明确诊断的儿童白血病患者(年龄<18岁);③病例-对照研究;④文中报道了多因素分析或者经过校正的优势比(odds ratio,OR)和 95%可信区间(95%confidence interval,95%CI)。排除标准:①文献综述、会议论文、学位论文或未公开发表的文献;②文中未报道多因素Logistic分析或者经过校正的OR及95%CI;③儿童白血病危险因素相关的Meta分析;④未获得文献全文或者重复发表。若文献中报道2个或者2个以上的危险因素,作为独立研究分别进行数据提取。
1.3 数据提取、文献质量评估 数据提取工作由 2 名研究者独立完成,若意见不统一由第三方讨论解决。主要提取数据包括:第一作者姓名、发表时间、病例-对照例数、OR及95%CI、NOS评分得分。运用 Newcastle-Ottawa Scale 量表对纳入文献进行质量评价。
1.4 统计学方法 应用revman5.3软件进行Meta分析,效应指标选取 OR及95%CI, P<0.05为差异有统计学意义。并对资料进行异致性检验,各研究结果间异质性小采用固定效应模型(I2<50%,P≥0.1),异质性大采用随机效应模型(I2>50%,P≤0.1)。计算各个研究合并的OR及95%CI,依据其得出的结果绘制森林图。通过倒置漏斗图评价发表偏倚。
2 结 果
2.1 文献选取 根据检索策略,初步检索获得相关文献1 223篇。阅读文章题目和摘要后,获得文献39篇。进一步阅读全文,最终纳入25篇文献,病例组共4 307例患者,对照组共5 159例。纳入文献的基本特点见表1。
表1 纳入文献基本特征
Table 1 The basic features of included in the literature
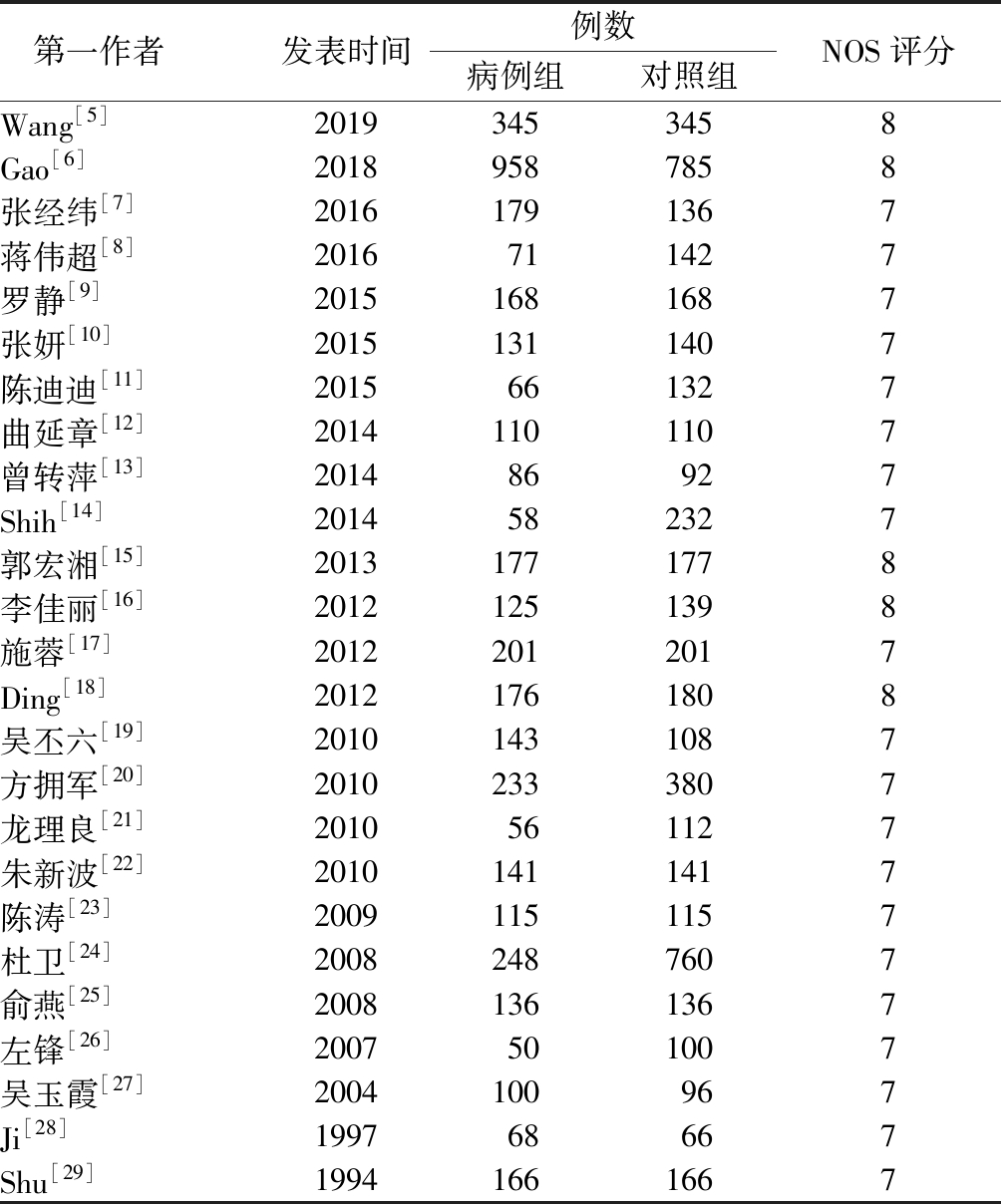
第一作者发表时间例数病例组对照组NOS评分Wang[5]20193453458Gao[6]20189587858张经纬[7]20161791367蒋伟超[8]2016711427罗静[9]20151681687张妍[10]20151311407陈迪迪[11]2015661327曲延章[12]20141101107曾转萍[13]201486927Shih[14]2014582327郭宏湘[15]20131771778李佳丽[16]20121251398施蓉[17]20122012017Ding[18]20121761808吴丕六[19]20101431087方拥军[20]20102333807龙理良[21]2010561127朱新波[22]20101411417陈涛[23]20091151157杜卫[24]20082487607俞燕[25]20081361367左锋[26]2007501007吴玉霞[27]2004100967Ji[28]199768667Shu[29]19941661667
2.2 Meta分析结果
2.2.1 儿童环境危险因素暴露与白血病相关性的Meta分析 儿童环境危险因素暴露共纳入10种,包括家族遗传病史、居室装修史、农药杀虫剂接触史、感染史、X射线照射史、极低频电磁场暴露史、油漆接触史、房屋附近有高压变压器和或输电线、住宅周围空气污染和有毒化学物质接触史。Meta分析森林图如图1所示,纳入研究例数、效应模型、合并OR值及95%CI,Z值如表2所示,结果显示暴露10种危险因素均有显著统计学意义(P<0.01),由此可见10种危险因素与儿童白血病发病相关。
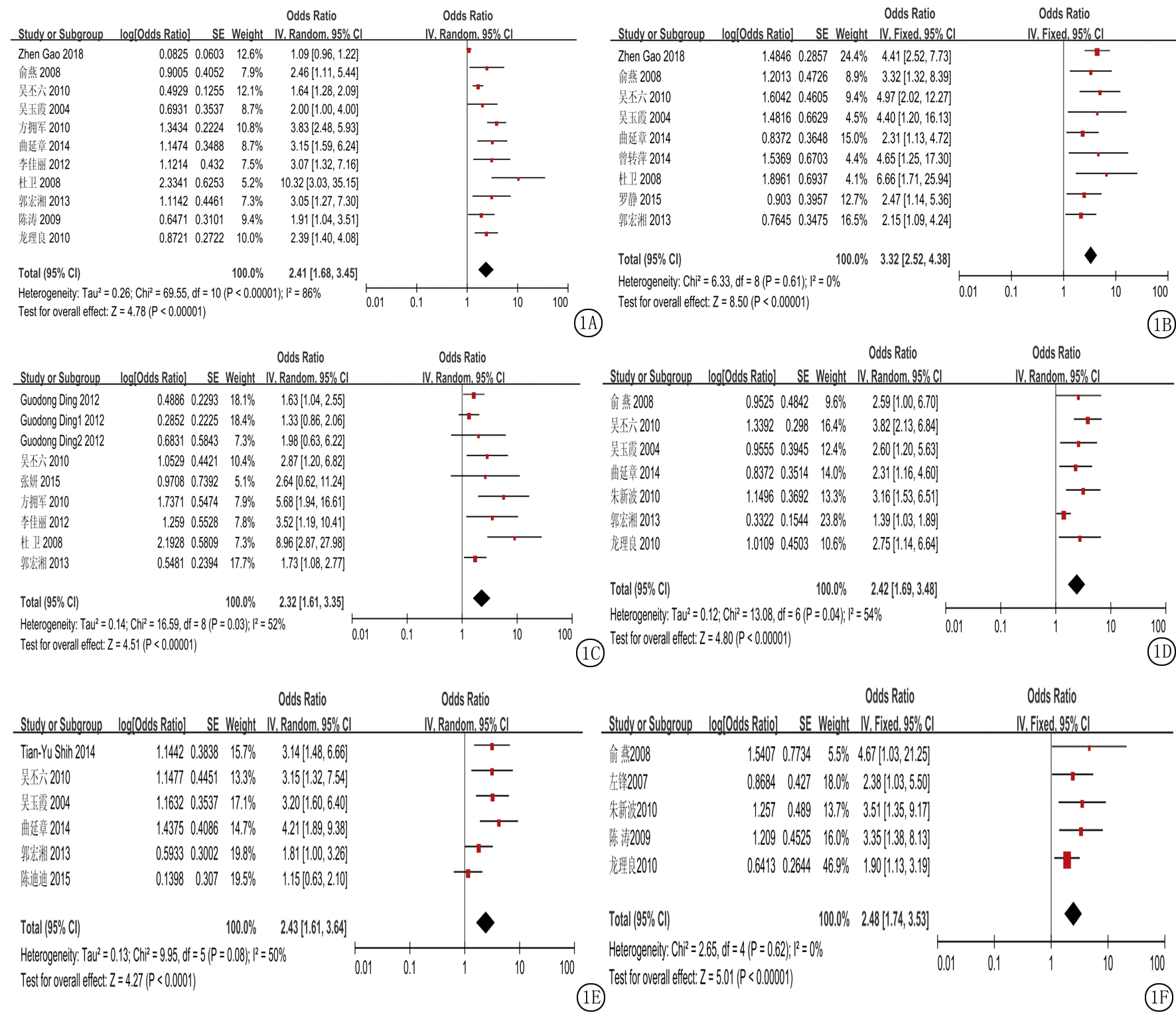
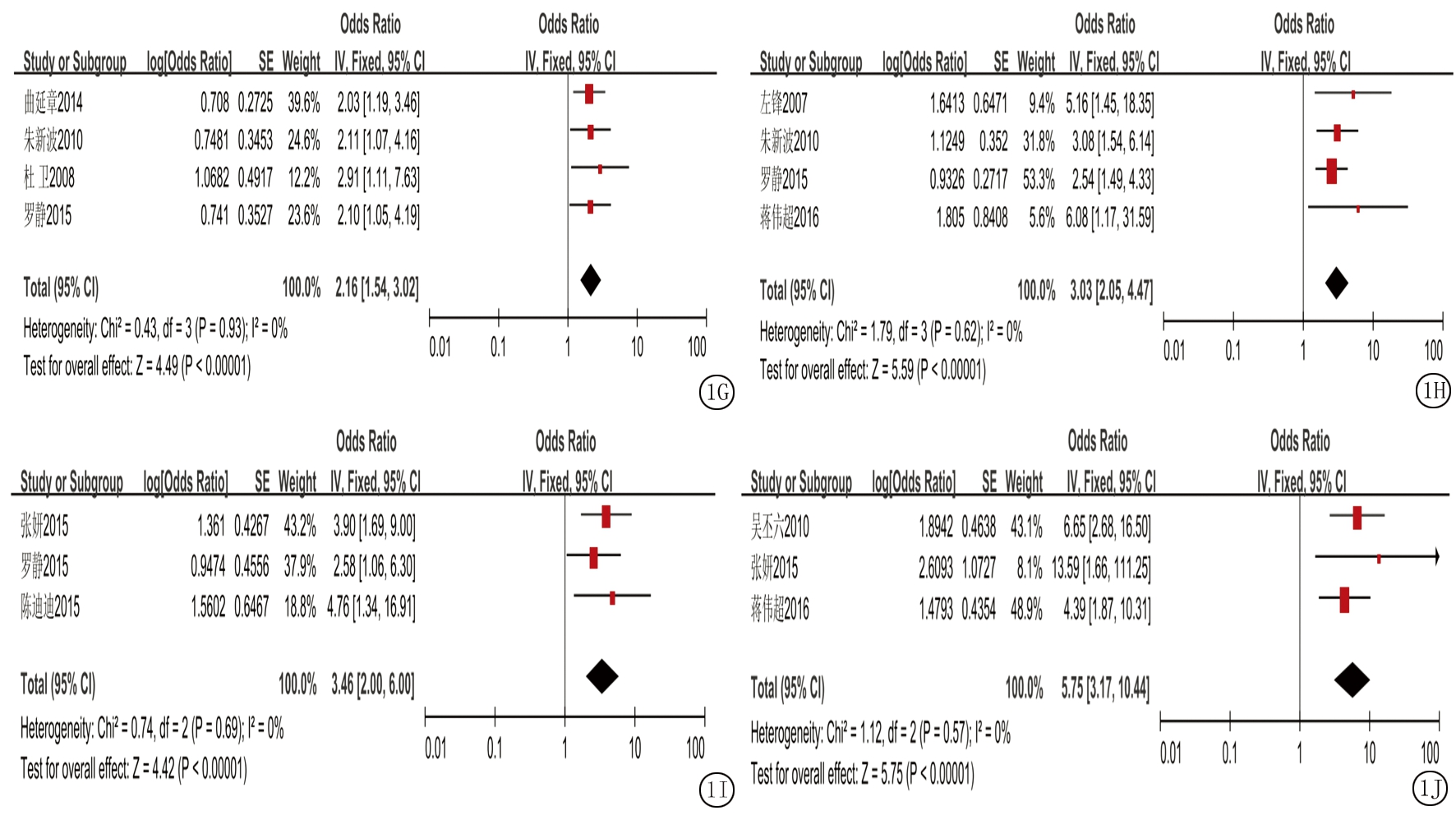
图1 儿童环境危险因素暴露与白血病相关性的Meta分析森林图
A.儿童装修史;B.儿童家族遗传史;C.儿童农药杀虫剂接触史;D.儿童感染史;E.儿童X射线照射史;F.儿童房屋附近有高压变压器或输电线;G.儿童极低频电磁场暴露史;H.儿童住宅周围空气污染;I.儿童有毒化学物质接触史;J.儿童油漆接触史
Figure 1 Meta analysis of the relationship between environmental risk factors exposure and leukemia in children
2.2.2 母亲孕前或孕期环境危险因素暴露与白血病相关性的Meta分析 母亲孕前或孕期环境危险因素暴露共纳入6种,包括有毒化学物质接触史、农药杀虫剂接触史、放射物质接触史、房屋装修或新置家具、流产史和使用电磁用具。Meta分析森林图如图2所示。纳入研究例数、效应模型、合并OR值及95%CI,Z值如表3所示。结果显示暴露6种危险因素均有显著统计学意义(P<0.05),由此可见6种危险因素暴露与儿童白血病发病相关。
表2 儿童暴露危险因素与OR值合并结果
Table 2 Risk factors and merged OR values in children
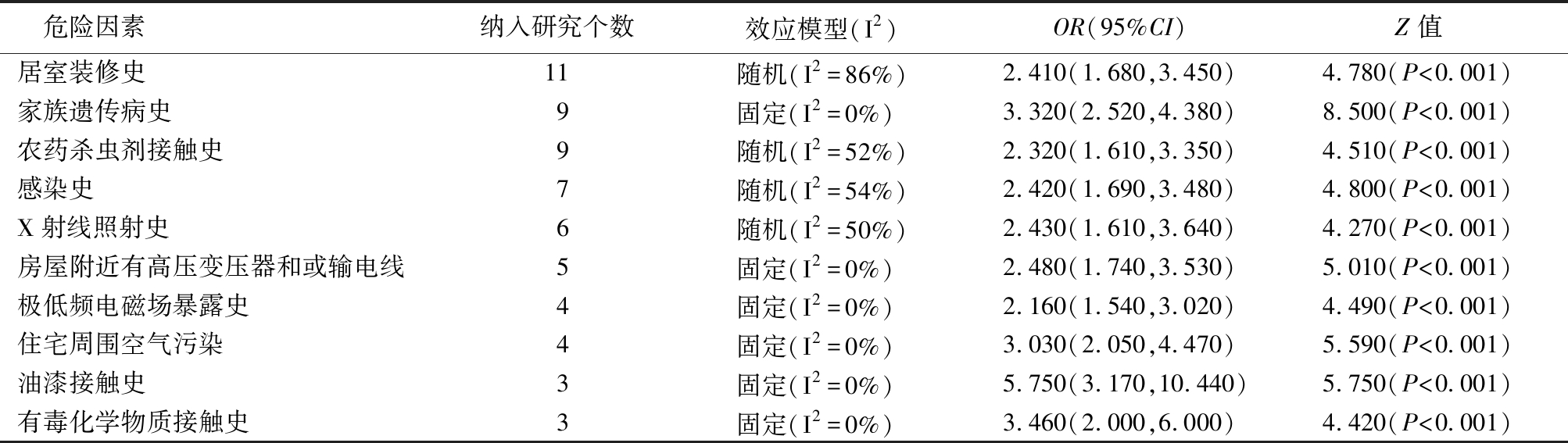
危险因素纳入研究个数效应模型(I2)OR(95%CI)Z值居室装修史11随机(I2=86%)2.410(1.680,3.450)4.780(P<0.001)家族遗传病史9固定(I2=0%) 3.320(2.520,4.380)8.500(P<0.001)农药杀虫剂接触史9随机(I2=52%)2.320(1.610,3.350)4.510(P<0.001)感染史7随机(I2=54%)2.420(1.690,3.480)4.800(P<0.001)X射线照射史6随机(I2=50%)2.430(1.610,3.640)4.270(P<0.001)房屋附近有高压变压器和或输电线5固定(I2=0%) 2.480(1.740,3.530)5.010(P<0.001)极低频电磁场暴露史4固定(I2=0%) 2.160(1.540,3.020)4.490(P<0.001)住宅周围空气污染4固定(I2=0%) 3.030(2.050,4.470)5.590(P<0.001)油漆接触史3固定(I2=0%) 5.750(3.170,10.440)5.750(P<0.001)有毒化学物质接触史3固定(I2=0%) 3.460(2.000,6.000)4.420(P<0.001)
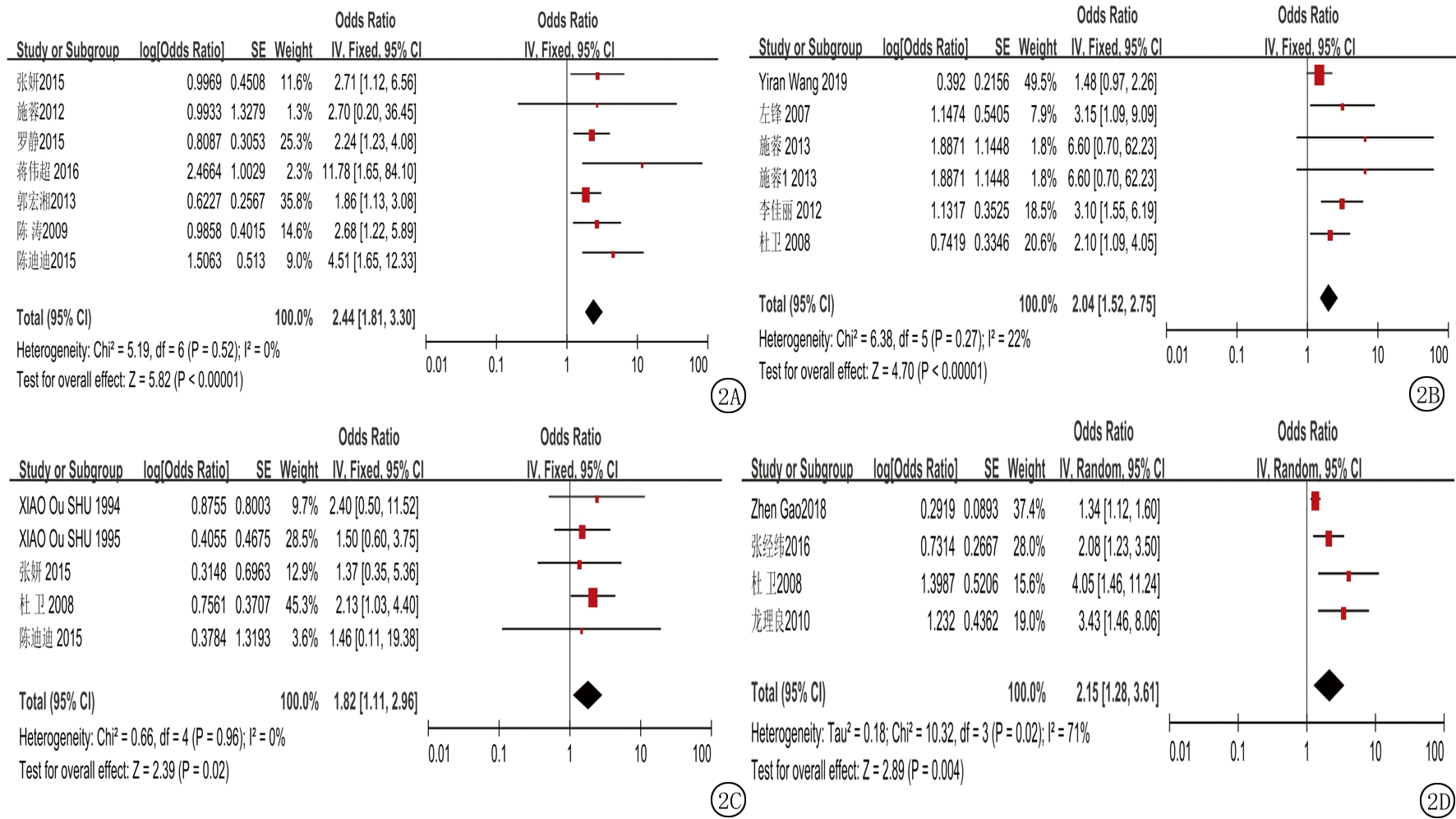
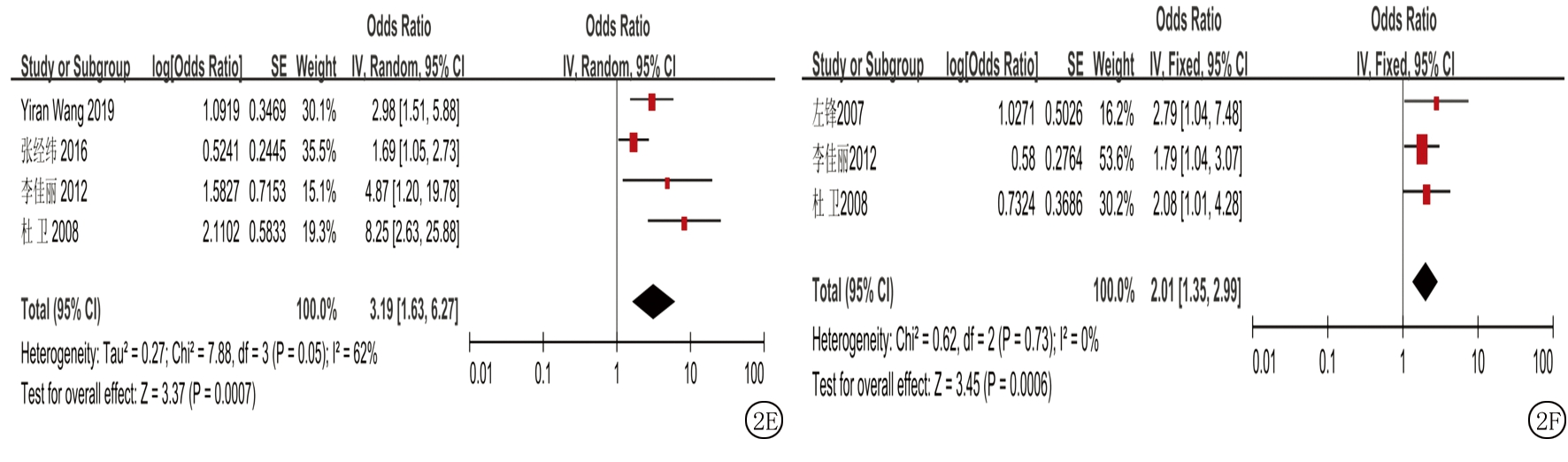
图2 母亲孕前或孕期环境危险因素暴露与白血病相关性的Meta分析森林图
A.母亲孕期暴露化学物质;B.孕期农药杀虫剂接触史;C.母亲孕前或孕期放射物质接触史;D.孕母流产史;E.母亲孕前或孕期房屋装修或新置家具;F.母亲孕前或孕期使用电磁用具)
Figure 2 Meta analysis of the relationship between maternal exposure to environmental risk factors before or during pregnancy and leukemia
表3 母亲孕前或孕期暴露危险因素与OR值合并结果
Table 3 Risk factors and merged OR values in mother before or during pregnancy

危险因素纳入研究个数效应模型(I2)OR(95%CI)Z值有毒化学物质接触史7固定(I2=0%) 2.440(1.810,3.300)5.820(P<0.001)农药杀虫剂接触史6固定(I2=22%)2.040(1.520,2.750)4.700(P<0.001)放射物质接触史5固定(I2=0%) 1.820(1.110,2.960)2.390(P=0.020)房屋装修或新置家具4随机(I2=62%)3.190(1.630,6.270)3.370(P=0.007)流产史4随机(I2=71%)2.150(1.280,3.610)2.890(P=0.004)使用电磁用具3固定(I2=0%) 2.010(1.350,2.990)3.450(P=0.001)
2.2.3 父亲在孕前或孕期环境危险因素暴露与白血病相关性的Meta分析 父亲在孕前或孕期环境危险因素暴露共纳入3种,包括有毒化学物质接触史、吸烟史和汽油柴油接触史。Meta分析森林图如图3所示。纳入研究例数、效应模型、合并OR值及95%CI,Z值如表4所示。结果显示有毒化学物质接触史和吸烟史两种危险因素均有显著统计学意义(P<0.05),而汽油柴油接触无统计学意义(P>0.05),由此可见有毒化学物质接触和吸烟与儿童白血病发病相关。
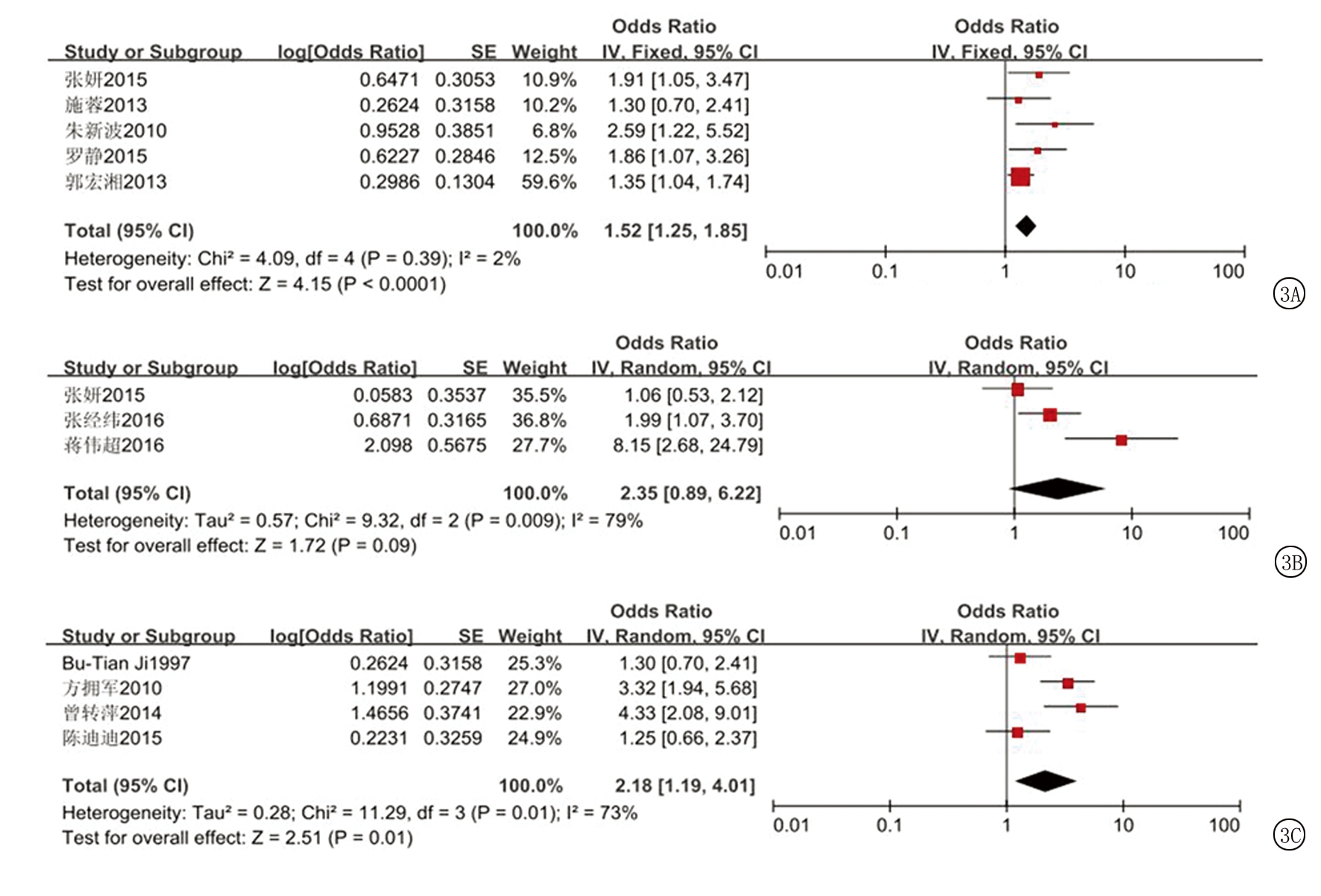
图3 父亲在孕前或孕期环境危险因素暴露与白血病相关性的Meta分析森林图
A.父亲化学物质接触史;B.父亲汽油柴油接触史;C.父亲吸烟
Figure 3 Meta analysis of the correlation between father exposure to environmental risk factors before or during pregnancy and leukemia
表4 父亲在孕前或孕期暴露危险因素与OR值合并结果
Table 4 Risk factors and merged OR values in father before or during pregnancy

危险因素纳入研究个数效应模型(I2)OR(95%CI)Z值有毒化学物质接触史5固定(I2=2%) 1.520(1.250,1.850)4.150(P<0.001)吸烟史4随机(I2=73%)2.180(1.190,4.010)2.510(P=0.010)汽油柴油接触史3随机(I2=79%)2.350(0.890,6.220)1.720(P=0.090)
2.3 发表偏倚 25篇文献报道了19种环境危险因素与儿童白血病的相关性,使用倒置漏斗图对纳入的19种危险因素进行发表偏倚检验,结果显示文献无明显发表偏倚。
3 讨 论
儿童作为弱势群体对环境危险因素易感,尤其是5岁以下儿童诊断癌症的概率是5~15岁儿童的2倍。随着治疗措施的改善,儿童白血病缓解率不断提高,但仍存在一定复发率,给家庭和社会带来身心伤害和经济负担,因此远离环境危险因素,预防白血病的发生显得尤为重要。
本文纳入的研究为中国部分地区儿童白血病患者,故研究结果不能反映中国全部儿童白血病危险因素暴露情况,亦不能反映世界各国儿童白血病危险因素暴露情况,势必对研究结果产生偏倚。纳入本次研究的危险因素从三个方面阐述:①儿童,家族遗传病史、居室装修史、农药杀虫剂接触史、感染史、X射线照射史、极低频电磁场暴露史、油漆接触史、房屋附近有高压变压器和或输电线、住宅周围空气污染和有毒化学物质接触史,结果显示以上10种危险因素均可增加儿童患白血病的风险,除家族遗传病史为不可控因素外,其余9种危险因素均为可控因素,家庭要给与儿童更多关爱,避免儿童接触环境中诱发白血病的危险因素,降低儿童发生白血病的风险;②母亲孕前或孕期的有毒化学物质接触史、农药杀虫剂接触史、放射物质接触史、房屋装修或新置家具、流产史和使用电磁用具,结果显示以上6种危险因素均可增加儿童患白血病的风险,说明母亲在孕前或者孕期暴露危险因素对于后代白血病发病产生重要的影响;③父亲在孕前或孕期,有毒化学物质接触史、吸烟史和汽油柴油接触史、结果显示有毒化学物质接触史,吸烟史可增加儿童患白血病的风险。白血病的发生发展可能是一种危险因素暴露或者多种危险因素暴露综合作用的结果,综合以上三点,儿童白血病需要整个家庭针对可能诱发儿童白血病的危险因素进行全方面的防控。
针对可能存在发表偏倚分析如下:①纳入本研究的危险因素未进行分层,如危险因素的暴露强度大小,暴露时间长短,必然对研究结果产生影响;②本研究分析了危险因素,除了危险因素,保护因素如长期喝奶、经常锻炼身体等也应纳入对白血病发病原因的综合评价中,因此本研究得出的对干预效果的评价存在偏差。
本文对19种危险因素进行综合定量分析,查阅文献结果表明,早产儿、出生体重、母亲肥胖、父母教育水平、父母工作状况、儿童护理情况等因素亦与儿童白血病的发病风险相关[30],除环境因素外,后续研究将进一步收集儿童白血病相关危险因素,例如患者血清相关指标的变化及易感基因对白血病发生发展的影响,综合分析环境暴露因素对儿童白血病的影响,为探讨儿童白血病病因以及采取防控措施提供可靠的依据。
综上所述,环境危险因素与儿童白血病的发病呈正向关联,消除环境危险因素为预防和减少儿童白血病的发生提供重要保证。
[1] Karimi M,Haghighat M,Dialameh Z,et al. Breastfeeding as a protective effect against childhood leukemia and lymphoma[J]. Iran Red Crescent Med J,2016,18(2):e29771.
[2] Moghaddasi J,Taleghani F,Moafi A,et al. Family interactions in childhood leukemia:an exploratory descriptive study[J]. Support Care Cancer,2018,26(12):4161-4168.
[3] Hargreave M,Mørch LS,Andersen KK,et al. Maternal use of hormonal contraception and risk of childhood leukaemia:a nationwide,population-based cohort study[J]. Lancet Oncol,2018 ,19(10):1307-1314.
[4] Jin MW,Xu SM,An Q,et al. A review of risk factors for childhood leukemia[J]. Eur Rev Med Pharmacol Sci,2016,20(18):3760-3764.
[5] Wang Y,Gao P,Liang G,et al. Maternal prenatal exposure to environmental factors and risk of childhood acute lymphocytic leukemia:a hospital-based case-control study in China[J]. Cancer Epidemio,2019,58:146-152.
[6] Gao Z,Wang R,Qin ZX,et al. Protective effect of breastfeeding against childhood leukemia in Zhejiang Province,P.R.China:a retrospective case-control study[J]. Libyan J Med,2018,13(1):1508273.
[7] 张经纬,曾强,赵亮,等.孕期父母环境危险因素暴露与儿童急性淋巴细胞性白血病风险关系分析[J].中华流行病学杂志,2016,37(10):1413-1416.
[8] 蒋伟超,吴思英,柯跃斌.环境化学物暴露与儿童急性淋巴细胞白血病风险的关联研究[J].中华预防医学杂志,2016,50(10):893-899.
[9] 罗静,卢洁,盛光耀,等.围孕期父母环境危险因素暴露与儿童急性白血病发生风险的关系[J].郑州大学学报(医学版),2015,50(3):385-388.
[10] 张妍,陈迪迪,施蓉,等.化学物暴露与白血病发病相关基因DNA甲基化对儿童急性白血病发病的影响[J].中华预防医学杂志,2015,49(9):800-809.
[11] 陈迪迪,张妍,田英,等.儿童、父母的行为生活方式及室内环境暴露与儿童急性白血病发病的关系[J].中华预防医学杂志,2015,49(9):792-799.
[12] 曲延章.儿童急性白血病影响因素分析[J].中国公共卫生,2014,30(12):1606-1607.
[13] 曾转萍,廖日房,姚振江,等.饮食因素与儿童白血病关系病例对照研究[J].中国公共卫生,2014,30(7):886-889.
[14] Shih TY,Wu J,Muo CS,et al. Association between leukaemia and X-ray in children:a nationwide study[J]. J Paediatrics Child Health, 2014, 50(8):615-618.
[15] 郭宏湘,程欣茹,白松婷,等.分娩方式与儿童急性白血病关系的病例对照研究[J].现代预防医学,2013,40(18):3401-3414.
[16] 李佳丽,曾东风,孔佩艳,等.重庆市125例儿童白血病发病危险因素的病例对照研究[J].第三军医大学学报,2012,34(9):888-892.
[17] 施蓉,高宇,张妍,等.父母亲化学物质暴露与儿童急性白血病发病关系的探讨[J].中华劳动卫生职业病杂志,2013,31(6):413-417.
[18] Ding GD, Shi R, Gao Y,et al. Pyrethroid pesticide exposure and risk of childhood acute lymphocytic leukemia in Shanghai[J]. Environ Sci Technol,2012, 46(24):13480-13487.
[19] 吴丕六,戴碧涛,余忠红,等.儿童白血病致病危险因素分析[J].中国循证医学杂志,2010,10(9):1037-1040.
[20] 方拥军,仝娜,肖继好,等.儿童急性淋巴细胞白血病危险因素的病例对照分析[J].南京医科大学学报,2010,30(4):522-545.
[21] 龙理良,李凤华,赵英,等.衡阳市儿童白血病相关危险因素病例对照研究[J].现代预防医学,2010,37(14):2611-2613.
[22] 朱新波,王菊香,陶芳标,等.温州市儿童白血病的环境危险因素研究[J].中国儿童保健杂志,2010,18(5):365-367.
[23] 陈涛,田英,杨友,等.环境因素与儿童急性白血病发病风险的病例对照研究[J].上海交通大学学报,2009,29(3):252-255.
[24] 杜卫,孙立荣,刘青敏.儿童白血病相关危险因素研究[J].实用预防医学,2008,15(2):355-357.
[25] 俞燕,陈可可,康睿,等.小儿白血病危险因素调查[J].中国实用儿科杂志,2008,23(11):827-829.
[26] 左锋,丁文清,潘小川,等.宁夏儿童白血病环境危险因素病例-对照研究[J].环境与健康杂志,2007,24(9):683-686.
[27] 吴玉霞,董璐,高怡瑾,等.儿童急性白血病的环境危险因素[J].工业卫生与职业病,2004,30(1):16-18.
[28] Ji BT,Shu XO, Linet MS,et al.Paternal cigarette smoking and the risk of childhood cancer among offspring of nonsmoking mothers[J]. J Natl Cancer Inst,1997,89(3):238-244.
[29] Shu XO,Gao YT,Brinton LA,et al. A population-based case-control study of childhood leukemia in Shanghai[J]. Cancer,1988,62(3):635-644.
[30] Stacy SL,Buchanich JM,Ma ZQ,et al. Maternal obesity,birth size,and risk of childhood cancer development[J]. Am J Epidemiol,2019,188(8):1503-1511.