肺炎克雷伯菌(Klebsiella pneumoniae,KP)广泛定植于住院患者的口咽部和胃肠道等黏膜表面[1],易进入其他组织,引发多部位感染的机会致病菌,属于肠杆菌,是医院感染最常见的病原菌之一[2]。全球每年大约有70万人死于多重耐药感染[3]。近年来随着临床对碳青霉烯类(carbapenem,CA)应用的增加,耐碳青霉烯类肺炎克雷伯菌(carbapenem-resistant Klebsiella pneumoniae,CRKP)在全球范围内显著增长[4]。这增加了临床诊断和治疗的难度,延长了住院时间,导致病死率显著升高[5]。由于治疗方案有限,耐碳青霉烯类肠杆菌引发感染的病死率为44%~70%[6]。2015—2017年我院CRKP数据高于国内同期CHINET数据及同等规模医院水平,并在个别病区暴发流行[7]。河北地区的下呼吸道感染与季节更替有关,本研究采用1∶1个体匹配病例对照研究,分析季节更替对CRKP引起的院内肺炎的影响,通过筛选引发的易感因素,明确风险关键控制点,以期为后期开展有效针对性的消毒措施,为降低成年患者CRKP引起的院内肺炎的发生率提供理论支持,现将结果报告如下。
1 资料与方法
1.1 一般资料 随机抽取2018年1—12月河北医科大学第二医院本部感染CRKP引起的院内肺炎的成年住院患者,剔除分离的重复菌株和耐药性不确定的菌株,再排除11株未成年患者的标本,共收集85例患者为病例组,男性54例,女性31例,年龄26~85岁;以性别、年龄±2岁作为匹配因素,1∶1个体匹配病例对照研究,筛选同期发生院内肺炎,但是由对碳青霉烯类敏感的肺炎克雷伯菌(carbapenem-sensitive Klebsiella pneumoniae,CSKP)引起的成年患者85例作为对照组,男性54例,女性31例,年龄24~86岁。
本研究经医院伦理委员会批准,所有患者知情同意并签署知情同意书。
1.2 方法 采用1∶1个体匹配病例对照研究,回顾性收集病例临床资料。通过电子病历、一般检验和杏林医院感染实时监控系统软件采集人口学特征、临床资料、病原菌耐药情况。患者发生院内肺炎前的暴露临床资料主要包括:性别、年龄、住院次数、住院时间、呼吸机使用时间、导尿管留置时间、中心静脉置管时间、是否入住外科、是否入住ICU、单联非CA抗生素使用时间、两种非CA抗生素使用时间、三种非CA抗生素使用时间、连续发热时间和感染季节。诊断标准院内肺炎诊断标准参照卫生部2001年颁布《医院感染诊断标准(试行)》[8]。
1.2.1 院内肺炎分类 分为两类:≤4 d为早期,>4 d为晚期[9]。
1.2.2 多重耐药菌 是指对下列五类抗菌药物中至少三类抗菌药物耐药的菌株,包括:抗假单胞菌头孢菌素、抗假单胞菌碳青霉烯类抗生素、含β-内酰胺酶抑制剂的复合剂(包括哌拉西林他唑巴坦、头孢哌酮舒巴坦、氨苄西林舒巴坦)、氟喹诺酮类抗菌药物、氨基糖苷类抗菌药物[10]。
1.2.3 细菌鉴定及药物敏感试验 使用Vitek2-compact全自动细菌鉴定药物敏感仪(法国生物梅里埃公司)对标本进行菌种鉴定、分离,K-B法测试头孢哌酮/舒巴坦、哌拉西林/他唑巴坦、哌拉西林、美罗培南的敏感性,纸片均为英国OXOID公司产品。药物敏感试验和结果判定标准均按临床实验室标准委员会2014版选药规则判读标准和质控[11]。在前期研究中发现[12],冬春季是肺炎患者对CA类药物发生耐药的高发季节,故在本次探讨易感因素时,将季节因素分为冬季感染和非冬季感染。
1.3 统计学方法 应用SPSS 22.0统计软件分析数据。服从正态分布的计量资料组间比较采用t检验,非正态分布的计量资料组间比较采用两独立样本非参数检验。计数资料采用配对χ2检验,危险因素采用二项分类Logistic回归分析。P<0.05为差异有统计学意义。
2 结 果
2.1 一般资料 本次共调查确诊KP感染的院内肺炎成年患者275例,其中CRKP患者85例,检出率为30.91%。病例组感染前导尿管留置时间、感染前中心静脉导管留置时间和感染前两种非碳青霉烯类抗生素使用时间均明显高于对照组(均P<0.05)。见表1。
表1 两组临床资料比较 (n=85)
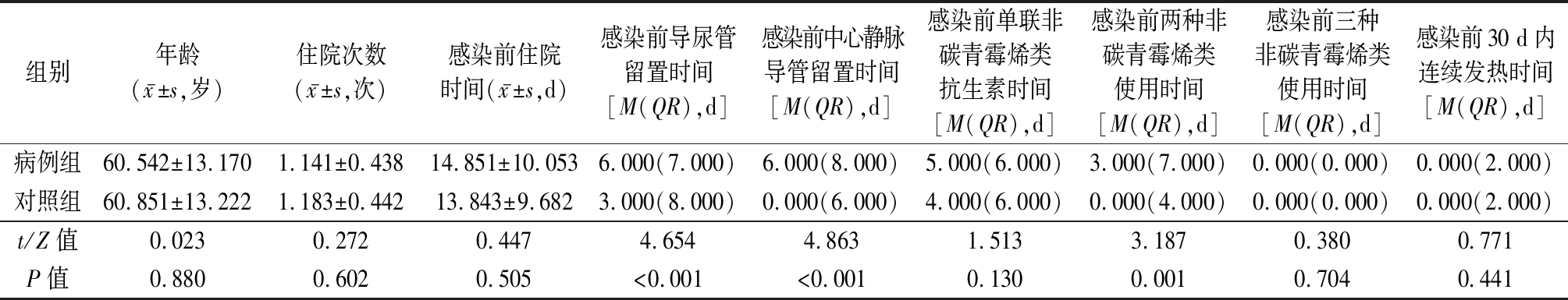
组别年龄(x-±s,岁)住院次数(x-±s,次)感染前住院时间(x-±s,d)感染前导尿管留置时间[M(QR),d]感染前中心静脉导管留置时间[M(QR),d]感染前单联非碳青霉烯类抗生素时间[M(QR),d]感染前两种非碳青霉烯类使用时间[M(QR),d]感染前三种非碳青霉烯类使用时间[M(QR),d]感染前30 d内连续发热时间[M(QR),d]病例组60.542±13.1701.141±0.43814.851±10.0536.000(7.000)6.000(8.000)5.000(6.000)3.000(7.000)0.000(0.000)0.000(2.000)对照组60.851±13.2221.183±0.44213.843±9.6823.000(8.000)0.000(6.000)4.000(6.000)0.000(4.000)0.000(0.000)0.000(2.000)t/Z值0.0230.2720.4474.6544.8631.5133.1870.3800.771P值0.8800.6020.505<0.001<0.0010.1300.0010.7040.441
2.2 成年患者的科室分布 CRKP组患者(病例组)主要分布在麻醉ICU病房,占32.94%,CSKP组患者(对照组)主要分布在神经外科,占28.24%,科室分布见表2。
表2 患者的科室分布 (n=85,例数,%)
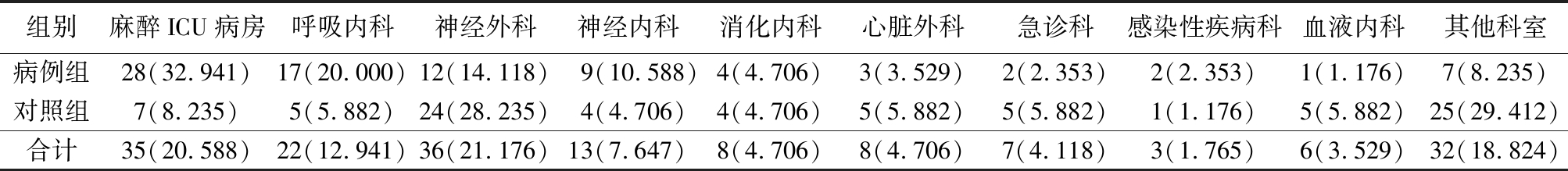
组别麻醉ICU病房呼吸内科神经外科神经内科消化内科心脏外科急诊科感染性疾病科血液内科其他科室病例组28(32.941)17(20.000)12(14.118) 9(10.588)4(4.706)3(3.529)2(2.353)2(2.353)1(1.176)7(8.235)对照组7(8.235)5(5.882)24(28.235)4(4.706)4(4.706)5(5.882)5(5.882)1(1.176)5(5.882)25(29.412)合计35(20.588)22(12.941)36(21.176)13(7.647)8(4.706)8(4.706)7(4.118)3(1.765)6(3.529)32(18.824)
2.3 成年患者发生CRKP引起的院内肺炎易感因素单因素分析 采用1∶1匹配病例对照,经过性别、年龄±2岁匹配后,单因素分析结果显示:病例组冬季感染、呼吸机使用时间≥4 d、导尿管留置时间≥4 d、中心静脉置管时间≥4 d、双联非CA抗生素使用时间≥4 d占比高于对照组,差异有统计学意义(均P<0.05)。见表3。
表3 院内肺炎易感因素 (n=85,例数,%)
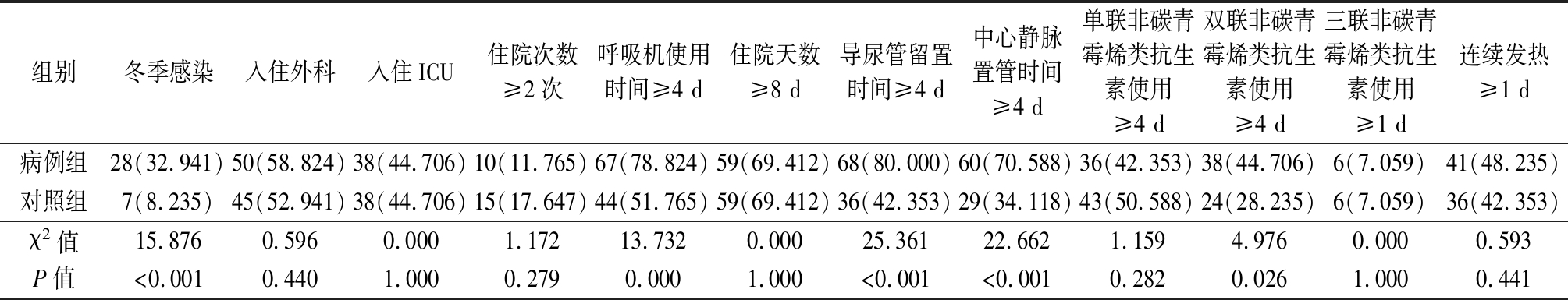
组别冬季感染入住外科入住ICU住院次数≥2次呼吸机使用时间≥4 d住院天数≥8 d导尿管留置时间≥4 d中心静脉置管时间≥4 d单联非碳青霉烯类抗生素使用≥4 d双联非碳青霉烯类抗生素使用≥4 d三联非碳青霉烯类抗生素使用≥1 d连续发热≥1 d病例组28(32.941)50(58.824)38(44.706)10(11.765)67(78.824)59(69.412)68(80.000)60(70.588)36(42.353)38(44.706)6(7.059)41(48.235)对照组7(8.235)45(52.941)38(44.706)15(17.647)44(51.765)59(69.412)36(42.353)29(34.118)43(50.588)24(28.235)6(7.059)36(42.353)χ2值15.8760.5960.0001.17213.7320.00025.36122.6621.1594.9760.0000.593P值<0.0010.4401.0000.2790.0001.000<0.001<0.0010.2820.0261.0000.441
2.4 成年患者发生CRKP引起的院内肺炎易感因素二项分类Logistic回归分析 采用向前:LR法(条件参数估计的前进法)二项分类Logistic回归分析结果显示,冬季感染、呼吸机使用时间≥4 d、导尿管留置时间≥4 d和中心静脉置管时间≥4 d为发生CRKP院内肺炎的独立易感因素(均P<0.05)。见表4,5。
表4 Logistic回归变量含义及赋值说明

变量定义变量名赋值X1感染季节非冬季=0,冬季=1X2呼吸机使用时间<4 d=0,≥4 d=1X3导尿管留置时间<4 d=0,≥4 d=1X4中心静脉置管时间<4 d=0,≥4 d=1X5双联非碳青霉烯类抗生素使用时间<4 d=0,≥4 d=1Y耐碳青霉烯类肺炎克雷伯菌院内肺炎否=0,是=1
表5 CRKP-NP影响因素的Logistic回归分析
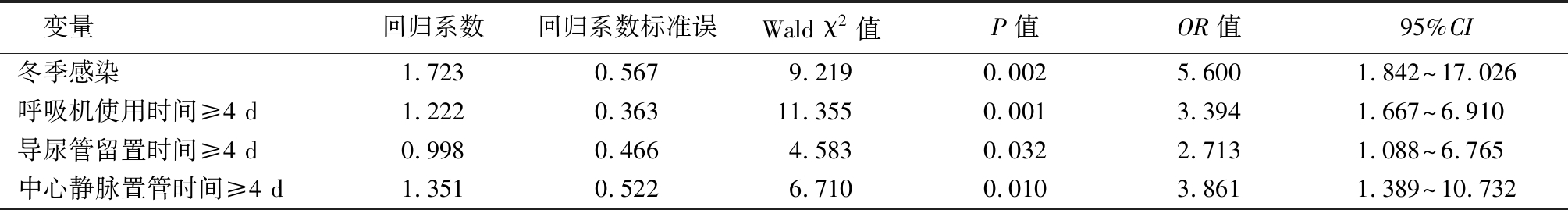
变量回归系数回归系数标准误Wald χ2值P值OR值95%CI冬季感染1.7230.5679.2190.0025.6001.842~17.026呼吸机使用时间≥4 d1.2220.36311.3550.0013.3941.667~6.910导尿管留置时间≥4 d0.9980.4664.5830.0322.7131.088~6.765中心静脉置管时间≥4 d1.3510.5226.7100.0103.8611.389~10.732
2.5 耐药性 85株CRKP对氨苄西林舒巴坦、哌拉西林、头孢他啶、头孢呋辛舒巴坦、头孢呋辛、亚胺培南、头孢哌酮舒巴坦、氨苄西林、头孢唑啉的耐药率均为100.000%;对阿米卡星和复方新诺明敏感性较好(耐药率均<60.0%);对替加环素敏感性最好(耐药率均为0.00%)。85株CSKP对氨苄西林和头孢唑啉的耐药率均>90.0%;对头孢哌酮舒巴坦、美罗培南、哌拉西林他唑巴坦和替加环素的敏感性较好(耐药率均<10.0%);对亚胺培南、比阿培南、头孢替坦和阿米卡星的敏感性最好(耐药率均为0.00%),见表 6。
表6 CRKP和CSKP对抗菌药物的耐药情况 (株数)
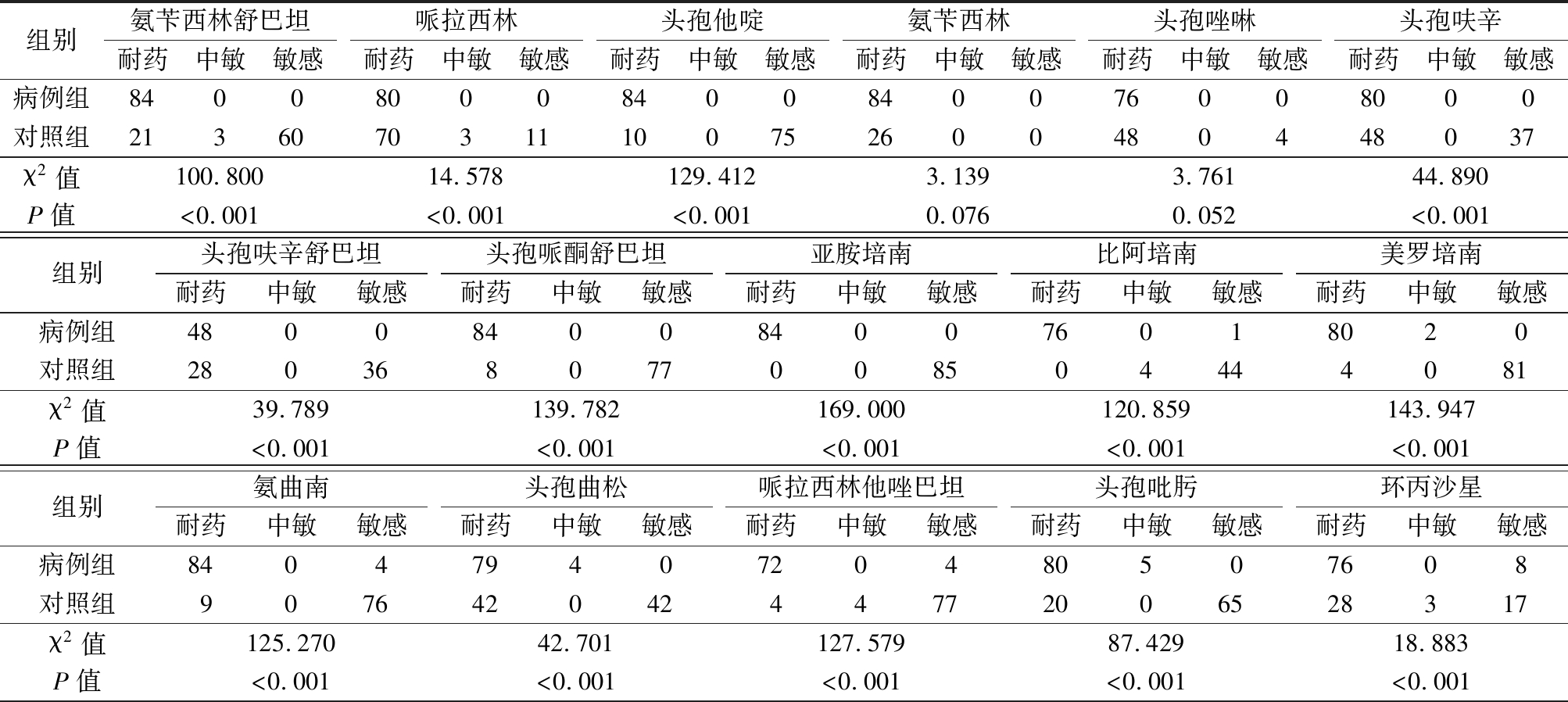
组别氨苄西林舒巴坦耐药中敏敏感哌拉西林耐药中敏敏感头孢他啶耐药中敏敏感氨苄西林耐药中敏敏感头孢唑啉耐药中敏敏感头孢呋辛耐药中敏敏感病例组840080008400840076008000对照组2136070311100752600480448037χ2值100.80014.578129.4123.1393.76144.890P值<0.001<0.001<0.0010.0760.052<0.001组别头孢呋辛舒巴坦耐药中敏敏感头孢哌酮舒巴坦耐药中敏敏感亚胺培南耐药中敏敏感比阿培南耐药中敏敏感美罗培南耐药中敏敏感病例组48008400840076018020对照组280368077008504444081χ2值39.789139.782169.000120.859143.947P值<0.001<0.001<0.001<0.001<0.001组别氨曲南耐药中敏敏感头孢曲松耐药中敏敏感哌拉西林他唑巴坦耐药中敏敏感头孢吡肟耐药中敏敏感环丙沙星耐药中敏敏感病例组84047940720480507608对照组90764204244772006528317χ2值125.27042.701127.57987.42918.883P值<0.001<0.001<0.001<0.001<0.001
表6 (续)
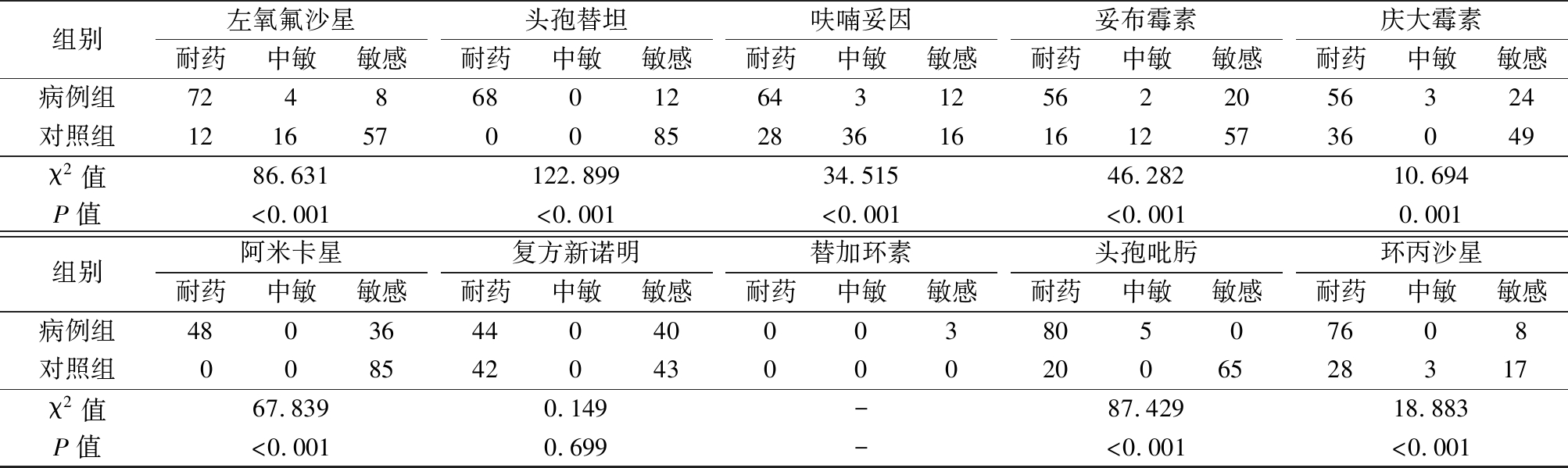
组别左氧氟沙星耐药中敏敏感头孢替坦耐药中敏敏感呋喃妥因耐药中敏敏感妥布霉素耐药中敏敏感庆大霉素耐药中敏敏感病例组724868012643125622056324对照组121657008528361616125736049χ2值86.631122.89934.51546.28210.694P值<0.001<0.001<0.001<0.0010.001组别阿米卡星耐药中敏敏感复方新诺明耐药中敏敏感替加环素耐药中敏敏感头孢吡肟耐药中敏敏感环丙沙星耐药中敏敏感病例组480364404000380507608对照组0085420430002006528317χ2值67.8390.149-87.42918.883P值<0.0010.699-<0.001<0.001
3 讨 论
医院感染是指住院患者在医院内获得的感染,包括在住院期间发生的感染和在医院内获得出院后发生的感染,但不包括入院前已开始或入院时已存在的感染[8]。下呼吸道感染是世界范围内最常见的医院获得性感染[13],KP是世界范围内引起院内肺炎主要病原菌,已对全球范围的公共卫生构成了严重威胁,其防控形势极其严峻[14]。找到合适的预防与控制措施的落实对院感防控至关重要。CRKP引起的感染病死率可达23%~75%[15],故本研究以耐碳青霉烯类肺炎克雷伯菌引起的院内肺炎(nosocomial pneumonia caused by carbapenem-resistant Klebsiella pneumoniae,CRKP-NP)患者为研究对象。
医院是多重耐药菌产生和传播的主要场所,在很多院内感染部位和感染科室中多重耐药检出率>70%[16],因此如何控制多重耐药的产生和发展尤为重要[17]。本研究通过1∶1匹配病例对照研究探讨CRKP-NP的易感因素,将感染季节纳入研究,从而确定有效防控因素,为广大临床研究提供新思路,为感染管理质量控制工作中如何防控CRKP提供指导方向。
研究表明,KP对碳青霉烯类药物的主要耐药机制:①膜孔蛋白丢失;②外派机制活跃;③碳青霉烯酶(主要为KPC-2型碳青霉烯酶以及金属β-内酰胺酶)的产生,为最主要原因[18-19]。2014—2017年CHINET数据显示该菌每年的分离率亦呈稳步上升趋势,在我国主要三甲医院居第二位[20-22],主要在重症医学科、神经外科和呼吸内科等科室流行[23],本研究结果与之相同,提示其感染对象多以病情严重、免疫力下和抗感染能力下降的患者为主。说明感染肺炎克雷伯菌引起的院内肺炎(nosocomial pneumonia caused by Klebsiella pneumoniae,KP-NP)并非呼吸系统疾病所特有,非呼吸系统疾病的发生率更高、危害更大,临床医生容易忽略,在工作中应加以重视。
KP是一种在人体及环境中大量存在肠杆菌科细菌,当人体抵抗力降低时可以致病[24]。环境因素对细菌生长有一定影响[25]。但鲜有文献将环境因素作为影响CRKP的易感因素进行研究。故将感染季节作为易感因素纳入本研究。Walsh等[26]在2011年的研究报道,肠杆菌科细菌的耐药基因在30 ℃具有最佳的转化效率。KP能够在病房环境中长久定植生存,病房环境是KP感染的重要传播途径[13],石家庄四季更替,病房冬季有暖气,保持温度30 ℃左右,有利于细菌耐药基因的有效转化,故本研究发现冬季是CRKP高发季节。因本研究为单中心研究,且细菌耐药性存在地域性差异,以期今后更多多中心数合作的大数据进行深入研究。
呼吸机通气会破坏患者的气道黏膜完整性、增高气道 pH 值、减少IgA,从而细菌更容易侵入肺内发生感染,增加多重耐药菌感染的风险[14],与本研究结果相同。故应加大规范呼吸机使用的检查力度和检查频率。督促临床大夫严格遵循呼吸机使用指征,严格评价呼吸机撤机指征,在病情允许情况下,尽量减少呼吸机使用时间,患者的呼吸机管路应定期更换,若有污染及时更换,并按规范正确定时对呼吸机进行清洗消毒,及时应对呼吸机相关并发症的发生。
正常情况下,泌尿系统和血液系统是一个无菌的环境,留置导尿管和中心静脉插管作为一项侵入性操作,对尿道环境和血管环境造成持续破坏,并且与致病菌的逆行性感染直接相关[27]。随着导尿管留置时间和中心静脉插管时间的延长,生物膜形成的风险会越来越高,随着生物膜的形成,常规细菌培养困难,对抗菌药物敏感性降低,在操作过程中容易传播到周围环境中,从而间接感染呼吸系统,本研究结果与之相符。故在患者一般情况允许的前提下,尽早拔除无需留置的导尿管和中心静脉插管。
针对上述感染高发季节(冬季)和高危患者(呼吸机使、导尿管留置或中心静脉置管时间≥4 d),在临床工作中应做好以下六个方面,简称“两个卫生、两个检测、两个隔离”:一是要严格执行手卫生,重视手卫生的宣教活动,加深广大医务人员特别是护理人员和家属对正确洗手和洗手时机的认识;二是出现多重耐药菌感染暴发或疑似暴发时,要增加清洁、消毒频次(可由每天改为每班),尤其针对挂有接触隔离标识的多重耐药菌感染患者做好终末消毒;三是要做好患者的主动检测,多重耐药感染或定植患者应隔离至连续3个标本(每次间隔>24 h)细菌培养阴性或一周末进行抗菌药物治疗连续两个标本细菌培养为阴性方可解除隔离;四是要做好环境检测,特别是出现多重耐药菌感染暴发或疑似暴发时,应及时对医务人员和患者频繁接触的物体表面(如心电监护仪、呼吸机等医疗器械的面板表面、听诊器、患者窗栏杆和床头桌、门把手等)进行环境检测;五是要切实做好接触隔离,提高医务人员特别是护理人员对多重耐药感染预防和隔离知识的掌握程度;六是做好患者隔离,首选单间隔离,其次可以尽量将同种同源患者聚集在同一病房,再次可以将多重耐药患者放置靠近窗户的床位,便于查房时放到最后一个进行,以上均做不到时,最后可以考虑加大与其他病床之间的床间距。
综上所述,合理应用抗菌药物,尽量减少经验用药,提高标本送检率,严格评价撤机和拔管指征,根据CRKP的高发季节及早防控,做好“两个卫生、两个检测、两个隔离”减少CRKP在院内的流行和传播。
[1] Aracil-García B,Oteo-Iglesias J,Cuevas-Lobato  ,et al. Rapid increase in resistance to third generation cephalosporins,imipenem and co-resistance in Klebsiella pneumoniae from isolated from 7,140 blood-cultures(2010-2014) using EARS-Net data in Spain[J]. Enferm Infecc Microbiol Clin,2017,35(8):480-486.
,et al. Rapid increase in resistance to third generation cephalosporins,imipenem and co-resistance in Klebsiella pneumoniae from isolated from 7,140 blood-cultures(2010-2014) using EARS-Net data in Spain[J]. Enferm Infecc Microbiol Clin,2017,35(8):480-486.
[2] David S,Reuter S,Harris SR,et al. Epidemic of carbapenem-resistant Klebsiella pneumoniae in Europe is driven by nosocomial spread[J]. Nat Microbiol,2019,4(11):1919-1929.
[3] Hoffman SJ,Outterson K,Røttingen JA,et al. An international legal framework to address antimicrobial resistance[J]. Bull World Health Organ,2015,93(2):66.
[4] Lomonaco S,Crawford MA,Lascols C,et al. Resistome of carbapenem-and colistin-resistant Klebsiella pneumoniae clinical isolates[J]. PLoS One,2018,13(6):e0198526.
[5] Niu H,Zhang W,Wei L,et al. Rapid nanopore assay for carbapenem-resistant klebsiella pneumoniae[J]. Front Microbiol, 2019,10:1672.
[6] Friedman ND,Carmeli Y,Walton AL,et al. Carbapenem-resistant enterobacteriaceae:a strategic roadmap for infection control[J]. Infect Control Hosp Epidemiol, 2017, 38(5):580-594.
[7] 李继红,时东彦,李媛媛,等.2015—2017年耐碳青霉烯类肺炎克雷伯菌耐药变迁及流行调查[J].中国抗生素杂志,2018,43(5):572-576.
[8] 中华人民共和国卫生部.医院感染诊断标准(试行)[J].中华医学杂志,2001,81(5):314-320.
[9] Wu H,Harder C,Culley C. The 2016 clinical practice guidelines for management of hospital-acquired and ventilator-associated pneumonia[J]. Can J Hosp Pharm,2017,70(3):251-252.
[10] 袁晓宁.多重耐药菌的形成机理及其防控措施研究进展[J].中国消毒学杂志,2016,33(8):792-796.
[11] Schuetz AN. Antimicrobial resistance and susceptibility testing of anaerobic bacteria[J]. Clin Infect Dis,2014,59(5):698-705.
[12] 王黎一,曹旭华,史利克,等.下呼吸道鲍曼不动杆菌感染患者对亚胺培南、美罗培南和头孢哌酮舒巴坦耐药的易感因素分析[J].河北医科大学学报,2019,40(3):332-338.
[13] American Thoracic Society,Infectious Diseases Society of America. Guidelines for the management of adults with hospital-acquired,ventilator-associated,and healthcare-associated pneumonia[J]. Am J Respir Crit Care Med,2005,171(4):388-416.
[14] Martin-Loeches I,Rodriguez AH,Torres A. New guidelines for hospital-acquired pneumonia/ventilator-associated pneumonia:USA vs. Europe[J]. Curr Opin Crit Care,2018,24(5):347-352.
[15] 王娜,阎彦,杨文明,等.2012—2017年某院耐碳青霉烯肺炎克雷伯菌变迁及耐药性[J].中国抗生素杂志,2019,44(4):467-470.
[16] Zhou T,Zhang Y,Li M,et al. An outbreak of infections caused by extensively drug-resistant Klebsiella pneumoniae strains during a short period of time in a Chinese teaching hospital: epidemiology study and molecular characteristics[J]. Diagn Microbiol Infect Dis,2015,82(3):240-244.
[17] Bialvaei AZ,Kouhsari E,Salehi-Abargouei A,et al. Epidemiology of multidrug-resistant Acinetobacter baumannii strains in Iran:a systematic review and meta-analysis[J]. J Chemother, 2017,29(6):327-337.
[18] 谭善娟,宋俊颖,李玲,等.某三级医院ICU多重耐药菌医院感染经济负担研究[J].中国感染控制杂志,2020,19(6):564-568.
[19] 罗洪英,余水泉.耐碳青霉烯类抗菌药物的耐药性及其相关影响因素[J].检验医学与临床,2018,15(4):492-495.
[20] 胡付品,朱德妹,汪复,等.2014年CHINET中国细菌耐药性监测[J].中国感染与化疗杂志,2015,15(5):401-410.
[21] 胡付品,朱德妹,汪复,等. 2015年CHINET细菌耐药性监测[J].中国感染与化疗杂志,2016,16(6):685-694.
[22] 胡付品,郭燕,朱德妹,等.2017年CHINET中国细菌耐药性监测[J].中国感染与化疗杂志,2018,18(3):241-251.
[23] 何珊娜,陈敏,金海英.肺炎克雷伯菌临床分布特点与耐药性分析[J].中华医院感染学杂志,2015,25(19):4345-4346,4355.
[24] 蒋晨姝,胡地侠,甄刚,等.普外科病区产超广谱β-内酰胺酶(ESBLs)肺炎克雷伯菌感染流行病学调查分析[J].医学动物防制,2016,32(8):899-901.
[25] 张志军,鹿麟,牛法霞,等.耐碳青霉烯类肺炎克雷伯菌的耐药机制与分子流行病学特征[J].中国感染控制杂志,2018,17(9):759-763.
[26] Walsh TR,Weeks J,Livermore DM,et al. Dissemination of NDM-1 positive bacteria in the New Delhi environment and its implications for human health: an environmental point prevalence study[J]. Lancet Infect Dis,2011,11(5):355-362.
[27] 朱仕超,宗志勇,张慧,等.导管相关性尿路感染的预后评估[J].中华医院感染学杂志,2020,30(7):1072-1076.