下肢骨折多为外界创伤或暴力、骨质疏松等多种因素引起的临床常见骨科疾病,骨折一般创伤严重并同时伴有明显的疼痛,目前,切开内固定复位术是临床治疗该病的主要手段,术后患者骨折可得到有效治愈,但手术创伤会加剧患者术后机体应激反应和疼痛程度,对患者康复进程造成影响[1-2]。据临床数据报道显示,骨科手术患者术后疼痛严重者约高达70%以上,其中由大约一半的患者会由急性疼痛转为慢性疼痛,进而降低机体免疫功能,加重炎症反应,进一步影响骨折愈合效果[3-4]。因此,对骨折手术患者采取有效的镇痛措施具有重要的临床意义。静脉全身麻醉和腰硬联合麻醉是临床重要的2种麻醉策略,而目前临床上对于两种麻醉法孰优孰劣仍存在诸多争议[5]。本研究将两种麻醉策略应用于下肢骨折的手术中,探讨了两种不同麻醉策略对下肢骨折患者的手术麻醉效果及对术后镇痛效果、炎性反应和血管内皮功能的影响。现报告如下。
1 资料与方法
1.1 一般资料 选取我院2018年6月—2019年5月间收治的行切开内固定手术治疗的下肢骨折患者86例为研究对象,所有患者采用美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级为Ⅰ或Ⅱ级,无相关药物过敏史或禁忌证。排除标准:合并心肝肾等严重器质性障碍,合并免疫及内分泌疾病,心电图异常及长期使用镇静药物患者。根据不同麻醉策略将患者分为静脉全身麻醉组(全麻组)和腰硬联合麻醉组(联合麻醉组),每组43例。全麻组中男性27例,女性16例,年龄22~67岁,平均(43.67±9.45)岁;体重指数21~25,平均 (23.13±2.03);麻醉时间76~95 min,平均(84.46±13.44)min;手术时间65~84 min,平均(70.22±10.47)min;手术类型为胫骨内固定术28例,股骨内固定术15例。腰硬联合麻醉组中男性26例,女性17例,年龄22~65岁,平均(45.67±9.78)岁;体重指数21~25 ,平均(23.54±2.12);麻醉时间74~95 min,平均(84.29±13.34)min;手术时间66~84 min,平均(71.27±9.88)min;手术类型为胫骨内固定术26例,股骨内固定术 17 例。2组临床一般资料比较差异无统计学意义(P>0.05),具有可比性。
本研究经医院伦理委员会批准,患者及家属均知情并签署知情同意书。
1.2 麻醉策略 所有患者术前消肿脱水、患位行CT、X线片等检查,待出现皮纹征后方可进行手术,入手术室后即刻监测患者心率、血压、心电图、血氧饱和度等,并开放外周静脉通道,所有患者均行诱导插管,给予咪唑安定0.05 mg/kg,丙泊酚2.5 mg/kg,瑞芬太尼3 μg/kg和阿曲库铵0.1 mg/kg,待患者肌肉松弛后进行经鼻插管机械通气。麻醉方案:全麻组麻醉方案为丙泊酚2.0~3.5 mg/L+ 舒芬太尼2.5 μg/L;腰硬联合麻醉组麻醉方案:取侧卧位,于L2~3椎间隙行硬膜外腔置管输入2% 利多卡因2 mL,5 min后观察诱导情况,若无异常,控制麻醉平面在T10以下,给予0.75%罗哌卡因0.15 mL/kg+舒芬太尼2.0 μg/L。2组患者术后均采用静脉自控镇痛及常规抗感染治疗,镇痛方案:舒芬太尼0.2 μg/kg+氟比洛芬酯100 mg+托烷司琼10 mg稀释于0.9%氯化钠注射液100 mL中,输注速率2 mL/h,负荷量1.5 mL,泵入时间15 min,同时给予口服止痛药。
1.3 观察指标
1.3.1 麻醉效果 采用 Bromage 评分法[6]对2组患者麻醉效果进行评价,分为0级~Ⅲ级,其中,0级为1分,患者安静、无肌松、无痛;Ⅰ级为2分,有轻度疼痛表现,肌肉松弛效果不够理想;Ⅱ级为3分,表示有中度可忍受的疼痛、肌肉松弛较差;Ⅲ级为4分,有明显疼痛、肌肉松弛较差,辅助用药后可完成手术,评分越高表示麻醉效果越差。
1.3.2 疼痛指标 记录2组麻醉前(T0)、术后即刻(T1)、术后6 h(T2)、术后24 h(T3)及术后72(T4)疼痛情况,采用视觉模拟评分法(visual analogy scoring,VAS)[7]进行评价,分值范围0~10分,0分为无疼痛,10分为难以忍受的剧烈疼痛,评分越高表示患者疼痛程度越严重。
1.3.3 血清炎症指标及血管内皮功能指标 分别于T0~T4各时段采集患者外周静脉血5 mL,置于放有抗凝剂的离心管中,3 000 r/min离心10 min后提取血浆,采用酶联免疫吸附法检测血浆中肿瘤坏死因子α (tumor necrosis factor α,TNF-α)、白细胞介素6(interleukin-6,IL-6)、超敏 C反应蛋白(hypersensitive C-reactive protein,hs-CRP)、血管内皮生长因子(vascular endothelial growth factor,VEGF)、血皮质醇(compound F,FC)及血管紧张素Ⅱ(angiotensin Ⅱ,AngⅡ)水平,仪器为Thermo FC多功能酶标仪,相关试剂盒由武汉明德生物科技公司提供,检测操作严格按照使用说明书进行。
1.4 统计学方法 应用SPSS 22.0统计软件处理数据。计量资料比较采用重复测量的方差分析、等级资料比较采用Mann-Whitney秩和检验。P<0.05为差异有统计学意义。
2 结 果
2.1 2组患者麻醉效果分级情况比较 联合麻醉组麻醉效果优于高全麻组,差异有统计学意义(P<0.05)。见表1。
表1 2组麻醉效果比较
Table 1 Comparison of anesthetic effect between two groups (n=43,例数,%)
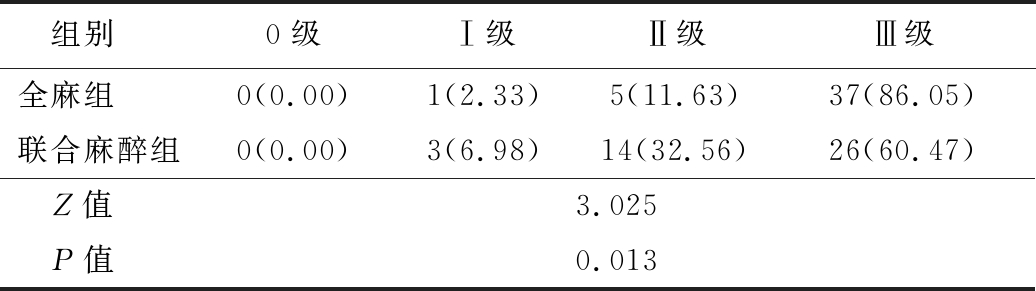
组别 0级Ⅰ级Ⅱ级Ⅲ级全麻组 0(0.00)1(2.33)5(11.63)37(86.05)联合麻醉组0(0.00)3(6.98)14(32.56)26(60.47)Z值 3.025P值 0.013
2.2 2组患者术后不同时间点VAS评分情况 T1~T4时刻,2组VAS评分均逐渐下降并低于T0时刻(P<0.05),联合麻醉组VAS评分在T1~T4时刻均低于全麻组(P<0.05);2组组间,时点间,组间·时点间交互作用差异有统计学意义(P<0.05)。见表2。
表2 2组术后不同时点间VAS评分比较
Table 2 Comparison of VAS scores of two groups at different time points![]()
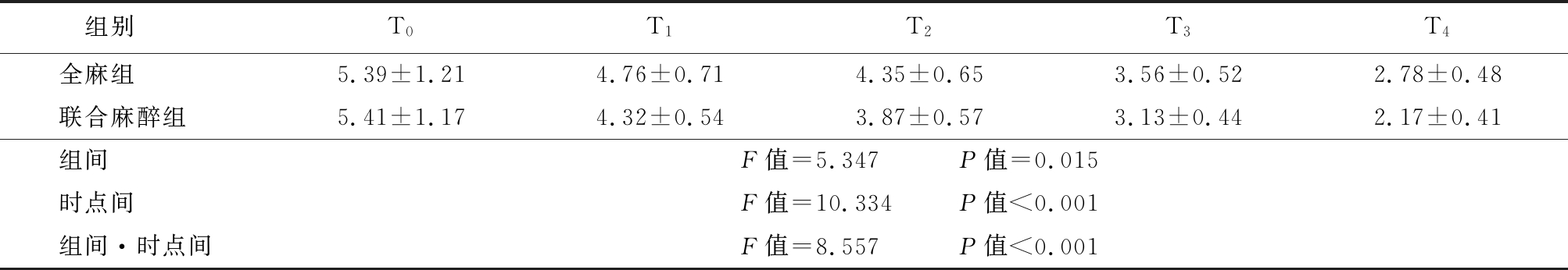
组别 T0T1T2T3T4全麻组 5.39±1.214.76±0.714.35±0.653.56±0.522.78±0.48联合麻醉组 5.41±1.174.32±0.543.87±0.573.13±0.442.17±0.41组间 F值=5.347 P值=0.015时点间 F值=10.334 P值<0.001组间·时点间F值=8.557 P值<0.001
2.3 2组患者术后不同时间点炎性因子变化情况 T1~T3 TNF-α、IL-6、hs-CRP均升高,均在T2时刻达到最高峰值后开始下降,在T4时均低于T0时时水平(P<0.05),联合麻醉组TNF-α、IL-6、hs-CRP水平在T1~T4均低于全麻组(P<0.05);2组组间,时点间,组间·时点间交互作用差异有统计学意义(P<0.05)。见表3。
2.4 2组患者术后不同时间点血管内皮功能指标变化情况 T1~T4 2组VEGF逐渐上升,但联合麻醉组T1~T4 VEGF均高于全麻组(P<0.05);T1~T3 FC、AngⅡ均升高,在T2达到最高峰值后开始下降,在T4时低于T0时水平(P<0.05),联合麻醉组FC、AngⅡ水平在T1~T4时刻均低于全麻组(P<0.05);2组组间,时点间,组间·时点间交互作用差异有统计学意义(P<0.05)。见表4。
表3 2组术后不同时点间炎性因子变化比较
Table 3 Comparison of the changes of inflammatory factors between two groups at different time points after operation![]()
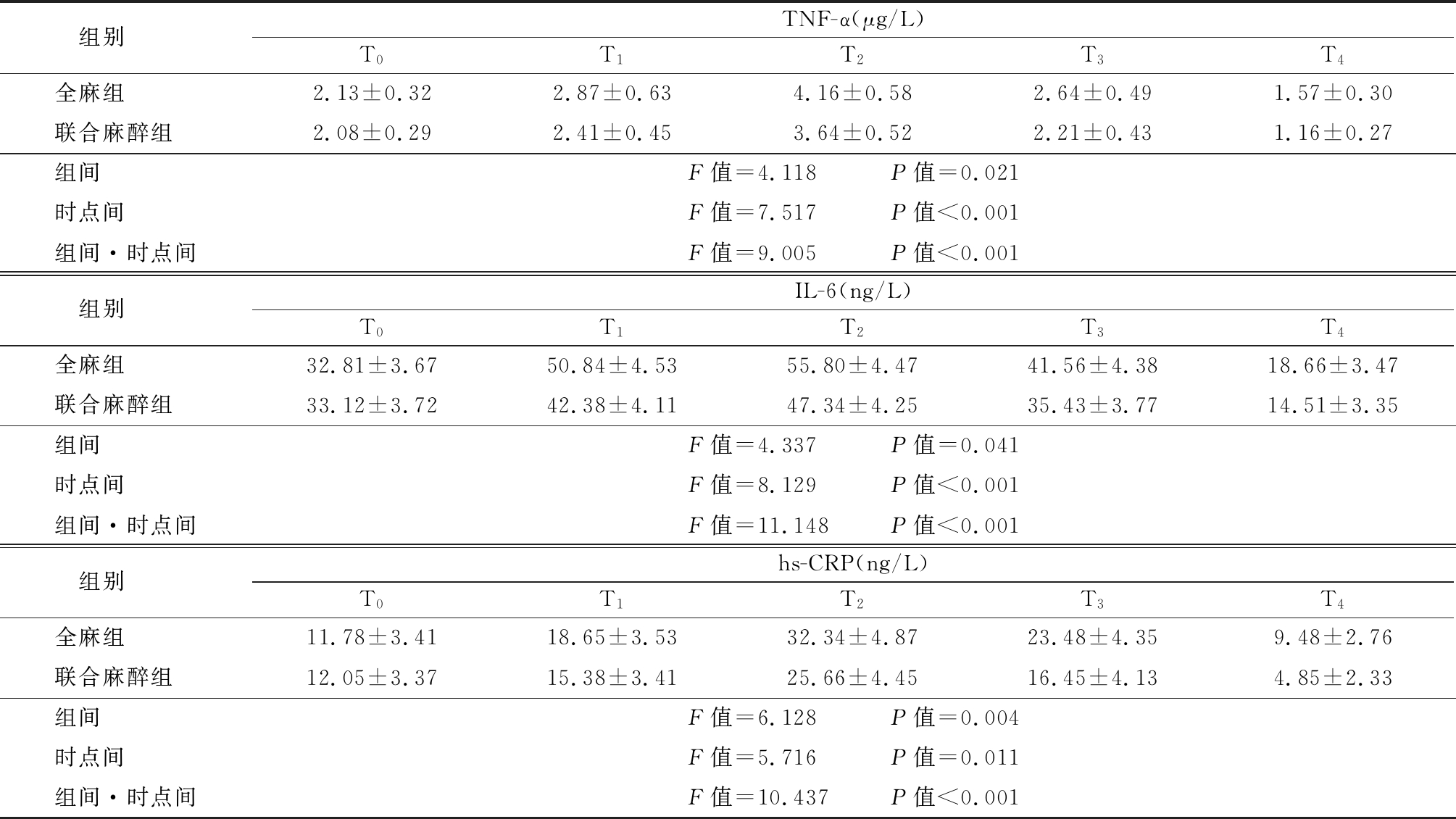
组别 TNF-α(μg/L)T0T1T2T3T4全麻组 2.13±0.322.87±0.634.16±0.582.64±0.491.57±0.30联合麻醉组 2.08±0.292.41±0.453.64±0.522.21±0.431.16±0.27组间 F值=4.118 P值=0.021时点间 F值=7.517 P值<0.001组间·时点间F值=9.005 P值<0.001组别 IL-6(ng/L)T0T1T2T3T4全麻组 32.81±3.6750.84±4.5355.80±4.4741.56±4.3818.66±3.47联合麻醉组 33.12±3.7242.38±4.1147.34±4.2535.43±3.7714.51±3.35组间 F值=4.337 P值=0.041时点间 F值=8.129 P值<0.001组间·时点间F值=11.148 P值<0.001组别 hs-CRP(ng/L)T0T1T2T3T4全麻组 11.78±3.4118.65±3.5332.34±4.8723.48±4.359.48±2.76联合麻醉组 12.05±3.3715.38±3.4125.66±4.4516.45±4.134.85±2.33组间 F值=6.128 P值=0.004时点间 F值=5.716 P值=0.011组间·时点间F值=10.437 P值<0.001
表4 2组术后不同时点间血管内皮功能指标变化比较
Table 4 Comparison of vascular endothelial function indexes between two groups at different time points after operation![]()
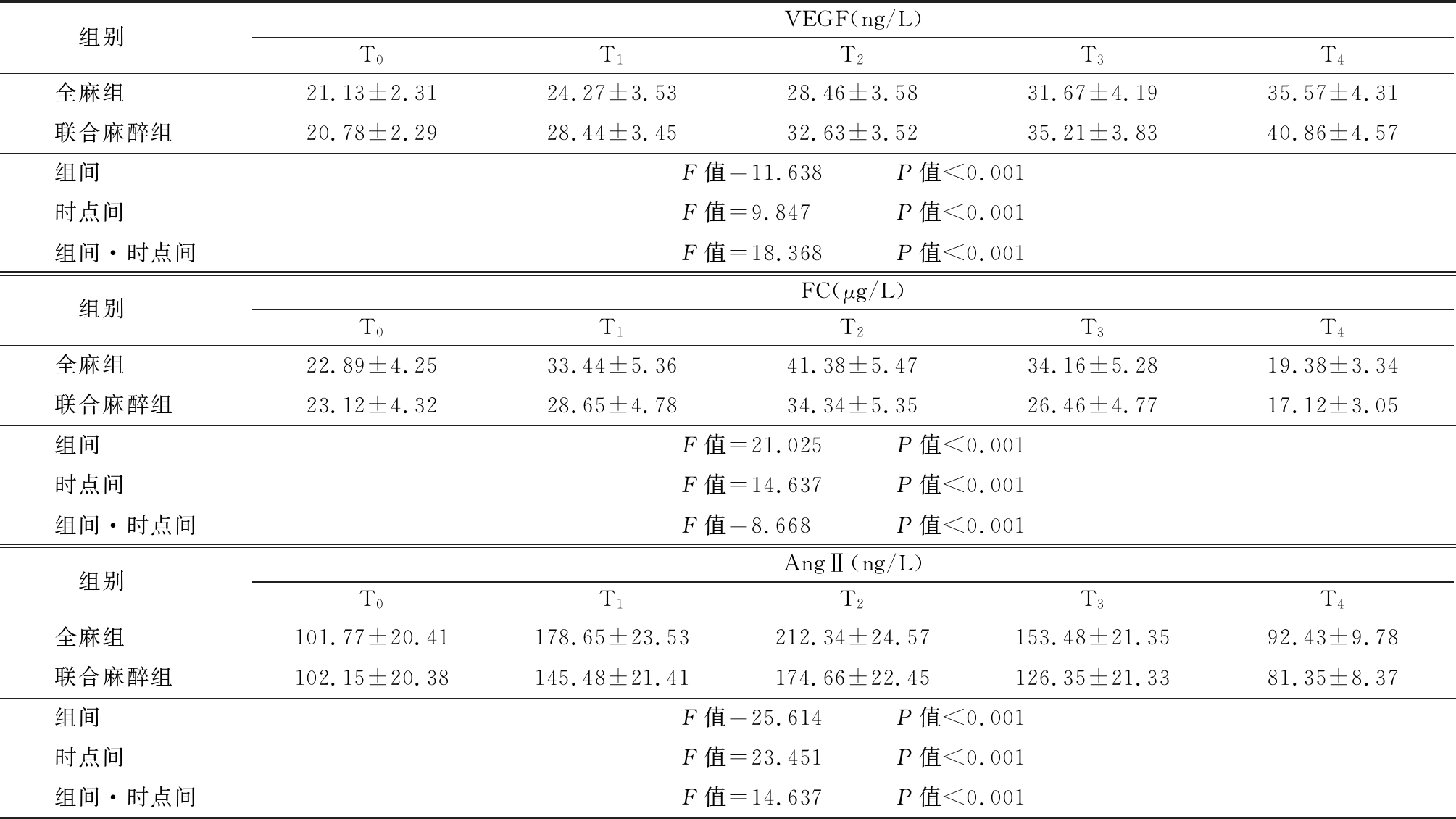
组别 VEGF(ng/L)T0T1T2T3T4全麻组 21.13±2.3124.27±3.5328.46±3.5831.67±4.1935.57±4.31联合麻醉组 20.78±2.2928.44±3.4532.63±3.5235.21±3.8340.86±4.57组间 F值=11.638 P值<0.001时点间 F值=9.847 P值<0.001组间·时点间F值=18.368 P值<0.001组别 FC(μg/L)T0T1T2T3T4全麻组 22.89±4.2533.44±5.3641.38±5.4734.16±5.2819.38±3.34联合麻醉组 23.12±4.3228.65±4.7834.34±5.3526.46±4.7717.12±3.05组间 F值=21.025 P值<0.001时点间 F值=14.637 P值<0.001组间·时点间F值=8.668 P值<0.001组别 AngⅡ(ng/L)T0T1T2T3T4全麻组 101.77±20.41178.65±23.53212.34±24.57153.48±21.3592.43±9.78联合麻醉组 102.15±20.38145.48±21.41174.66±22.45126.35±21.3381.35±8.37组间 F值=25.614 P值<0.001时点间 F值=23.451 P值<0.001组间·时点间F值=14.637 P值<0.001
3 讨 论
不同的麻醉策略具有不同的麻醉效果,选择合适的、合理的麻醉策略来提高骨科手术的麻醉效果,从而能够有效降低手术对患者骨折愈合和康复的影响[8]。虽然下肢骨折手术对呼吸功能和麻醉平面的影响较小,但手术创伤对骨折部位术后循环功能影响较大,而采取合理的麻醉策略对于术后镇痛效果、降低炎症反应、改善血管内皮功能,促进骨折愈合以及改善患者生活质量具有重要意义。现代医学研究证实,人体脊髓中含有大量阿片受体,通过在椎管内注射阿片药物进行激活后可有效抑制脊髓伤害性兴奋性,抑制疼痛信号传递,起到明显的镇痛效果[9]。此外,Uzman等[10]报道显示,椎管内注射联合局部协同麻醉可进一步提高镇痛效果。本研究结果显示,腰硬联合麻醉组的麻醉效果明显优于全身麻醉组,术后T1~T4时刻VAS评分均明显低于全麻组。结果提示,相较于静脉全身麻醉,腰硬联合麻醉结合术后自控镇痛泵对患者的麻醉及镇痛效果更为显著,其原因主要与椎管内注射麻醉阻断了疼痛信号传递有关。
骨科手术后,由于受到手术创伤及疼痛等因素的影响,机体应激反应系统被激活并释放大量炎症因子加重疼痛程度,进而延缓骨折愈合进程[11]。TNF-α为存在于神经元中的一种细胞毒性蛋白因子,在在创伤、慢性炎症疾病等多种病理状态下会分泌增多,故,TNF-α也是一种重要的炎症因子,具有免疫调节和抗感染的作用[12]。IL-6能使B细胞前体产生抗体从而诱导机体细胞发生炎症反应,IL-6可促进前列腺 E2分泌介导炎症反应,增加疼痛程度。同时,疼痛也会加剧IL-6的分泌,两者之间存在一定的协同效应[13]。hs-CRP是机体遭受创伤时产生的一种急性应激相蛋白,是重要的炎症指标因子之一。当TNF-α水平升高时,可刺激体内淋巴细胞分泌IL-6、hs-CRP等炎症因子,从而加剧炎症反应程度[14]。本研究结果显示,2组患者术后T1~T3时刻TNF-α、IL-6、hs-CRP均明显升高,T2时刻达到峰值后开始下降,T4时刻时低于T0时刻(P<0.05)。这与Jr等[15]相关报道一致。但联合麻醉组T1~T4时刻TNF-α、IL-6、hs-CRP水平均低于全麻组。结果提示,应用腰硬联合麻醉后患者术后炎症水平上升慢,下降快,腰硬联合麻醉对术后炎症反应的抑制效果优于静脉全麻策略,其原因与硬膜内麻醉有效抑制了前列腺素合成和神经末梢痛觉传导,进而减轻了炎症反应。
FC是肾上腺皮质中提取而来的一种肾上腺皮质激素,是一种基本的应激激素,与多种器官功能有关,是维持机体正常血管、血压、免疫功能和炎症状态的重要因子[16]。AngⅡ是一类具有极强的缩血管和刺激肾上腺皮质分泌醛固酮等作用的肽类物质,正常情况下,血液中FC、AngⅡ水平均较低。由于术后持续疼痛会激活下丘脑-垂体神经系统异常过程,诱发应激反应,而机体为维持自身功能平衡,会激活一部分中枢神经诱导FC、AngⅡ大量合成并释放到循环血液中,从而造成血液中FC、AngⅡ浓度升高,进而影响术后康复效果[17]。VEGF具有提高血管通透性,增强血管内皮细胞分裂、转移和再生的作用,VEGF对于促进术后骨折部位动脉侧支及微小血管再生和骨痂组织生成具有重要作用[18]。本研究结果显示,联合麻醉组T1~T4时刻VEGF水平均逐渐升高且均高于于全麻组,而FC、AngⅡ则在T2时刻到达峰值后开始下降,在T4时刻低于术前水平及全麻组。结果提示,腰硬联合麻醉对改善患者术后血管内皮功能的效果更为明显,这可能是由于椎管内麻醉后机体应激反应相对较低有关,其具体作用机制还有待临床进一步深入研究。
综上所述,静脉全身麻醉和腰硬联合麻醉均具有良好的麻醉效果,相较于静脉全身麻醉,腰硬联合麻醉在提高下肢骨折患者术后镇痛效果、减轻术后炎性反应和改善血管内皮功能方面的作用效果更为显著。临床上可根据患者具体病情进行合理选择,以起到最佳应用效果的目的。
[1] Dingemans SA,Mfn B,Backes M,et al. Prophylactic negative pressure wound therapy after lower extremity fracture surgery:a pilot study[J]. In Orthop,2018,42(4):747-753.
[2] 郭尔斐,田振峰,宋亮亮,等.快速康复理念对老年股骨粗隆间骨折围手术期感染等并发症的防制[J].医学动物防制,2020,36(1):22-25.
[3] Guzik G. Oncological and functional results after surgical treatment of bone metastases at the proximal femur[J]. Bmc Surg,2018,18(1):5.
[4] Münter KH,Clemmesen CG,Foss NB,et al. Fatigue and pain limit independent mobility and physiotherapy after hip fracture surgery[J]. Disabil Rehabil,2018,40(15):1808-1816.
[5] 金永生.全麻和腰硬联合麻醉在髋关节置换术中的应用效果比较[J].中国医药指南,2018,16(2):108-109.
[6] 李新宇,张莉,崔云凤,等.右美托咪定混合罗哌卡因骶管阻滞用于小儿围术期镇痛管理的评价[J].中华麻醉学杂志,2015,35(2):194-196.
[7] Faiz KW. VAS-visual analogue scale[J]. Tidsskr Nor Laegeforen,2014,134(3):323.
[8] Misako EP,Yuya Md PhD,Takuya MP,et al. Rehabilitation improves prognosis and activities of daily living in hemodialysis patients with low activities of daily living[J]. Phys Ther Res,2017,20(1):9-15.
[9] Pachenari N,Azizi H,Ghasemi E,et al. Exposure to opiates in male adolescent rats alters pain perception in the male offspring[J]. Behav Pharmacol,2018,29(2/3):255-260.
[10] Uzman S,Donmez T,Erdem VM,et al. Combined spinal-epidural anesthesia in laparoscopic appendectomy:a prospective feasibility study[J]. Ann Surg Treat Res,2017,92(4):208-213.
[11] Schneider PS,Sandman E,Martineau PA. Osteoimmunology:Effects of standard orthopaedic interventions on inflammatory response and early fracture healing[J]. J Am Acad Orthop Surg,2018,26(10):343-352.
[12] 杨娟,张俊,黄瑞萍,等.七氟醚、地氟醚对脑肿瘤切除患者围术期血浆IL-6、TNF-a、S100B蛋白的影响[J].昆明医科大学学报,2017,38(2):99-103.
[13] Rambe AS,Sjahrir H,Machfoed MH. Tumour necrosis factor-A,interleukin-1 and interleukin-6 serum levels and its correlation with pain severity in chronic tension-type headache patients:analysing effect of dexketoprofen administration[J]. Open Access Maced J Med Sci,2017,5(1):54-57.
[14] Abdolahi M,Sarraf P,Javanbakht MH,et al. A novel combination of ω-3 fatty acids and nano-curcumin modulates interleukin-6 gene expression and high sensitivity C-reactive protein serum levels in patients with migraine:a randomized clinical trial study[J]. CNS Neurol Disord Drug Targets,2018,17(6):430-438.
[15] Jr GS,Brayanov J,Williams G,et al. Anesthesia and postoperative respiratory compromise following major lower extremity surgery:implications for combat casualties[J]. Mil Med,2017,182(S1):78-86.
[16] Peeters B,Langouche L,Van GDB. Adrenocortical stress response during the course of critical illness[J]. Compr Physiol,2017,8(1):283-298.
[17] Ju HB,Kang EC,Jeon DW,et al. Associations among plasma stress markers and symptoms of anxiety and depression in patients with breast cancer following surgery[J]. Psychiatry Investig,2018,15(2):133-140.
[18] Sang XG,Wang ZY,Lin C,et al. Analysis of the mechanism by which nerve growth factor promotes callus formation in mice with tibial fracture[J]. Exp Therap Med,2017,13(4):1376-1380.