微螺钉种植体支抗因其临床效果好,植入部位灵活,无需患者过多配合成为正畸治疗中的普遍应用的方法[1]。临床上推磨牙向远中移动治疗不拔牙矫正牙齿在于选择稳定而简单的支抗[2]。传统的推磨牙向远中的方法或多或少的存在一定程度的支抗丧失,从而影响矫治效果[3]。近年来,微螺钉种植体支抗因其体积小,植入灵活,不需要患者配合等优点,临床效果好,被正畸医生和患者接受,越来越多的应用于临床[4]。本次研究拟探究上颌第二前磨牙和第一磨牙牙根之间植入种植钉与上颌第二磨牙颊侧骨皮质区植入种植钉推磨牙向远中移动的效果,初步评价种植钉支抗推磨牙远中移动上颌牙列的影响,以期筛选出较好的种植钉置入部位方法。现报告如下。
1 资料与方法
1.1 一般资料 选取2017年2月—2018年4月在我院口腔正畸科门诊就诊的拒绝拔牙矫治患者80例,采用随机数表法分为观察组(n=40)和对照组(n=40)。纳入标准:①上颌第2磨牙均萌出,均拔除上颌第三磨牙者;②牙槽骨无明显骨质密度异常者;③上下牙列为Ⅰ度拥挤者;④牙周状态良好,口腔卫生良好;⑤本研究经患者知晓后签署知情同意书。排除标准:①口腔不良习惯者,如薄龈生物型者,有夜磨牙、紧咬牙者;②合并严重的如凝血功能障碍、肝肾功能不全等全身系统性疾病者;③酗酒、重度吸烟(>20支/d)等不良习惯者;④ 邻牙有明显的牙周疾患者;⑤骨质疏松症、糖尿病等系统性疾病者;⑥存在影响日常口腔维护的生理或心理疾病;⑦依从性不良者。观察组中男性17例,女性23例,年龄20~58岁,平均(36.23±5.36)岁;上颌牙列拥挤:轻度30例,中度10例。对照组中男性15例,女性25例,年龄18~60岁,平均(36.77±5.11)岁;上颌牙列拥挤:轻度32例,中度8例。2组的临床资料比较差异无统计学意义(P>0.05),有可比性。
1.2 方法 观察组采用上颌第二磨牙颊侧骨皮质区植入Vector TAS自攻型钛合金微种植钉(卡瓦盛邦公司,规格10.0 mm×2.0 mm,编号6247427),对照组采用在上颌第二前磨牙与第一磨牙颊侧根部之间植入Vector TAS自攻型钛合金微种植钉(距平面约9 mm),先局部浸润麻醉后切开植入部位软组织与黏骨膜,在两磨牙间放置镍钛推簧,用于推上颌磨牙向远中移动,种植钉与尖牙的牵引钩被动结扎,在两磨牙远移到位后,放置种植钉并与牵引钩进行牵引,回收前牙。观察组在上颌第二磨牙近中颊根附近游离龈和附着龈移行处,应用直丝弓矫治技术(0.5588 mm×0.635 mm的MBT矫治器),将种植钉垂直骨面钻入1.0~1.5 mm,上颌弓丝为0.4572 mm×0.635 mm不锈钢方丝,保持种植钉与上颌平面成55~70 °,种植钉植入后,放置链圈牵引,整体远中移动上颌牙列。两组微种植钉的直径、长度、弹力圈拉开力值、水平推力值及其余操作均一致,术后2 d复诊牙齿有无无咬合痛及叩痛,术后1周复诊若种植钉未发生松动脱落松动则微种植体植入成功,失败则取出,改行另一组部位植入。植入成功后即刻拍摄牙根尖片,确保牙根、牙周膜没有受到微种植钉损伤。随后复查,每4周复诊1次。
1.3 测量方法与观察指标 比较矫治前后的头颅定位侧位片变化进行初步评价。X线头影测量分析:分别在治疗前与种植钉施力3个月后分别测量分析头颅定位侧位片。设定X轴参照腭平面,Y轴参照翼上颌裂点的最下点到腭平面的垂线[5]。测量参数:①上颌中切牙切缘距离Y轴(U1-Y);②上颌中切牙切缘距离X轴(U1-X);③上颌第一磨牙牙冠近中面最突点到X 轴的距离(U6-X);④上颌第一磨牙牙冠近中面最突点距离Y轴(U6′-Y)与上颌第一磨牙近中根尖点距离Y轴(U6″-Y);⑤上颌第一磨牙远中倾斜角度(MTD),即矫治前后上颌第一磨牙近中根尖点和牙冠近中面最突点连线间的夹角。同时测量矫治前后软组织侧貌标志点(面型角、鼻唇角、上唇突度、下唇突度)的变化。
1.4 统计学方法 应用SPSS 19.0统计软件处理数据。计量资料比较采用独立样本t检验和配对t检验;计数资料比较采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1 2组患者种植钉首次松动率比较 观察组患者的共植入种植钉89枚,松动7枚,松动率为8.98%,对照组患者的共植入种植钉86枚,松动15枚,松动率为12.36%(χ2=3.406,P=0.065)(Mantel Haenszel未校正法)。
2.2 2组植入种植钉矫治前后的测量项目变化比较 矫治前,2组患者的U1-X、U1-Y、U6-X、U6′-Y及U6″-Y比较,差异无统计学意义(P>0.05);矫治后,对照组患者的U6′-Y、U6″-Y较矫治前明显减小,而观察组的U1-Y、U6′-Y、U6″-Y较矫治前明显减小,同时观察组的U1-Y、U6″-Y明显低于对照组差异有统计学意义(P<0.05)。见表1。
表1 2组植入种植钉矫治前后的测量项目变化比较
Table 1 Comparison of measurement items before and after treatment of implanted nails in two groups ![]()
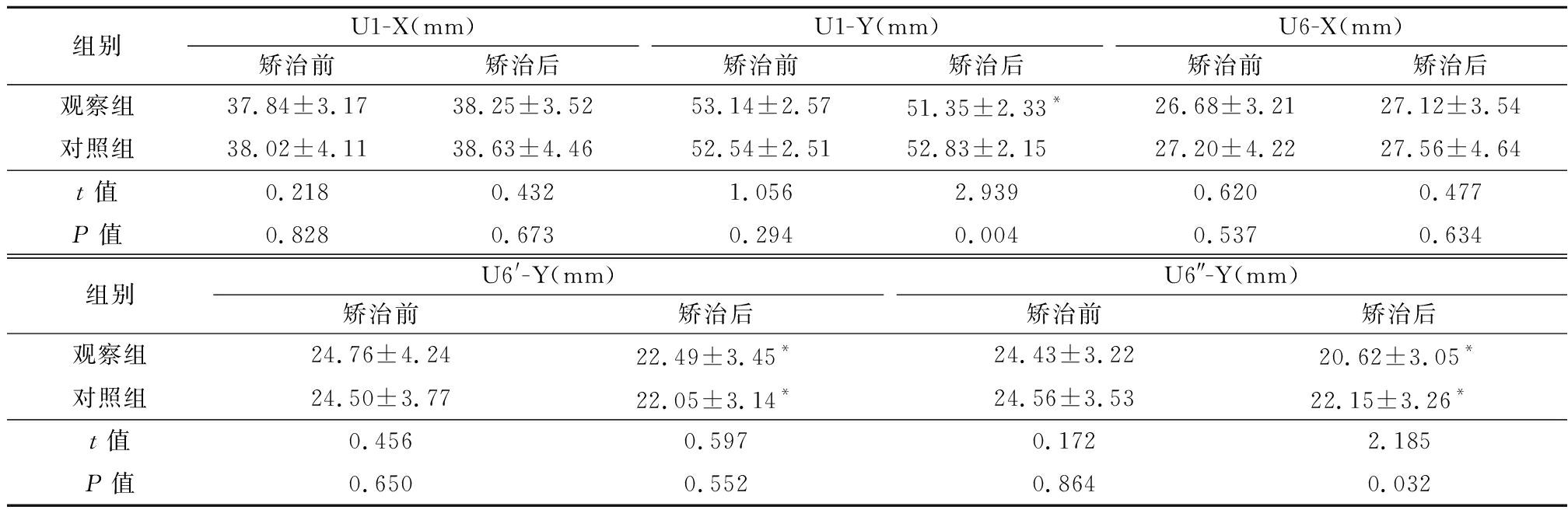
组别U1-X(mm)矫治前矫治后U1-Y(mm)矫治前矫治后U6-X(mm)矫治前矫治后观察组37.84±3.1738.25±3.5253.14±2.5751.35±2.33*26.68±3.2127.12±3.54对照组38.02±4.1138.63±4.4652.54±2.5152.83±2.1527.20±4.2227.56±4.64t值0.2180.4321.0562.9390.6200.477P值0.8280.6730.2940.0040.5370.634组别U6'-Y(mm)矫治前矫治后U6″-Y(mm)矫治前矫治后观察组24.76±4.2422.49±3.45*24.43±3.2220.62±3.05*对照组24.50±3.7722.05±3.14*24.56±3.5322.15±3.26* t值0.4560.5970.1722.185P值0.6500.5520.8640.032
*P值<0.05与矫治前比较(配对t检验)
2.3 2组患者种植钉施力矫治前后测量参数差值比较 2组患者的U1-Y、U6-X、U6′-Y、U6″-Y及MTD差值比较有统计学意义(P<0.05),观察组的MTD明显小于对照组(P<0.05),而U1-X差值比较差异无统计学意义(P>0.05)。见表2。
表2 2组患者种植钉施力矫治前后测量参数差值比较
Table 2 Comparison of measurement parameters before and after treatment of implanted nails in two groups of patients ![]()
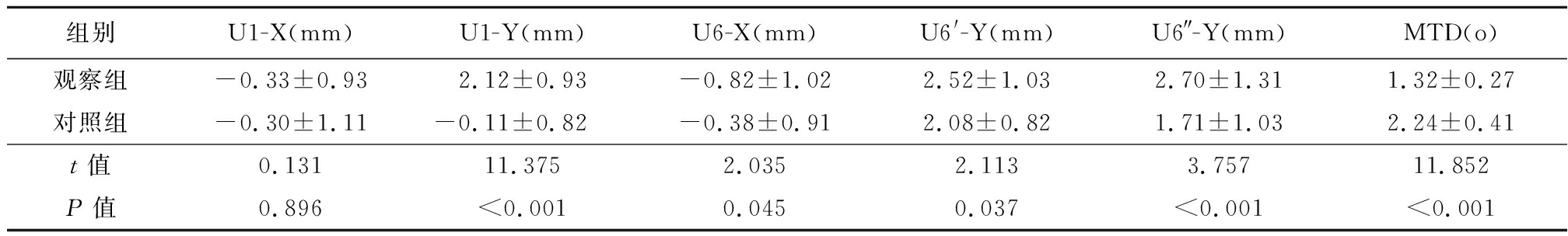
组别U1-X(mm)U1-Y(mm)U6-X(mm)U6'-Y(mm)U6″-Y(mm)MTD(o)观察组-0.33±0.932.12±0.93-0.82±1.022.52±1.032.70±1.311.32±0.27对照组-0.30±1.11-0.11±0.82-0.38±0.912.08±0.821.71±1.032.24±0.41t值0.13111.3752.0352.1133.75711.852P值0.896<0.0010.0450.037<0.001<0.001
2.4 2组患者矫治前后软组织侧貌标志点的变化比较 矫治前,2组患者的面型角、鼻唇角、上唇突度、下唇突度比较差异无统计学意义(P>0.05);矫治后,2组的面型角、鼻唇角、上唇突度较矫治前明显改善(P<0.05),而下唇突度无明显变化(P>0.05),观察组的面型角、鼻唇角、上唇突度改善幅度明显优于对照组,差异有统计学意义(P<0.05)。见表3。
表3 2组永久修复和复诊时的PES评分与5个参数评分比较
Table 3 Comparison of PES scores and 5 parameter scores in permanent repair and follow-up of two groups ![]()
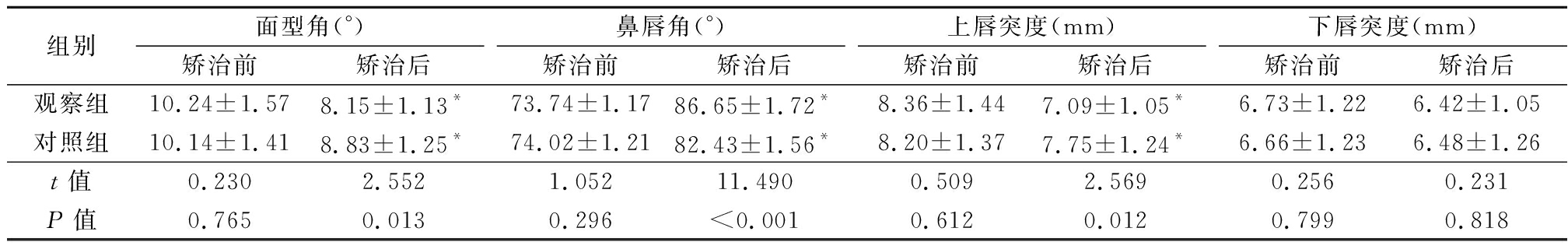
组别面型角(°)矫治前矫治后鼻唇角(°)矫治前矫治后上唇突度(mm)矫治前矫治后下唇突度(mm)矫治前矫治后观察组10.24±1.578.15±1.13*73.74±1.1786.65±1.72*8.36±1.447.09±1.05*6.73±1.226.42±1.05对照组10.14±1.418.83±1.25*74.02±1.2182.43±1.56*8.20±1.377.75±1.24*6.66±1.236.48±1.26t值0.2302.5521.05211.4900.5092.5690.2560.231P值0.7650.0130.296<0.0010.6120.0120.7990.818
*P值<0.05与矫治前比较(配对t检验)
3 讨 论
目前,在临床正畸上各类疑难错颌的矫治多采用种植钉植入支抗,因其异物感小、即刻加载、稳定性好等特点[6]。由于拔牙会对正畸者的牙软组织侧貌、唇部的丰满度造成明显的影响,而不拔牙矫治中应用推磨牙向远中移动来保证侧貌美学故受到广泛的欢迎[7]。在推磨牙向远中的过程中,应用头帽口外弓、Nance腭托、下颌舌弓等支抗方法在支抗丧失后引起前牙唇倾、唇移及口唇凸出等并发症,影响侧貌美学[8]。为避免上述情况,近年来发展的微种植体置入支抗具有创伤小,植入部位灵活,异物感小,取出快捷,不影响植入者的日常生活,被广泛的推广应用。大量文献显示,应用微种植钉推磨牙向远中移动的更接近牙根处,借助种植钉施加的内收力促使磨牙向远中移动,实现整个上颌牙弓进行远中移动与内收,期间种植钉脱落相对较少,稳定性良好,微种植钉植入颧牙槽嵴处优势更明显,可能归因于颧牙槽嵴较牙槽骨骨密质度高,骨量更大,颊侧骨皮质更厚[9-11]。对于骨性错颌牙列轻中度拥挤病例可以采用不拔牙的方式矫治远中移动上颌磨牙,因为若采用双颌拔牙会缩小双颌牙弓,覆盖前牙覆颌关系而内收上前牙,过度直立上颌前牙牙轴而丧失前牙切导斜度,进而加重面型恶化[12]。故临床医生多采用种植钉远移上颌牙列来矫正错颌畸形,但是种植钉植入不同部位对远移上颌牙列的效果差异较大。
随着种植钉技术的发展,关于种植钉植入部位对整体远中移动上颌牙列的效果也引起广泛的关注。何昌平等[13]采用种植体支抗推磨牙向后矫正骨性Ⅱ类二次矫治,5年前曾做过拔牙固定矫治者,通过双侧种植体支抗的运用实现了16例直立、远移,上前牙实现的较多的压低,并稳定了上颌前牙的垂直向,明显改善了露龈笑。王巧静等[14]采用选择骨性Ⅰ、Ⅱ、Ⅲ类患者的锥形束CT数据,结果显示颌距牙槽嵴高度4~8 mm的第一磨牙与第二前磨牙间,下颌距牙槽嵴高度超过4 mm的第一和第二磨牙间的根尖间隔区域是相对安全的植入部位,不同矢状骨面型后牙区植入微种植体的安全区域存在一定差异。目前,临床医生通常在患者上颌第二双尖牙与第一前磨牙之间植入种植钉,可以增强拔牙者的支抗效果,但阻挡了上颌牙列者的第二双尖牙牙根的整体远中移动[15]。张倩倩等[16]研究测量了上颌颧牙槽嵴下区骨质区域的面积,提出了在颧牙槽嵴区域植入种植钉的方法,分析微种植体植入过程中穿通上颌窦或损伤牙根的风险,有效地避免了牙根对上颌牙列远中移动的影响。随着临床上引入锥形束CT可以更清晰的认识种植钉的植入部位,对于临床多采用在上颌第二前磨牙与第一磨牙颊侧根部之间植入自攻型钛合金微种植钉,认为其骨皮质最厚,且位置越高,骨皮质厚度越厚[17-18]。也有研究通过锥形束CT及骨量分析发现,种植钉植入上颌第二磨牙近中颊根处会相对更安全[19]。本研究显示,矫治后,对照组患者的U6′-Y、U6″-Y较矫治前明显减小,这提示上颌磨牙远中移动伴明显倾斜,上颌切牙无远中移动,上颌磨牙及切牙垂直向无明显改变,故后期需调整种植钉将磨牙远移后再内收前牙;而观察组的U1-Y、U6′-Y、U6″-Y较矫治前明显减小,以及MTD明显小于对照组,同时观察组的U1-Y、U6″-Y明显低于对照组,提示上颌切牙、磨牙明显远中移动,伴上颌磨牙倾斜,切牙及磨牙垂直向变化不大,第一磨牙在远中移动时倾斜最为明显,上颌牙列远中移动最为显著。2组患者的U1-Y、U6-X、U6′-Y、U6″-Y及MTD差值比较差异无统计学意义(P<0.05)。最后,本研究结果显示,矫治后,观察组的面型角、鼻唇角、上唇突度改善幅度明显优于对照组,说明其施力方向更接近平面,垂直向分力减小水平向分力增大,进一步提示上颌第二磨牙颊侧骨皮质区植入种植钉推磨牙向远中移动效果更高。
综上所述,在上颌第二前磨牙和第一磨牙牙根之间植入种植钉,上颌第一磨牙产生明显远中倾斜移动,而在上颌第二磨牙颊侧骨皮质区植入种植钉推磨牙向远中移动效果更好。故临床上应用种植钉远中移动上颌牙列应基于患者错颌畸形的特征,同时结合上颌骨磨牙区的骨量等情况,制定种植钉植入方式来改善上颌牙列种植钉向远中移动效果。
[1] 杜雨晴,崔涛,于艳玲,等.微种植体支抗远移上颌磨牙在成人安氏Ⅱ1错![]() 拔牙矫治中的疗效[J].青岛大学医学院学报,2017,53(2):186-189.
拔牙矫治中的疗效[J].青岛大学医学院学报,2017,53(2):186-189.
[2] 何淞,王亚楠,瞿杨,等.种植体支抗关闭拔牙间隙磨牙位移趋势的有限元研究[J].重庆医学,2016,45(14):1886-1888.
[3] 郭蕾,董世涛,李英英.改良热牙胶充填技术治疗上颌第一前磨牙的临床效果评价[J].河北医科大学学报,2017,38(3):346-349.
[4] 王茜,李光辉,余炜伟,等.两种植入部位远移上颌磨牙的种植钉稳定性与侧貌美学比较[J].中华医学美学美容杂志,2018,24(2):94-96.
[5] 杨偲偲,黄远亮,张蕾.应用CBCT评价隐形矫治技术远中移动上颌磨牙的临床疗效[J].口腔材料器械杂志,2016,25(2):86-90.
[6] 柯正建,杨丽荣,罗远,等.种植体支抗在正畸治疗中的应用及稳定性分析[J].贵州医药,2018,42(6):719-721.
[7] 周雪中,岑婉静,孔卫东.内收前牙时微种植钉调控牙合平面的有限元分析[J].实用口腔医学杂志,2017,33(3):316-321.
[8] 马杰.2种位置微种植钉支抗推上颌磨牙向远中移动的效果对比[J].实用临床医药杂志,2017,21(7):133-134.
[9] 武广增.《实用口腔正畸临床技术图谱》[J].实用口腔医学杂志,2016,32(4):536.
[10] 刘艳娥,王学玲,孟宪敏,等.不同部位种植支抗压低并内收上前牙的临床研究[J].解放军医学院学报,2016,37(8):837-841.
[11] 贾雪婷,黄晓峰.84枚支抗种植体周围颧牙槽嵴区解剖结构的锥形束CT分析[J].中华口腔医学杂志,2018,53(1):8-12.
[12] 韩人远.应用微型种植体支抗治疗92例口腔正畸患者的疗效分析[J].武警后勤学院学报(医学版),2016,25(12):1026-1028.
[13] 何昌平,喻凤,张向凤,等.种植体支抗推磨牙向后矫正骨性Ⅱ类二次矫治病例[J].中华口腔正畸学杂志,2016,23(4):232-234.
[14] 王巧静,黄振贤,潘颖丹,等.不同矢状骨面型后牙微种植体植入安全区研究[J].实用口腔医学杂志,2017,33(5):661-664.
[15] 陈畅,王晨曦,杨建浩,等.舌侧矫治近中移动下颌第二磨牙的三维有限元分析[J].中华口腔医学杂志,2017,52(12):735-739.
[16] 张倩倩,侯凤春,于艳玲.微种植体植入颧牙槽嵴区域的风险分析[J].中华口腔正畸学杂志,2018,25(1):8-11.
[17] 张夫波,黄彩平,于锋.微种植钉作支抗压低伸长磨牙在牙列缺损修复中的应用效果观察[J].浙江医学,2018,40(19):76-77.
[18] 惠娜娜,王智伟,罗晶,等.不同支抗对成人安氏Ⅱ类高角病例垂直向控制的比较[J].牙体牙髓牙周病学杂志,2016,26(5):309-312.
[19] 田国永,鹿国英,吕志军.微钛钉种植体支抗和传统支抗矫正上颌前突畸形的疗效比较[J].海南医学,2017,28(15):2448-2450.