据流行病学调查显示,国内慢性肾脏病发病率约为10.8%,而慢性肾衰竭患病率呈逐年上升趋势[1]。矿物质-骨异常是慢性肾衰竭患者最常见的并发症之一,尤其是长期接受透析治疗的患者更易继发矿物质-骨异常,临床表现为继发性甲状旁腺功能亢进、钙磷代谢紊乱、骨质破坏等,可引起血管钙化、心瓣膜病变及不良心血管事件发生风险增加,严重威胁患者生命安全[2]。明确慢性肾衰竭透析患者发生矿物质-骨异常的危险因素对早期对症干预及改善患者预后具有重要意义。研究显示,尿酸(uric acid,UA)作为嘌呤代谢的最终产物,与痛风、血管钙化具有相关性;成纤维细胞生长因子23(fibroblast growth factor-23,FGF-23)对调节血磷水平具有重要作用,而Ⅰ型胶原羧基端肽β特殊序列(type I collagen carboxy terminal peptide β special sequence,β-CTX)作为存在于骨细胞外基质中的氨基酸衍生物,与骨质吸收相关[3-4]。而目前尚未有研究直接探讨上述指标与慢性肾衰竭透析患者并发矿物质-骨异常的关系,基于此,本文展开相关研究,报告如下。
1 资料与方法
1.1 一般资料 纳入2017年3月—2018年12月于我院收治的80例慢性肾衰竭透析患者为研究对象,开展回顾性分析。80例患者中,男性46例,女性34例;年龄43~72岁,平均(60.82±7.34)岁。
本研究获医院医学伦理委员会批准。
1.2 纳入标准及排除标准 纳入标准:①患者均符合慢性肾衰竭临床诊断标准[5];②规律透析治疗时间≥3个月;③临床资料完整。排除标准:①急性肾损伤、慢性肾病急性加重患者;②伴全身严重感染、肝病、严重营养不良者;③合并原发性甲状旁腺功能亢进症、多发性骨髓瘤、恶性骨肿瘤史者;④合并意识障碍或精神疾病;⑤病情不稳定、近期有大手术者;⑥长期应用糖皮质激素类药物治疗患者。
1.3 方法 收集患者一般资料,包括性别、年龄、体重指数、吸烟及饮酒史、原发病、磷结合剂使用情况、活性维生素D使用情况、透析龄等,并统计实验室检查指标[尿酸(uric acid,UA)、β-CTX等]。实验室指标检查方法:采用酶联免疫吸附法定量测定FGF-23水平,试剂盒购自北京科瑞美科技有限公司;采用电化学发光法检测血清β-CTX水平,试剂盒购自美国罗氏公司;采用免疫比浊法检测UA水平,试剂盒购自美国雅培公司;采用美国雅培公司生产的Ci82000型自动生化分析仪及配套试剂盒检测三酰甘油(triglyceride,TG)、高密度脂蛋白胆固醇(high density lipoprotein,HDL-C)、低密度脂蛋白胆固醇(low density lipoprotein,LDL-C)水平;根据酶动力法测定血肌酐(serum creatinine,SCr)水平,试剂盒购自北京盈东生物技术有限公司;采用美国贝克曼BACKMAN Array 360全自动特种蛋白分析仪,以散射速率比浊法检测血清白蛋白(serum albumin,SA),比色法测定血红蛋白(hemoglobin,Hb)水平,上述试剂盒均购自北京柏定生物工程有限公司。
1.4 观察指标 分析慢性肾衰竭透析患者矿物质-骨异常发生情况。采用自动生化分析仪测定血清钙、血清磷水平;采用化学发光法检测血浆全段甲状旁腺激素水平,上述试剂盒均购自上海纪宁生物科技有限公司;计算血校正钙水平,校正钙(mmol/L)=血清总钙(mmol/L)+0.2×[4-SA(g/L)/10]。参照相关资料[6],慢性肾衰竭透析患者血校正钙控制目标在2.10~2.37 mmol/L;血磷控制目标在1.13~1.78 mmol/L;全段甲状旁腺激素控制目标在150~300 ng/L,以上述指标中任意一项超出控制范围为矿物质-骨异常。按照患者是否发生矿物质-骨异常,分为矿物质-骨异常组和非矿物质-骨异常组,分析慢性肾衰竭透析患者矿物质-骨异常的独立影响因素。
1.5 统计学方法 应用SPSS 22.0统计软件处理数据。计量资料比较采用成组设计的t检验;计数资料比较采用χ2检验;采用多因素Logistic回归分析法分析慢性肾衰竭透析患者矿物质-骨异常的独立影响因素。P<0.05为差异有统计学意义。
2 结 果
2.1 慢性肾衰竭透析患者矿物质-骨异常发生情况分析 80例慢性肾衰竭透析患者中存在矿物质-骨异常者共44例,占55.00%,纳入矿物质-骨异常组;36例校正钙、血磷、全段甲状旁腺激素水平均达标,占45.00%,纳入非矿物质-骨异常组。
2.2 影响慢性肾衰竭透析患者矿物质-骨异常的单因素分析 矿物质-骨异常组年龄、透析龄及SA、UA、FGF-23均显著高于非矿物质-骨异常组(P<0.05),β-CTX显著低于非矿物质-骨异常组(P<0.05);两组性别、体重指数、原发病、透析频次等比较差异均无统计学意义(P>0.05),见表1。
表1 影响慢性肾衰竭透析患者矿物质-骨异常的单因素分析
Table 1 Univariate analysis of mineral bone abnormalities in patients with chronic renal failure undergoing hemodialysis
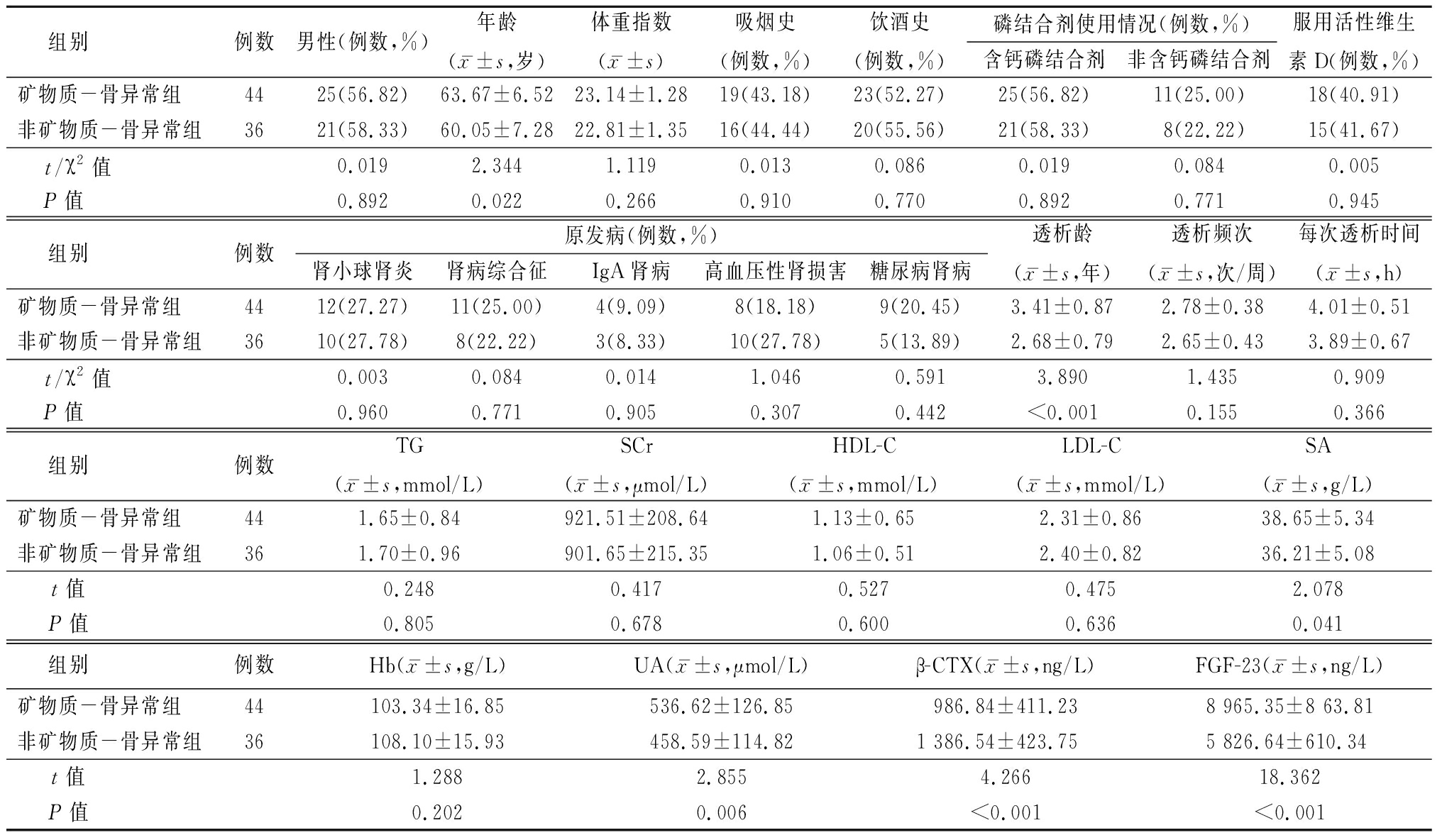
组别 例数男性(例数,%)年龄(x-±s,岁)体重指数(x-±s)吸烟史(例数,%)饮酒史(例数,%)磷结合剂使用情况(例数,%)含钙磷结合剂非含钙磷结合剂服用活性维生素D(例数,%)矿物质-骨异常组 4425(56.82)63.67±6.5223.14±1.2819(43.18)23(52.27)25(56.82)11(25.00)18(40.91)非矿物质-骨异常组3621(58.33)60.05±7.2822.81±1.3516(44.44)20(55.56)21(58.33)8(22.22)15(41.67)t/χ2值 0.0192.3441.1190.0130.0860.0190.0840.005P值 0.8920.0220.2660.9100.7700.8920.7710.945组别 例数原发病(例数,%)肾小球肾炎肾病综合征IgA肾病高血压性肾损害糖尿病肾病透析龄(x-±s,年)透析频次(x-±s,次/周)每次透析时间(x-±s,h)矿物质-骨异常组 4412(27.27)11(25.00)4(9.09)8(18.18)9(20.45)3.41±0.872.78±0.384.01±0.51非矿物质-骨异常组3610(27.78)8(22.22)3(8.33)10(27.78)5(13.89)2.68±0.792.65±0.433.89±0.67t/χ2值 0.0030.0840.0141.0460.5913.8901.4350.909P值 0.9600.7710.9050.3070.442<0.0010.1550.366组别 例数TG(x-±s,mmol/L)SCr(x-±s,μmol/L)HDL-C(x-±s,mmol/L)LDL-C(x-±s,mmol/L)SA(x-±s,g/L)矿物质-骨异常组 441.65±0.84921.51±208.641.13±0.652.31±0.8638.65±5.34非矿物质-骨异常组361.70±0.96901.65±215.351.06±0.512.40±0.8236.21±5.08t值 0.2480.4170.5270.4752.078P值 0.8050.6780.6000.6360.041组别 例数Hb(x-±s,g/L)UA(x-±s,μmol/L)β-CTX(x-±s,ng/L)FGF-23(x-±s,ng/L)矿物质-骨异常组 44103.34±16.85536.62±126.85986.84±411.238 965.35±8 63.81非矿物质-骨异常组36108.10±15.93458.59±114.821 386.54±423.755 826.64±610.34t值 1.2882.8554.26618.362P值 0.2020.006<0.001<0.001
2.3 多因素Logistic回归分析 将慢性肾衰竭透析患者矿物质-骨异常(否=0,是=1)作为因变量,以年龄(<62岁=0,≥62岁=1)、透析龄(<3.05年=0,≥3.05年=1)、SA(≤37.43 g/L=0,>37.43 g/L=1)、UA(≤497.61 μmol/L=0,>497.61 μmol/L=1)、β-CTX(≥1 186.69 ng/L=0,<1 186.69 ng/L=1)、FGF-23(<7 396.00 ng/L=0,≥7 396.00 ng/L=1)作为自变量,纳入Logistic回归分析模型,结果显示,年龄、透析龄、UA、β-CTX、FGF-23是慢性肾衰竭透析患者矿物质-骨异常的独立影响因素(P<0.05),见表2。
表2 影响慢性肾衰竭透析患者矿物质-骨异常的多因素Logistic回归分析
Table 2 Multivariate Logistic regression analysis of mineral bone abnormalities in patients
with chronic renal failure undergoing hemodialysis
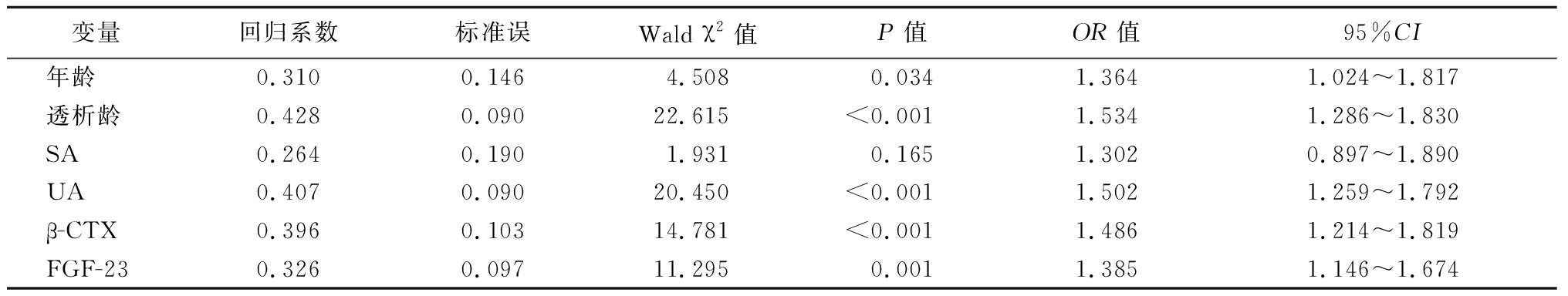
变量回归系数标准误Wald χ2值P值OR值95%CI年龄0.3100.1464.5080.0341.3641.024~1.817透析龄0.4280.09022.615<0.0011.5341.286~1.830SA0.2640.1901.9310.1651.3020.897~1.890UA0.4070.09020.450<0.0011.5021.259~1.792β-CTX0.3960.10314.781<0.0011.4861.214~1.819FGF-230.3260.09711.2950.0011.3851.146~1.674
3 讨 论
矿物质-骨异常是慢性肾衰竭透析患者常见严重并发症,主要表现为钙、磷、甲状旁腺激素或维生素D代谢异常,血管或软组织钙化,骨矿化,骨强度异常等[7]。并发矿物质-骨异常会加速病情进展,且相关血管钙化造成的心血管疾病是导致患者死亡的最主要原因之一[8]。本研究对80例慢性肾衰竭透析患者展开调查,发现55.00%的患者存在矿物质-骨异常,与陈虎等[9]报道相似。Luca等[10]研究也显示,临床维持性血液透析患者校正钙及血磷达标率较低,而低钙、高磷仍是患者最突出的问题。明确慢性肾衰竭透析患者合并矿物质-骨异常的危险因素对改善患者预后具有重要价值。研究显示,β-CTX、UA、FGF-23分别与骨质、血管钙化及血磷水平相关[11]。但尚未有研究直接探讨上述指标与慢性肾衰竭透析患者矿物质-骨异常的关系,故本文就此展开相关研究。
本研究结果显示,年龄、透析龄是慢性肾衰竭透析患者矿物质-骨异常的独立影响因素,与张小红等[12]研究结果相符。Graciolli等[13]也证实高龄是全段甲状旁腺激素下降的独立危险因素。高龄患者多存在内分泌系统紊乱,包括甲状旁腺功能减退、全段甲状旁腺激素分泌减少,且消化功能下降,对蛋白质的吸收较少,可诱发低磷血症。而透析龄延长可使矿物质代谢紊乱,这与患者日渐降低的残余肾功能及甲状旁腺功能下降有关。
本研究结果显示,UA、FGF-23是慢性肾衰竭透析患者矿物质-骨异常的独立影响因素,与Zheng等[14]研究相似。尿酸是嘌呤代谢的终产物,研究证实其与血管钙化的发生有关,而尿酸升高是慢性肾衰竭进展和患者死亡的独立危险因素[15]。多项研究发现,尿酸与钙、磷、FGF-23、甲状旁腺激素具有相关性,如在原发性甲状旁腺功能亢进患者中发现血尿酸和钙水平呈正相关[16-17]。FGF-23对维持正常血清磷水平具有重要作用,慢性肾病患者FGF-23水平升高可增加尿磷酸盐排泄,降低血清磷酸盐水平,减少25-二羟维生素D形成,增加甲状旁腺激素分泌,而尿酸水平与FGF-23呈正相关[18]。UA、FGF-23与矿物质代谢紊乱、血管钙化存在关联,检测UA、FGF-23水平对评估慢性肾衰竭透析患者矿物质-骨异常发生风险具有价值。
本研究结果显示,β-CTX是慢性肾衰竭透析患者矿物质-骨异常的独立影响因素,与张睿等[19]研究相似。β-CTX是氨基酸衍生物,存在于骨细胞外基质中,骨胶原蛋白降解后释放到血液中,可反映骨吸收变化;通常β-CTX上升提示骨转换率升高,骨吸收增加,反之则提示骨转换率低下,骨吸收下降。张少崇等[20]研究显示,矿物质-骨异常患者β-CTX显著低于非矿物质-骨异常患者,β-CTX与骨代谢异常存在一定相关性。而甲状旁腺素是影响β-CTX水平的重要因素,甲状旁腺素过高可直接作用于骨骼,加快骨转换,造成骨矿物质丢失,促使骨吸收显著增加[21]。β-CTX水平的测定对慢性肾衰竭透析合并矿物质-骨异常患者早期判断具有重要临床价值。
综上所述,年龄、透析龄、UA、β-CTX、FGF-23是慢性肾衰竭透析患者矿物质-骨异常的独立影响因素,临床应对高危患者加强防范,定期监测上述血清生化指标,及时调整用药及透析处方,有效控制血清钙、磷水平,改善患者预后。
[1] 张乐,汪亚玲,夏加伟,等.连续性血液净化在艾滋病伴急性肾衰竭并MODS的应用[J].昆明医科大学学报,2019,40(8):107-111.
[2] 漆映辉,倪兆慧,曲晓璐,等.不同血液净化技术的联合应用对维持性血液透析患者矿物质和骨异常的影响[J].中国血液净化,2016,15(2):72-76.
[3] Kenichi A,Takaaki K,Kazuhiro S. Biological and clinical effects of calciprotein particles on chronic kidney disease-mineral and bone disorder[J]. Int J Endocrinol,2018,27(3):11-16.
[4] Xiaohong M,Liqun H. The intervention effect of zuogui pill on chronic kidney disease-mineral and bone disorder regulatory factor[J]. Biomed Pharmacother,2018,10(6):54-60.
[5] 中国中西医结合学会肾脏疾病专业委员会.慢性肾衰竭中西医结合诊疗指南[J].中国中西医结合杂志,2015,35(9):1029-1033.
[6] 王莉,李贵森,刘志红.中华医学会肾脏病学分会《慢性肾脏病矿物质和骨异常诊治指导》[J].肾脏病与透析肾移植杂志,2013,22(6):554-559.
[7] 朱晓宇,姜丽丽,魏玉丹,等.尿酸与慢性肾脏病-矿物质和骨代谢异常的研究进展[J].中国全科医学,2020,23(5):511-515.
[8] 何莉,黄燕林,赵萍.腹膜透析患者矿物质和骨异常非疾病性相关因素分析[J].实用医学杂志,2019,35(24):3853-3858.
[9] 陈虎,王德光,钱光荣,等.安徽省维持性血液透析患者矿物质和骨异常现状调查[J].中华肾脏病杂志,2015,31(7):509-515.
[10] Luca N,Ursula K,Francesco B,et al. Detecting high-risk chronic kidney disease-mineral bone disorder phenotypes among patients on dialysis:a historical cohort study[J]. Nephrol Dial Transplant,2019,34(4):682-691.
[11] 江杰,李仪,周红梅,等.血液透析患者血清FGF23水平的影响因素及其与矿物质骨代谢异常的关系研究[J/CD].中华肾病研究电子杂志,2018,7(3):111-115.
[12] 张小红,陈财铭,万建新.非透析慢性肾脏病患者骨量异常与血管钙化的危险因素[J].中华肾脏病杂志,2017,33(2):100-105.
[13] Graciolli FG,Neves KR,Barreto F,et al. The complexity of chronic kidney disease-mineral and bone disorder across stages of chronic kidney disease[J]. Kidney Int,2017,91(6):1436-1446.
[14] Zheng S,Chen Y,Zheng Y,et al. Correlation of serum levels of fibroblast growth factor 23 and klotho protein levels with bone mineral density in maintenance hemodialysis patients[J]. Eur J Med Res,2018,23(1):17-18.
[15] 刘倩,谭鹤长.FGF-23因子水平的影响因素分析及其与矿物质骨代谢异常的关系[J].广东医学,2019,40(16):2363-2366.
[16] 张洋洋,陈宇,杨佩钿,等.维持性血液透析患者血管钙化和血清骨硬化蛋白的相关因素[J].实用医学杂志,2018,34(23):3917-3920.
[17] Grahame JE. Chronic kidney disease mineral and bone disorders; controversies and directions[J]. Nephrology,2017,22(2):5-8.
[18] 陈崴,余学清.慢性肾脏病透析患者高磷血症管理的挑战与进展[J].中华肾脏病杂志,2018,34(11):867-871.
[19] 张睿,张艾佳.维持性血液透析患者慢性肾脏病-矿物质及骨代谢异常[J].中国老年学杂志,2019,39(17):4281-4283.
[20] 张少崇,汪年松.低钙透析液对腹膜透析患者矿物质和骨代谢的影响[J].中华肾脏病杂志,2015,31(5):393-394.
[21] Apertrii M,Goldsmith D,Nistor I,et al. Impact of surgical parathyroidectomy on chronic kidney disease-mineral and bone disorder(CKD-MBD)-A systematic review and meta-analysis[J]. PLoS One,2017,12(11):e187025.