呼吸机相关性肺炎(ventilator-associated pneumonia,VAP)是指机械通气48 h后至拔管后48 h内发生的肺炎,是医院获得性肺炎中的常见类型,也是机械通气的常见并发症[1-4]。该病的出现可能导致患者脱机失败,延长住院时间,对患者的生命安全造成较大的威胁。有研究通过统计发现,VAP的病死率超过20%,尤其是ICU患者,合并VAP的ICU患者病死率超过50%[2]。因此引起了临床医学的重视。引发VAP的相关因素有很多,包括年龄、慢性肺部疾病、排痰困难、机械通气时间长、长期服用抗生素、长期使用质子泵抑制剂等。目前临床尚未确定确定该病的金标准,主要是通过影像学检查、临床症状、实验室检查以及微生物检查来诊断。因此需要寻找一种有效的检查方法来提高VAP的临床诊断准确率[3]。肺部超声评分主要是根据超声检查结果对患者的肺功能状况进行评估。简化临床肺部感染评分主要是根据临床症状、影像学检查以及微生物检查结果进行评估的一种方法[4]。目前临床研究中主要是对上述两种评分进行单一评价,缺乏两种评分的对照分析研究。因此,本研究选取医院ICU收治的VAP患者100例,分析肺部超声评分与简化临床肺部感染评分对VAP早期诊断与预后评估的价值,报告如下。
1 资料与方法
1.1 一般资料 选取2018年1月—2019年12月医院ICU收治VAP患者100例,其中男性56例,女性44例;年龄23~78岁,平均(64.5±10.3)岁;机械通气时间为3~65 d,平均(16.5±3.2) d。入选标准:机械通气时间>48 h,胸部X线片检查有新的或进展浸润性阴影,且符合以下症状中两种:体温>38 ℃或<36 ℃;白细胞计数(white blood cell count,WBC)>10×109/L或<4×109/L;氧合指数<300;气道分泌物明显增多且实验室培养结果呈阳性。排除标准:原有疾病为肺部感染、气胸、间质性肺病患者。
本研究经医院伦理委员会批准。所有患者和家属均对本次研究知情并签署同意书。
1.2 方法 肺部超声评分具体措施为:使用彩色超声仪,探头频率为1~5 MHz,将胸分为12个区,每区病变程度由低到高分别记作0~3分,扫查每个区域并将该区域的最高值作为记录值,记录每个分区的分值,然后将12个区域分值合计即为肺部超声评分。总分值为36分,分数越高代表肺组织病变越严重。
简化临床肺部感染评分具体措施为[5]:主要是针对体温、血WBC、胸部X线片、氧合指数等指标进行观察,总分为10分,分数越高代表肺部感染程度越严重。
胸部CT检查:使用16层螺旋CT,电压120 kV,电流200 mA,层厚5 mm,间距5 mm进行检查。所有患者操作步骤及结果均由同一组医师进行与判读。
1.3 观察指标 观察肺部超声评分以及简化临床肺部感染评分在VAP中的诊断准确率。同时观察患者两组患者肺部超声评分以及简化临床肺部感染评分与WBC、降钙素原(procalcitonin,PCT)以及高敏C反应蛋白(high sensitive C-reaction protein,hs-CRP)的变化,收集患者一般资料,记录诊断后28 d内死亡或存活情况,并分析肺部超声评分以及简化临床肺部感染评分与VAP患者预后的预测价值。
胸部CT阳性表现:新增大片状、斑片状高度密度影,可见空气支气管症、小叶间隔增厚、磨玻璃影等;可见胸膜下渗出、胸膜线增厚等。
1.4 统计学方法 应用SPSS 22.0统计学软件分析数据。计量资料比较采用t检验,计数资料比较采用χ2检验,预测价值通过受试者工作特征曲线(receiver operator characteristic curve,ROC)评估,曲线下面积(area under curve,AUC)0.5~0.7时预测准确性低,0.7~0.9时有一定准确性,>0.9准确性较高。P<0.05为差异有统计学意义。
2 结 果
2.1 三种评分在VAP临床诊断中的准确率差异 肺部超声评分、简化临床肺部感染评分、胸部CT诊断VAP均具有较高准确率,但是三组间比较差异无统计学意义(P>0.05),见表1。
表1 三种评分在VAP临床诊断中的准确率差异
Table 1 Differences in the accuracy of the three scores
in VAP clinical diagnosis (n=100)

方法诊断例数诊断准确率(%)肺部超声评分9393.0简化临床肺部感染评分9090.0胸部CT9595.0χ2值1.190P值0.275
2.2 患者治疗不同时间各指标差异 患者治疗7 d时肺部超声评分以及简化临床肺部感染评分与WBC、PCT以及hs-CRP均明显低于治疗3 d,且比较差异有统计学意义(P<0.05),见表2。
表2 患者治疗不同时间肺部超声评分以及简化临床肺部感染评分与WBC、PCT以及hs-CRP的变化
Table 2 The changes of lung ultrasound score at different time of treatment and changes
in simplified clinical pulmonary infection scores,WBC,PCT and hs-CRP![]()
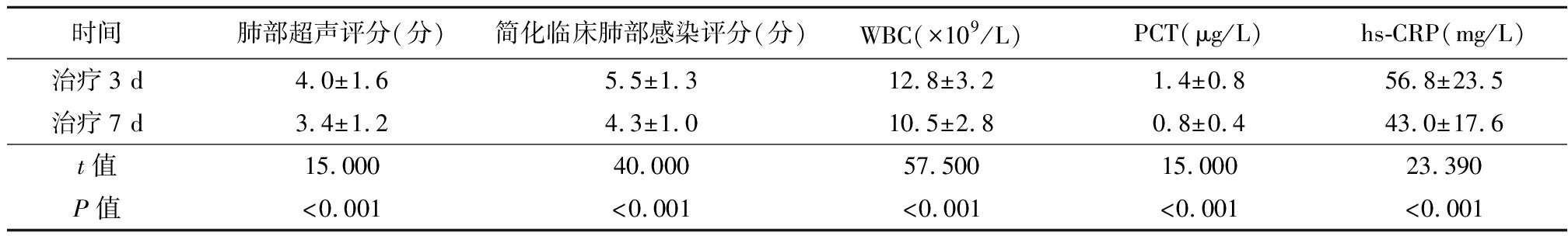
时间肺部超声评分(分)简化临床肺部感染评分(分)WBC(×109/L)PCT(μg/L)hs-CRP(mg/L)治疗3 d4.0±1.65.5±1.312.8±3.21.4±0.856.8±23.5治疗7 d3.4±1.24.3±1.010.5±2.80.8±0.443.0±17.6t值15.000 40.000 57.500 15.000 23.390 P值<0.001<0.001<0.001<0.001<0.001
2.3 生存死亡组一般资料对比 诊断后28 d内,100例患者中死亡26例,存活74例。
两组患者在性别、年龄、糖尿病、高血压分布差异无统计学意义(P>0.05),但两组在使用抗生素、肺部超声评分、简化临床肺部感染评分、呼吸衰竭、插入方式、WBC、PCT、hs-CRP差异有统计学意义(P<0.05),见表3。
表3 两组一般资料比较
Table 3 Comparison of general data between two groups
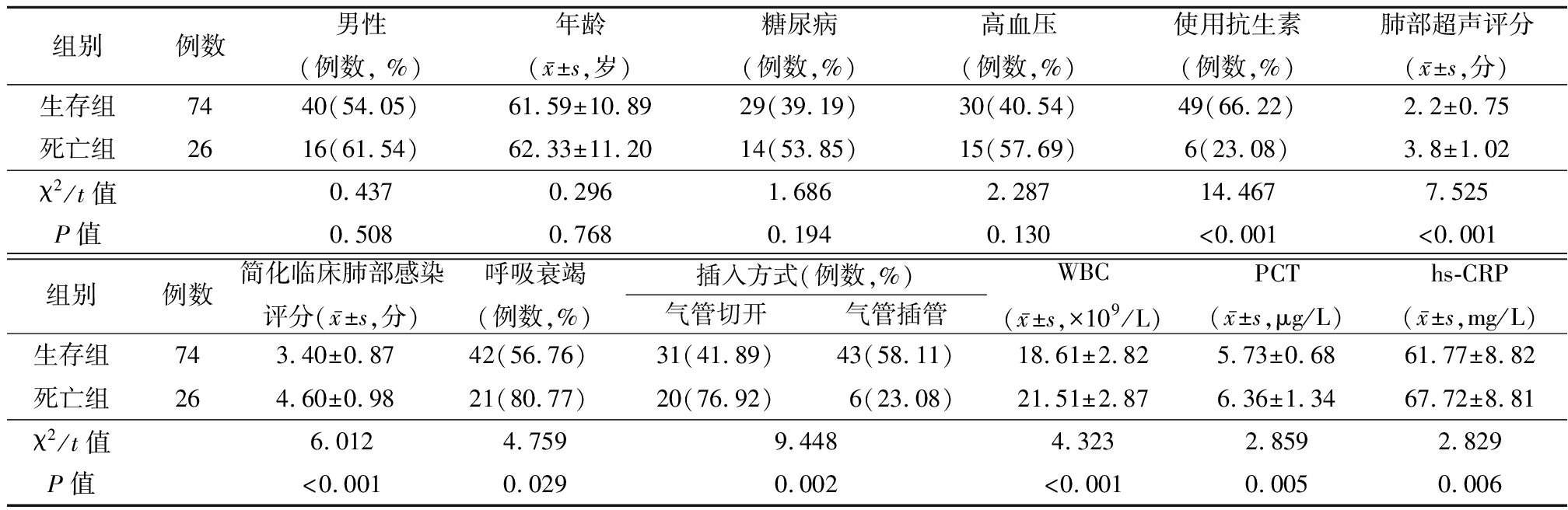
组别例数 男性(例数, %)年龄(x-±s,岁)糖尿病(例数,%)高血压(例数,%)使用抗生素(例数,%)肺部超声评分(x-±s,分)生存组7440(54.05)61.59±10.8929(39.19)30(40.54)49(66.22)2.2±0.75死亡组2616(61.54)62.33±11.2014(53.85)15(57.69)6(23.08)3.8±1.02χ2/t值0.4370.2961.6862.28714.4677.525P值0.5080.7680.1940.130<0.001<0.001组别 例数简化临床肺部感染评分(x-±s,分)呼吸衰竭(例数,%)插入方式(例数,%)气管切开气管插管WBC(x-±s,×109/L)PCT(x-±s,μg/L)hs-CRP(x-±s,mg/L)生存组743.40±0.8742(56.76)31(41.89)43(58.11)18.61±2.825.73±0.6861.77±8.82死亡组264.60±0.9821(80.77)20(76.92)6(23.08)21.51±2.876.36±1.3467.72±8.81χ2/t值6.0124.7599.4484.3232.8592.829P值<0.0010.0290.002<0.0010.0050.006
2.4 VAP患者预后影响因素的多因素Logistic回归分析 以“预后生存”为因变量,以“使用抗生素、肺部超声评分、简化临床肺部感染评分、呼吸衰竭、插入方式、WBC、PCT、hs-CRP”为自变量,纳入Logistic回归分析,赋值见表4。多因素Logistic回归分析显示,使用抗生素、肺部超声评分、简化临床肺部感染评分、呼吸衰竭、插入方式、WBC、PCT、hs-CRP均为VAP患者预后的相关影响因素(P<0.05),见表5。
表4 VAP患者预后影响因素的多因素Logistic回归分析赋值情况
Table 4 Multivariate Logistic regression analysis assignment of prognostic factors in VAP patients
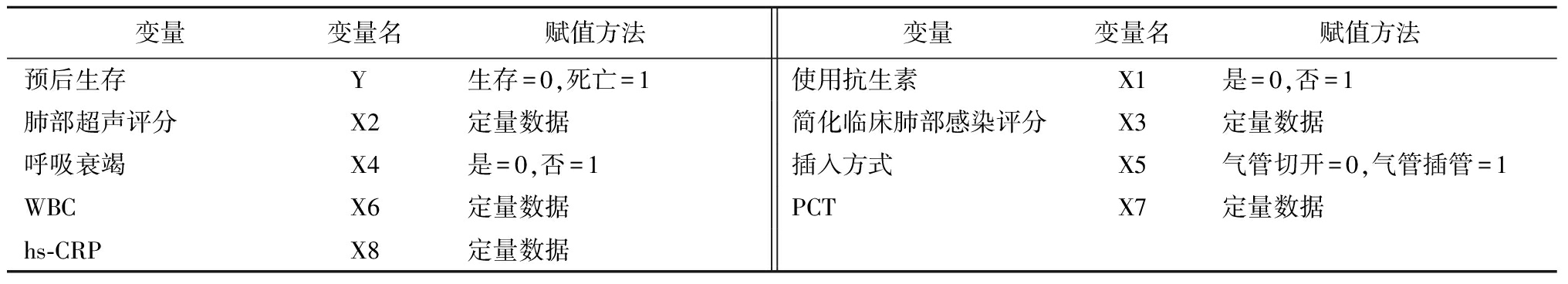
变量变量名赋值方法变量变量名赋值方法预后生存Y 生存=0,死亡=1使用抗生素X1是=0,否=1肺部超声评分X2定量数据简化临床肺部感染评分X3定量数据呼吸衰竭X4是=0,否=1插入方式X5气管切开=0,气管插管=1WBCX6定量数据PCTX7定量数据hs-CRPX8定量数据
表5 VAP患者预后影响因素的多因素Logistic回归分析赋值情况
Table 5 Multivariate Logistic regression analysis assignment of prognostic factors in VAP patients
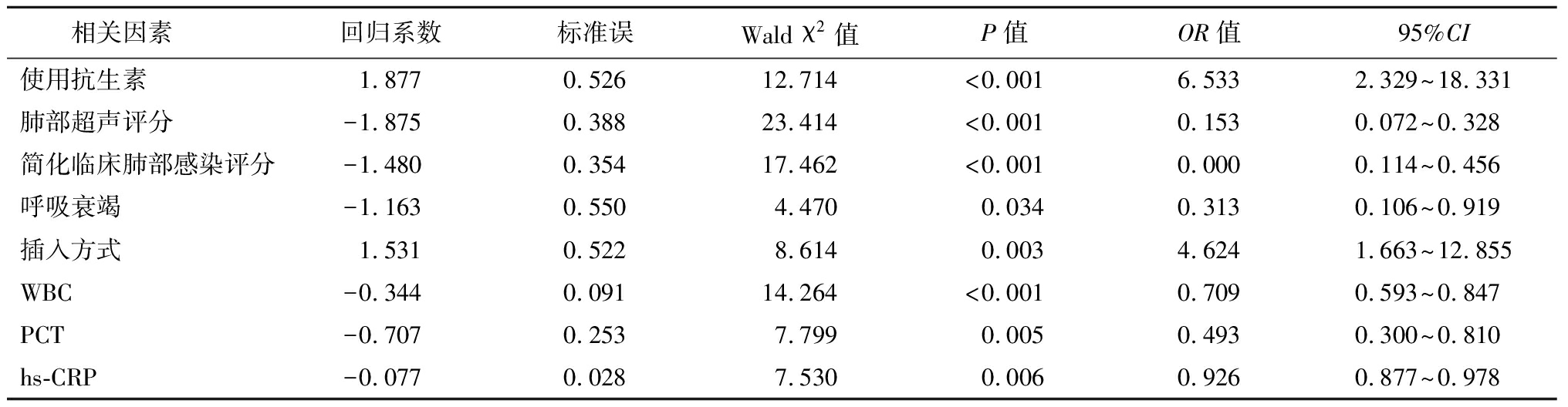
相关因素 回归系数标准误Wald χ2值P值OR值95%CI使用抗生素1.8770.52612.714<0.0016.5332.329~18.331肺部超声评分-1.8750.38823.414<0.0010.1530.072~0.328简化临床肺部感染评分-1.4800.35417.462<0.0010.0000.114~0.456呼吸衰竭-1.1630.5504.4700.0340.3130.106~0.919插入方式1.5310.5228.6140.0034.6241.663~12.855WBC-0.3440.09114.264<0.0010.7090.593~0.847PCT-0.7070.2537.7990.0050.4930.300~0.810hs-CRP-0.0770.0287.5300.0060.9260.877~0.978
2.5 肺部超声评分以及简化临床肺部感染评分对VAP患者预后价值分析 ROC曲线分析显示, 肺部超声评分、简化临床肺部感染评分对VAP患者预测的AUC分别为0.912、0.824;以ROC曲线靠左上方约登指数的最大切点作为最佳临界值,该点预测敏感度、特异度:肺部超声评分为95.9%、73.1%;简化临床肺部感染评分为86.5%、73.1%。见表6,图1。
表6 肺部超声评分以及简化临床肺部感染评分预测VAP患者预后的价值
Table 6 The value of lung ultrasound score and simplified clinical pulmonary infection score
in predicting prognosis of VAP patients

检验项目 AUC标准误最佳临界值敏感度特异度约登指数P值95%CI肺部超声评分 0.9120.0332.50.9590.7310.690<0.0010.847~0.977简化临床肺部感染评分0.8240.0493.50.8650.7310.596<0.0010.728~0.919
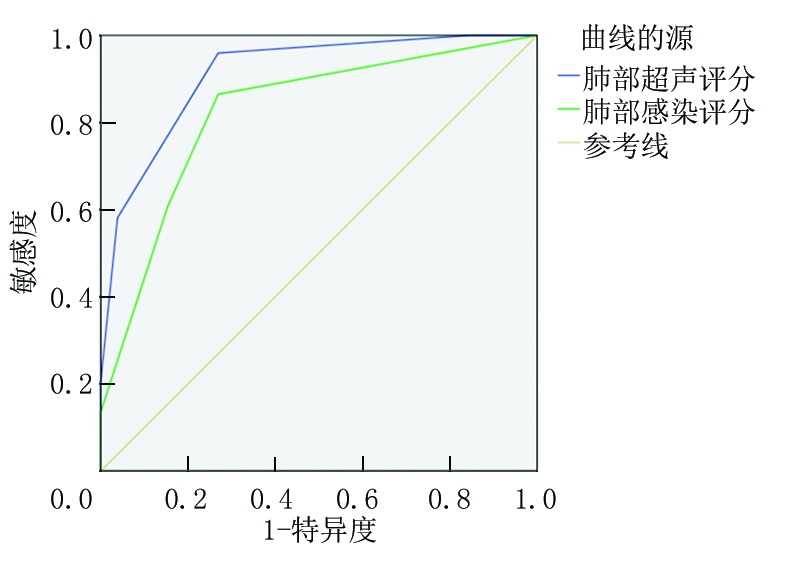
图1 肺部超声评分以及简化临床肺部感染评分预测VAP患者预后的ROC曲线
Figure 1 ROC curve of lung ultrasound score and simplified clinical pulmonary infection score in predicting prognosis of VAP patients
3 讨 论
VAP是机械通气常见并发症,对患者的预后造成了较大的影响,因此尽早诊断和预后评估对于患者的临床治疗具有重要意义。由于目前缺乏VAP临床诊断的金标准,主要是采取临床症状、体征、实验室检查结果以及影像学检查结果,但是这种方式较为繁琐,很难在第一时间快速判断患者的病因[6]。因此需要寻找操作简单且准确率高的评估方法。
简化临床肺部感染评分主要是通过体征、实验室检查、影像学检查以及微生物检查来评价患者肺部感染严重程度,因此可以根据评分结果来判断患者有无感染症状[7]。对于机械通气时间>48 h的患者来说,出现肺部感染有极高概率为VAP,对于VAP具有较高的敏感度,但是该方法由于操作复杂,因此在临床中的推广受到限制。胸部超声主要是通过观察肺部血流以及通气状况的变化来评价患者的肺功能状况,同时超声检查具有无创、操作方便且无辐射的优势,能够代替肺部X线以及CT的作用[8]。此外,床旁超声检查适用于无法行动的患者,具有方便检查的优势。超声能够根据肺组织气体、液体以及细胞成分的变化,能够更好地探及肺内空气被液体替代的情况,同时对实变组织有较高的特异度,对早期VAP具有较高的敏感度,从而提高临床诊断的准确率[9]。肺部超声评分、简化临床肺部感染评分、胸部CT诊断VAP准确性均在90%及以上,比较差异无统计学意义,且胸部CT一直以来对于诊断VAP具有很好作用。说明肺部超声评分、简化临床肺部感染评分在VAP临床诊断中均有着较高的准确率。简化临床肺部感染评分在应用时主要是采用X线评估肺部浸润状况,因此准确率相对较低,这主要是由于X线表现与炎症指标变化相比会存在延期的问题。
WBC主要反映了血清白细胞数量的变化,白细胞是人体中的重要血细胞,承担着吞噬异物、产生抗体,提高机体抵御力的效果,当机体出现炎症反应之后,白细胞计数会发生明显的变化,是血常规检查的重要指标[10]。PCT是一种蛋白质,当机体出现细菌、真菌或寄生虫感染,脓毒症以及多器官功能衰竭时血清PCT水平明显升高,但自体免疫异常、病毒感染时无异常反应[11]。PCT能够反映机体炎症状况,且与炎症反应呈正相关性,炎症反应越严重,PCT升高水平越高。hs-CRP是一种炎症反应标志物,在炎症反应发生后数分钟内快速升高,与C反应蛋白相比具有更高的准确度和敏感度,能够反映患者的病情程度[12]。目前WBC、PCT、hs-CRP在VAP病情严重程度的评估中具有重要的意义[13]。因此本研究中通过观察治疗后不同时间肺部超声评分以及简化临床肺部感染评分和血清WBC、PCT以及hs-CRP的变化进行对照分析,发现患者治疗7 d时肺部超声评分以及简化临床肺部感染评分与WBC、PCT以及hs-CRP均明显低于治疗3 d时,差异有统计学意义,这说明肺部超声评分以及简化临床肺部感染评分会随着VAP患者病情的变化而变化,且与患者病情严重程度呈正相关,会随着病情的好转出现下降趋势,因此在VAP患者预后中具有较好的应用价值。
有研究通过观察发现,肺部超声评分与其他检查方法相比,检查时间短且患者的满意度高,这主要是由于该方法的操作时间短且费用相对较低,与常规CT检查和生化检查相比,更加符合患者的要求[14]。有研究通过对213例ICU患者进行前瞻性分析,肺部超声评分发现轻度VAP 23例,中度VAP12例,重度VAP8例,结果显示肺部超声评分的诊断准确率均超过90%,且与患者的预后呈正相关性(r=0.522)[15]。本研究中,诊断后28 d内,100例患者中有26例死亡,74例存活,多因素Logistic回归分析显示,使用抗生素、肺部超声评分、简化临床肺部感染评分、呼吸衰竭、插入方式、WBC、PCT、hs-CRP均为VAP患者预后的相关影响因素。分析原因为:①使用抗生素能有效抑制细菌生长,缓解炎症,但临床需注意合理使用;②肺部超声评分、简化临床肺部感染评分能有效表示VAP患者病情严重程度,分数越高,病情越严重,预后更差;③呼吸衰竭患者往往易引发机体器官衰竭,病情加重,预后不良;④气管切开属侵入性操作,使气道自身防御功能降低,预后风险增大;⑤如本研究上述WBC、PCT以及hs-CRP为验证指标,其水平升高代表机体病情加重,预后不良。在本研究上述中提及肺部超声评分、简化临床肺部感染评分对VAP诊断具有较高价值,且为预后相关影响因素,因此本研究通过进一步ROC曲线分析发现,肺部超声评分以及简化临床肺部感染评分对VAP患者的预后均有较好的预测性,且肺部超声评分的准确度更高,这说明肺部超声评分在VAP患者预后评估中的应用价值更高,能够有效预测VAP患者的预后情况。提示临床可将这两种评分作为患者预后生存的观察指标,为临床治疗提供指导依据。
综上所述,肺部超声评分以及简化临床肺部感染评分在VAP早期诊断和预后评估中均有着较好的应用价值,且肺部超声评分在VAP患者预后评价中的应用价值更高,值得推广使用。
[1] 余锋,张苜,徐昉.ICU床旁肺部超声对呼吸机相关性肺炎早期诊断和动态评估的价值探讨[J].临床超声医学杂志,2019,21(8):565-569.
[2] 徐幸.重症病房COPD合并VAP老年患者PCT、CRP检测及其感染分析[J].湖南师范大学学报(医学版),2019,16(6):54-57.
[3] 邬莹玉,周纪东,江园,等.益生菌联合幽门后喂养对重型颅脑损伤患者营养状况及VAP的研究[J].重庆医学,2019,48(22):3856-3861.
[4] 中华医学会呼吸病学分会感染学组.中国成人医院获得性肺炎与呼吸机相关性肺炎诊断和治疗指南(2018年版)[J].中华结核和呼吸杂志,2018,41(4):255-280.
[5] 支琳琳,冯伟,郭轶男.痰涂片与简化临床肺部感染评分对呼吸机相关性肺炎的早期诊断价值[J].中华急诊医学杂志,2017,26(11):1296-1299.
[6] 郭舒文,谢丽琴,陈开珠,等.双氧水联合碳酸氢钠口腔护理对预防新生儿呼吸机相关性肺炎的效果研究[J].中华护理杂志,2017,52(6):645-648.
[7] 文兵,刘宇宇,明波,等.血清降钙素原、CURB-65评分与CPIS评分及其联合诊断呼吸机相关肺炎的应用比较[J].实用医院临床杂志,2019,16(6):117-119.
[8] 邢飞,董晓超,张蕾.ICU机械通气患者VAP早期预警模型的建立与效能评价[J].浙江医学,2018,40(16):1843-1846.
[9] Bassetti M,Peghin M,Carnelutti A,et al. How should we treat HAP/VAP caused by carbapenemase-producing enterobacteriaceae?[J]. Semin Respir Crit Care Med,2017,38(3):301-310.
[10] Karacaer F,Hamed I,Özogul F,et al.The function of probiotics on the treatment of ventilator-associated pneumonia(VAP):facts and gaps[J].J Med Microbiol,2017,66(9):1275-1285.
[11] 赵燕民,洪丽,王献,等.自发性脑出血患者血清降钙素原、淀粉样蛋白A及和肽素动态检测[J].郑州大学学报(医学版),2018,53(2):188-192.
[12] 区乐,刘毅君.PCT、CRP和CPIS评分对呼吸机相关肺炎的临床诊断价值研究[J].临床肺科杂志,2017,22(10):1764-1767.
[13] Lachiewicz AM,Weber DJ, van Duin D,et al. From VAP to VAE:implications of the new CDC definitions on a burn intensive care unit population[J]. Infect Control Hosp Epidemiol,2017,38(7):867-869.
[14] Basson A,Olivier B,Ellis R,et al. Telavancin in the recent hospital acquired and ventilator associated pneumonia(HAP/VAP) 2016 guidelines reply[J]. Clin Infect Dis,2017,64(11):1633-1634.
[15] 徐宁.重症监护病房多重耐药非发酵菌致呼吸机相关肺炎的危险因素分析及干预对策[J].临床肺科杂志,2019,24(12):2245-2249.