腹腔镜胆囊切除术(laparoscopic cholecystectomy,LC)是通过腹腔镜实现胆囊剥离并取出的微创手术,与传统开腹手术相比,LC损伤小、预后恢复较好、不良反应较小,在临床上应用日益广泛,但术后认知功能障碍(postoperative cognitive dysfunction,POCD)发生率较高[1]。POCD是以言语、学习、注意力、记忆、执行力等认知功能降低为主要临床表现的精神紊乱综合征,会严重影响患者术后生存质量,但其具有可逆性和波动性,因此合理控制术前POCD发病因素对改善术后认知功能有重要意义[2-3]。POCD发病机制尚不明确,但认知功能由大脑调节,大脑损伤对认知功能影响较大,全身麻醉手术在麻醉诱导以及插管时血流动力学波动幅度较大,患者发生脑血管疾病风险较大,因此,合理选用麻醉诱导期镇静药物对于需行全身麻醉LC手术患者降低脑损伤风险进而降低术后早期认知功能损害意义重大[4-5]。临床上实现全身麻醉诱导及辅助性镇静多应用咪达唑仑,该药起效温和,对呼吸功能和心血管功能抑制性较小,但起效较慢、药物代谢物残留药理活性使麻醉苏醒期延长、暂时性记忆缺失,对认知功能有一定影响[6-7]。瑞马唑仑作为新型镇静药,通过作用于γ-氨基丁酸受体来降低神经元兴奋,进而实现机体少动、镇静[8]。国外研究发现,瑞马唑仑通过非特异性酶而非肝脏代谢,体内无蓄积且滞留时间远短于咪达唑仑,起效和麻醉恢复较快[9]。瑞马唑仑属于新兴药物,国内有关研究较少,故本研究通过比较麻醉诱导常用药咪达唑仑与新兴药瑞马唑仑对术后认知功能影响来探究瑞马唑仑的临床效果,现报告如下。
1 资料与方法
1.1 一般资料 选择2019年5月—2020年5月在安徽省亳州市人民医院就诊的全身麻醉下行LC患者160例,采用随机数字表法分为观察组和对照组,每组80例。观察组男性46例,女性34例;年龄38~68岁,平均(55.62±6.93)岁;体重43~85 kg,平均(65.56±8.83)kg;美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级 Ⅰ级42例、Ⅱ级38例。对照组男性42例,女性38例;年龄42~70岁,平均(56.11±6.63)岁;体重44~84 kg,平均(66.15±8.34)kg;ASA分级Ⅰ级45例、Ⅱ级35例。2组性别、年龄、体重、ASA分级差异无统计学意义(P>0.05),具有可比性。
1.2 纳入标准和排除标准 纳入标准:①按照ASA病情分级标准[10]纳入Ⅰ级与Ⅱ级;②已明确诊断需择期行LC的胆囊结石患者;③无认知行为障碍;④取得患者知情同意并签署知情同意书。排除标准:①存在凝血功能障碍;②伴心动过缓;③存在严重器质性疾病如肝肾功能障碍;④近半年服用过镇静和(或)镇痛类药;⑤超重或肥胖者(体重指数≥28.0);⑥对本研究用药存在过敏史;⑦伴精神性疾病。
1.3 方法 所有患者术前禁饮禁食8 h,面罩吸氧并开放上肢一侧静脉通道,密切监测患者平均动脉压(mean artery pressure,MAP)、心率(heart rate,HR)、脑电双频指数(bispectral index,BIS)等指标。对照组通过静脉输注咪达唑仑0.05 mg/kg、舒芬太尼0.50 μg/kg、罗库溴铵0.60 mg/kg实现麻醉诱导。插管同时间歇给予患者正压性机械通气。静脉输注丙泊酚0.10 mg/kg、瑞芬太尼0.30 μg/kg完成麻醉维持,术毕拔管、停用麻醉药物、转至麻醉后监测治疗室(postanesthesia care unit,PACU)观察。观察组麻醉诱导使用瑞马唑仑0.30 mg/kg,其他药物、剂量、操作方法等均与对照组一致。
1.4 评价标准
1.4.1 血流动力学变化和麻醉恢复指标 观察并记录2组患者在诱导时(T0)、BIS值<60时(T1)、插管后(T2)3个时期的MAP和HR。以麻醉药物停输时间为起点,观察并记录睁眼时间、拔管时间、PACU停留时间。
1.4.2 简易精神状态评价量表(mini-mental state examination,MMSE) 采用MMSE通过记忆力、定向力、注意力等维度评价2组患者术前、术后24 h和72 h认知功能。MMSE得分范围0~30分,评分越高代表认知功能越好,<23分即认为是认知功能存在障碍[11]。
1.4.3 不良反应 严密监测2组患者术后各项生命体征,观察并记录术后并发呼吸抑制、头晕头痛、低血压、躁动、嗜睡等不良反应发生情况。
1.5 统计学方法 应用SPSS 18.0统计软件分析数据。计数资料比较采用χ2检验,计量资料比较采用t检验和重复测量的方差分析。P<0.05为差异有统计学意义。
2 结 果
2.1 2组干预前后血流动力学指标比较 2组MAP呈先降低后升高趋势,观察组MAP变化幅度小于对照组,2组HR呈逐渐升高趋势,观察组HR低于对照组,组间、时点间、组间·时点间交互作用差异均有统计学意义(P<0.05),见表1。
表1 2组干预前后血流动力学指标比较
Table 1 Comparison of hemodynamic indexes between two groups before and after intervention![]()
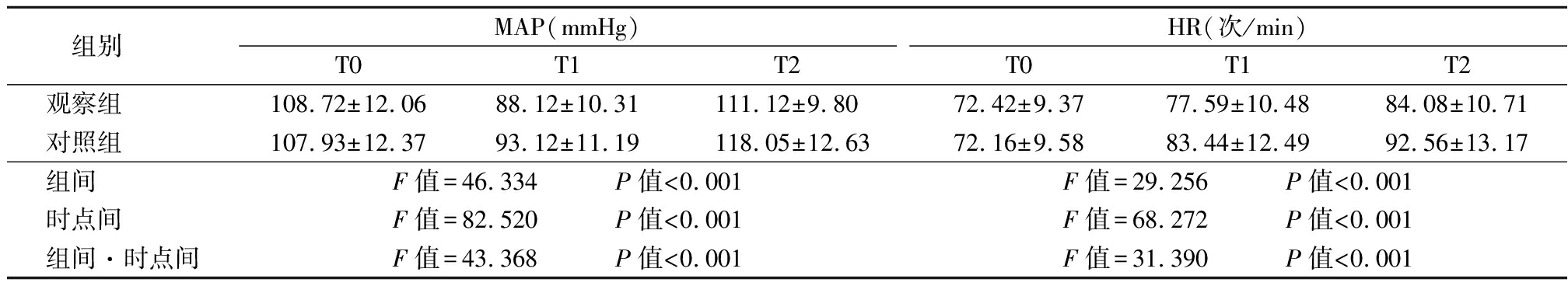
组别 MAP(mmHg)T0T1T2HR(次/min)T0T1T2观察组 108.72±12.0688.12±10.31111.12±9.8072.42±9.3777.59±10.4884.08±10.71对照组 107.93±12.3793.12±11.19118.05±12.6372.16±9.5883.44±12.4992.56±13.17组间 F值=46.334 P值<0.001F值=29.256 P值<0.001时点间 F值=82.520 P值<0.001F值=68.272 P值<0.001组间·时点间F值=43.368 P值<0.001F值=31.390 P值<0.001
1 mmHg=0.133 kPa
2.2 2组患者麻醉恢复指标比较 观察组患者睁眼时间、拔管时间、PACU停留时间明显短于对照组,差异有统计学意义(P<0.05)。见表2。
表2 2组患者麻醉恢复指标比较
Table 2 Comparison of anesthesia recovery indexes
between two groups![]()
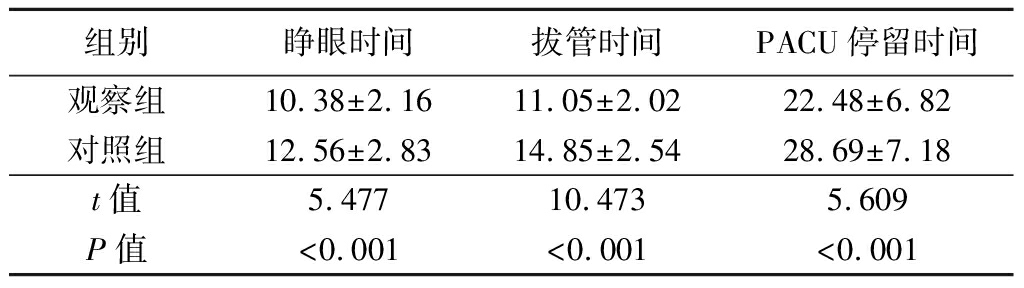
组别睁眼时间拔管时间PACU停留时间观察组10.38±2.1611.05±2.0222.48±6.82对照组12.56±2.8314.85±2.5428.69±7.18t值5.47710.4735.609P值<0.001<0.001<0.001
2.3 2组患者手术前后MMSE得分比较 2组MMSE得分呈先降低后升高趋势,观察组MMSE得分变化幅度小于对照组,组间、时点间、组间·时点间交互作用差异均有统计学意义(P<0.05),见表3。
表3 2组患者手术前后MMSE得分比较
Table 3 Comparison of MMSE scores between two groups
before and after operation ![]() 分)
分)
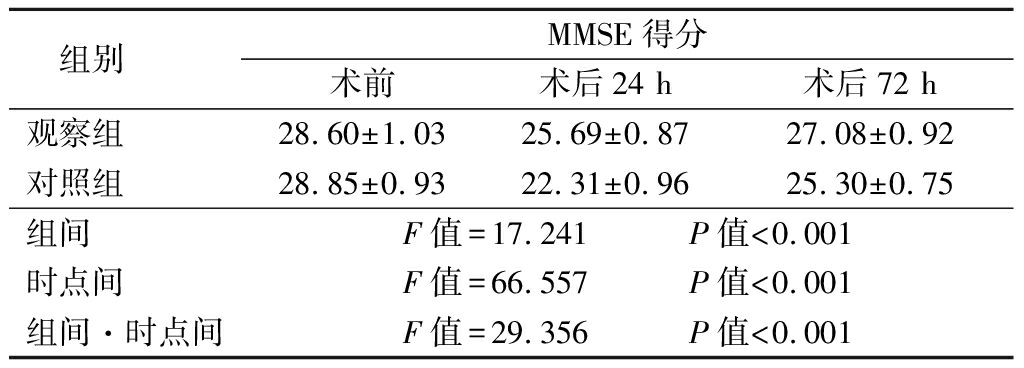
组别 MMSE得分术前术后24 h术后72 h观察组 28.60±1.0325.69±0.8727.08±0.92对照组 28.85±0.9322.31±0.9625.30±0.75组间 F值=17.241 P值<0.001时点间 F值=66.557 P值<0.001组间·时点间F值=29.356 P值<0.001
2.4 2组术后不良反应发生率比较 观察组低血压发生率低于对照组,差异有统计学意义(P<0.05),2组患者呼吸抑制、躁动、头晕头痛和嗜睡发生率差异无统计学意义(P>0.05)。见表4。
表4 2组术后不良反应发生率比较
Table 4 Comparison of postoperative adverse reactions
between two groups (n=80,例数,%)
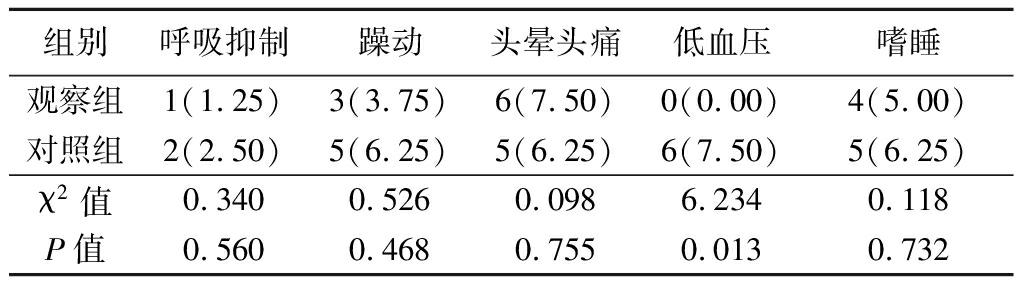
组别呼吸抑制躁动头晕头痛低血压嗜睡观察组1(1.25)3(3.75)6(7.50)0(0.00)4(5.00)对照组2(2.50)5(6.25)5(6.25)6(7.50)5(6.25)χ2值0.3400.5260.0986.2340.118P值0.5600.4680.7550.0130.732
3 讨 论
LC是目前临床治疗胆囊良性病如胆囊结石、胆囊息肉等的主要手段,由于微创手术术中体验较好,创伤较小,故恢复较快,并发症较少[12],但毕竟属于全身麻醉手术,研究表明麻醉药物选择和剂量是否适宜对手术进程、POCD防治至关重要,麻醉药物起效慢,虽然相对而言效果温和,但麻醉残留时间较长,苏醒质量和术后认知功能恢复情况欠佳;麻醉药用量不当会使患者麻醉恢复质量降低、血液动力学指标异常变化、心脑血管病发病风险增加,特别是POCD之类的不良反应[13]。咪达唑仑与瑞马唑仑都是苯二氮![]() 类药物,通过与苯二氮
类药物,通过与苯二氮![]() 受体特异位点结合可发生变构,诱导对应神经元氯离子通道开放,促进氯离子入胞进而实现超极化,发挥中枢抑制作用,具有镇静催眠功效,可用于麻醉诱导[14]。瑞马唑仑较咪达唑仑代谢快、蓄积少、起效快、心血管抑制作用少。瑞玛唑仑属于新药,2020年上市,有关其与米达唑仑镇痛效能暂无研究具体说明,无法得出等效剂量,故本研究按2种药物推荐剂量用药。有研究指出,0.30 mg/kg瑞马唑仑整体安全性较高、麻醉诱导实现快、循环参数影响较小;咪达唑仑既往研究显示0.03~0.30 mg/kg剂量下镇静效果较好,呼吸和心功能稳定性较好,在LC术中常规有效剂量为0.05 mg/kg,故本研究对比咪达唑仑与瑞马唑仑对术后麻醉恢复和认知功能影响,剂量分别选用0.05 mg/kg,0.30 mg/kg[15-16]。由于全身麻醉手术术后苏醒恢复、认知功能恢复对患者术后依从性、康复质量密切相关,瑞马唑仑作为新药在用药安全性和效力都较咪达唑仑等传统药物有极大改善,可能对改善术后认知功能下降等棘手问题有显著效果。
受体特异位点结合可发生变构,诱导对应神经元氯离子通道开放,促进氯离子入胞进而实现超极化,发挥中枢抑制作用,具有镇静催眠功效,可用于麻醉诱导[14]。瑞马唑仑较咪达唑仑代谢快、蓄积少、起效快、心血管抑制作用少。瑞玛唑仑属于新药,2020年上市,有关其与米达唑仑镇痛效能暂无研究具体说明,无法得出等效剂量,故本研究按2种药物推荐剂量用药。有研究指出,0.30 mg/kg瑞马唑仑整体安全性较高、麻醉诱导实现快、循环参数影响较小;咪达唑仑既往研究显示0.03~0.30 mg/kg剂量下镇静效果较好,呼吸和心功能稳定性较好,在LC术中常规有效剂量为0.05 mg/kg,故本研究对比咪达唑仑与瑞马唑仑对术后麻醉恢复和认知功能影响,剂量分别选用0.05 mg/kg,0.30 mg/kg[15-16]。由于全身麻醉手术术后苏醒恢复、认知功能恢复对患者术后依从性、康复质量密切相关,瑞马唑仑作为新药在用药安全性和效力都较咪达唑仑等传统药物有极大改善,可能对改善术后认知功能下降等棘手问题有显著效果。
本研究结果显示,2组MAP呈先降低后升高趋势,观察组MAP变化幅度小于对照组,2组HR呈逐渐升高趋势,观察组HR低于对照组,组间、时点间、组间·时点间交互作用差异均有统计学意义(P<0.05),这与薛志强等[17]的研究结果相似,其在研究中指出,咪达唑仑静脉麻醉低血压发生率较高。陈瑜[15]研究结果显示,不同剂量瑞马唑仑用于麻醉诱导均未发生低血压,这说明观察组患者心血管反应较小,安全性较高,可能原因是苯二氮![]() 类药物与苯二氮
类药物与苯二氮![]() 受体结合变构,促进氯离子入胞出现超极化进而产生中枢抑制,对认知功能产生影响,瑞马唑仑经非特异性血浆酯酶快速代谢,较在肝脏代谢的咪达唑仑在体内蓄积量小,蓄积时间短,且代谢物活性低,因长时间输注会引起镇静过度,进而产生严重心脑血管抑制作用的发生风险较小。本研究结果显示,2组MMSE得分呈先降低后升高趋势,观察组MMSE得分变化幅度小于对照组,组间、时点间、组间·时点间交互作用差异均有统计学意义(P<0.05);观察组患者干预后术睁眼时间、拔管时间、PACU停留时间明显低于对照组,说明2种药物术后均对会对认知功能产生不良影响,但观察组术后3 d几乎恢复至术前水平,可能原因是瑞马唑仑属于水溶性苯二氮
受体结合变构,促进氯离子入胞出现超极化进而产生中枢抑制,对认知功能产生影响,瑞马唑仑经非特异性血浆酯酶快速代谢,较在肝脏代谢的咪达唑仑在体内蓄积量小,蓄积时间短,且代谢物活性低,因长时间输注会引起镇静过度,进而产生严重心脑血管抑制作用的发生风险较小。本研究结果显示,2组MMSE得分呈先降低后升高趋势,观察组MMSE得分变化幅度小于对照组,组间、时点间、组间·时点间交互作用差异均有统计学意义(P<0.05);观察组患者干预后术睁眼时间、拔管时间、PACU停留时间明显低于对照组,说明2种药物术后均对会对认知功能产生不良影响,但观察组术后3 d几乎恢复至术前水平,可能原因是瑞马唑仑属于水溶性苯二氮![]() 类衍生物,对γ-氨基丁酸受体作用快速、镇静起效快,同时代谢产物药理活性较低,代谢物可经肾脏排放,故药物麻醉镇静残留作用较小,麻醉恢复较快,对大脑认知功能影响较小,这与纪秀波等[18]和仲俊峰等[19]的研究结果相似。
类衍生物,对γ-氨基丁酸受体作用快速、镇静起效快,同时代谢产物药理活性较低,代谢物可经肾脏排放,故药物麻醉镇静残留作用较小,麻醉恢复较快,对大脑认知功能影响较小,这与纪秀波等[18]和仲俊峰等[19]的研究结果相似。
综上所述,与咪达唑仑相比,瑞马唑仑应用于LC术患者对术后认知功能影响较小、安全性较高、麻醉恢复较快、不良反应较少。
[1] 芮龙洁,许君.羟考酮术后镇痛对老年患者腹腔镜胆囊切除术后早期认知功能的影响[J].临床麻醉学杂志,2018,34(5):17-20.
[2] Soenarto RF,Mansjoer A,Amir N,et al. Cardiopulmonary bypass alone does not cause postoperative cognitive dysfunction following open heart surgery[J]. Anesth Pain Med,2018,8(6):e83610.
[3] 孙龙,段宏伟.异氟烷对老年患者术后认知功能障碍相关性的研究进展[J].浙江临床医学,2016,18(9):1762-1764.
[4] 赵东帅,付蕊,徐桂芝,等.重复经颅磁刺激治疗认知功能障碍的临床应用进展[J].中华物理医学与康复杂志,2019,41(10):780-783.
[5] 罗海鸣,陈运峰.麻醉诱导方式对颅内肿瘤手术病人脑血流动力学及颅内压的影响[J].中国临床神经外科杂志,2020,25(6):365-367.
[6] 张晓红,杨旺燕,傅润乔.咪达唑仑对冠状动脉旁路移植术术后患者循环和脑氧合功能的影响[J].河北医药,2016,38(9):1321-1323.
[7] Zaporowska-Stachowiak I,Szyma ski K,Oduah MT,et al. Midazolam: safety of use in palliative care: a systematic critical review[J]. Biomed Pharmacother,2019,114(7):108-110.
ski K,Oduah MT,et al. Midazolam: safety of use in palliative care: a systematic critical review[J]. Biomed Pharmacother,2019,114(7):108-110.
[8] Pastis NJ,Yarmus LB,Schippers F,et al. Safety and efficacy of remimazolam compared with placebo and midazolam for moderate sedation during bronchoscopy[J].Chest,2019,155(1):137-146.
[9] Wesolowski AM,Zaccagnino MP,Malapero RJ,et al. Remimazolam: pharmacologic considerations and clinical role in anesthesiology[J]. Pharmacotherapy,2016,36(9):1021-1027.
[10] Enneking FK,Radhakrishnan NS,Berg K,et al. Patient-centered anesthesia triage system predicts ASA physical status[J]. Anesth Analg,2017,124(6):1957-1962.
[11] 徐彬彬,徐光红,鲁显福,等.脑电双频指数监测下麻醉对老年合并中重度高血压膝关节置换手术患者术后谵妄的影响[J].国际麻醉学与复苏杂志,2018,12(8):718-722.
[12] 孙彦波,任伍保.急性胆囊炎腹腔镜胆囊切除术中转开腹的危险因素分析[J].肝胆外科杂志,2017,25(2):147-149.
[13] 何金乾.围术期不同剂量右美托咪定复合舒芬太尼对妇科腹腔镜患者术后认知功能的影响[J].国际精神病学杂志,2019,46(1):140-142,150.
[14] 叶增杰,梁木子,高颖怡,等.苯二氮卓类药物依赖的诊治进展[J].医学与哲学,2018,39(2):69-72.
[15] 陈瑜.不同剂量瑞马唑仑全麻诱导对老年患者镇静深度及血流动力学的影响[D].苏州:苏州大学,2019.
[16] 刘洋,程磊,刘娜,等.盐酸戊乙奎醚对腹腔镜手术患者呼吸功能的影响[J].哈尔滨医科大学学报,2020,260(2):77-81.
[17] 薛志强,王舒,宋美娟.不同全身麻醉方法对腹腔镜胆囊切除术后早期认知功能影响[J].临床军医杂志,2016,44(12):1279-1281.
[18] 纪秀波,苏久辉.不同麻醉药物对腹腔镜胆囊切除术后早期认知功能的影响[J].长春中医药大学学报,2018,34(4):779-781.
[19] 仲俊峰,胡双燕,蒋宗明.咪达唑仑诱导对老年患者腹腔镜胆囊切除术后苏醒质量的影响[J].中国临床药理学与治疗学,2011,16(2):196-199.