原发性三叉神经痛(primary trigeminal neuralgia,PTN)是一种以三叉神经支配区域突发的,阵发性剧痛为主要特征的神经病理性疾病,多单侧发病,长期的疼痛可严重影响患者日常生活。PTN的病因复杂,其中神经血管压迫学说被多数学者认同:三叉神经在半月节至入脑干处的感觉根长期被血管压迫,造成局部发生脱髓鞘改变导致异常放电而引起剧烈疼痛。三叉神经微血管减压术(microvascular decompression,MVD)最早由Jannetta提出,因其创伤小,效果显著,有着良好的长期预后及较低的复发率而被广泛接受[1-2]。本研究采用MVD术对30例PTN患者进行治疗,现将手术效果报告如下。
1 资料与方法
1.1 一般资料 回顾性分析自2016年11月—2020年9月南京医科大学附属苏州医院神经外科收治的PTN患者30例,其中男性18例,女性12例;发病年龄46~77岁,平均(60.91±8.43)岁;平均病程(39.43±12.38)个月;所有患者术前均接受内科药物治疗无效或效果不佳;患者均为单侧发病:左侧10例,右侧20例;疼痛累及单支9例,多支受累21例。影像学检查:患者术前均常规行头颅及乳突CT,MRI及磁共振体层成像脑血管显影术(magnetic resonance tomographic angiography,MRTA)检查(图1)以排除继发性三叉神经痛并明确三叉神经位置及其与周围动脉血管关系。
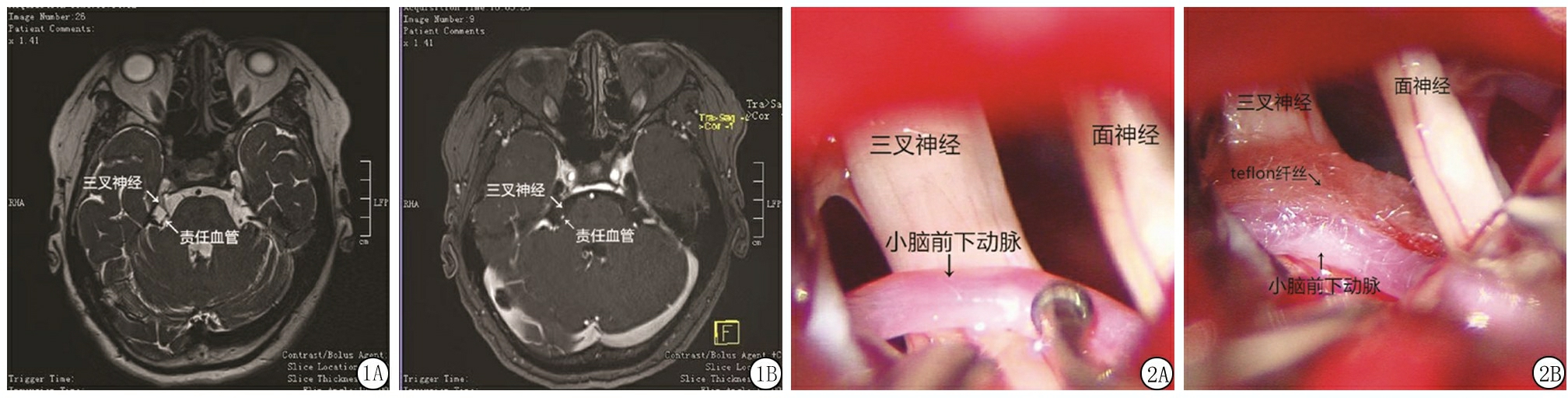
图1 PTN患者术前MRTA资料
A.右侧小脑前下动脉与三叉神经关系密切;B.压迫点位于三叉神经进脑干处
Figure 1 Preoperative MRTA data of patients with PTN
图2 术中见三叉神经与责任血管相互关系
A.小脑前下动脉横跨三叉神经,形成压迫;B.在三叉神经与小脑前下动脉之间垫入特氟龙纤丝,解除压迫
Figure 2 Relationship observed between the trigeminal nerve and responsible vessel during operation
本研究通过本院医学伦理会审核,患者均签署治疗知情同意书。
1.2 纳入标准与排除标准 纳入标准:(1)符合PTN的诊断标准:①阵发性及反复性的发作;②有明确的疼痛间歇期;③有“扳机点”及明确的诱发动作;④三叉神经功能完全正常。(2)有完整的临床及随访资料。排除标准:①继发性三叉神经痛者;②合并有其他颅脑疾者;③因全身性疾病无法耐受手术者;④无完整临床资料者。
1.3 手术方法 手术均采取气管内插管全身麻醉,取健侧侧俯卧位,头部使用三钉头架固定,胸部及腋下使用软垫保护臂丛神经并注意避免膝、踝关节等处压疮产生,适度牵拉患侧肩关节,避免其阻挡手术视野。头颈稍前屈(下颌至胸骨柄2横指为宜),避免过度曲颈压迫气管。上半身抬高、调整头架角度使乳突处于水平最高位。部分患者在术前留置腰大池引流管,以便术中引流脑脊液以辅助暴露三叉神经。取患侧耳后发际内纵向直切口,长约8 cm。切口跨过枕外隆凸与外耳道连线,连线上下长度比1∶3。逐层切开头皮及皮下组织、肌肉直至骨膜。电刀向深处暴露时,如发现黄色脂肪层,此为椎动脉的“危险信号”,应谨慎操作避免椎动脉。逐步向外侧暴露至二腹肌沟及乳突尖部,上方至星点以上1.5 cm,暴露范围约3 cm×3 cm。此过程常需切断枕动脉、枕静脉。乳突导静脉管连接乙状窦与枕静脉,术中应使用骨蜡快速封闭打开的导静脉外口以减少出血。使用磨钻于星点上方约1 cm处打孔,逐层深入避免损伤静脉窦。铣开骨窗范围约2.5 cm×2.5 cm,咬骨钳进一步向外暴露,尽可能接近横窦与乙状窦转角。确保术野无渗血后“C”形切开硬脑膜,将硬脑膜向外翻向乙状窦。使用自动牵开器轻柔抬起小脑,暴露小脑延髓池和小脑桥脑池,打开蛛网膜释放脑脊液暴露颅神经。部分病例可见到岩上静脉或其属支桥脑横静脉、桥脑三叉静脉、小脑桥脑裂静脉等,这些静脉往往缠绕于三叉神经周围,会对三叉神经的探查造成一定影响。术中对三叉神经进脑干处至Meckel囊区域行全程探查,对于增厚的蛛网膜系带也应予以锐性分离、游离,避免暴力的牵拉、撕扯损伤三叉神经、滑车神经及周围小动脉等结构。血管的压迫常常见于三叉神经出脑干区(三叉神经与脑桥连接处长3mm的节段[3]),常见的责任血管为小脑上动脉、小脑前下动脉、椎动脉或基底动脉。仔细辨认责任血管后,使用特氟龙纤丝垫入责任血管与三叉神经之间,确保血管固定稳妥,使三叉神经充分减压(图2)。如未发现明确责任动脉,则妥善处理可能压迫三叉神经的小血管或回流静脉,并充分松解周围蛛网膜。减压完成后使用可吸收缝线严密缝合硬脑膜,如有缺损则优先取自体筋膜修补,达到水密性封闭,减少术后发生脑脊液漏的可能。小骨瓣复位后逐层关闭手术切口。
2 结 果
2.1 手术疗效及并发症 30例患者术前BNI评分为Ⅴ级有27例,Ⅳ级3例,MVD术后第2天25例患者疼痛完全缓解(Ⅰ级),1例部分缓解(Ⅱ级),4例患者未缓解(Ⅴ级),术后即刻改善率86.67%。对于未改善的患者,均行三叉神经感觉根切断术,术后患者疼痛消失,遗留面部麻木感。手术相关并发症:5例患者术后出现短暂性头痛症状,主要为双侧颞部持续性疼痛,于床头抬高时明显,术后CT见颅内少量积气,予平卧、加强静脉补液处理后头痛症状均于1周内消失。1例患者术后第2天出现脑脊液鼻漏,表现为鼻腔间断流出清亮、水样液体。治疗予以预防使用抗生素,取半卧位并行腰大池引流1周后,脑脊液鼻漏症状消失。其余患者均顺利度过围手术期,无明显并发症。
2.2 术后随访 所有患者均于术后1个月复查头颅CT,半年及一年时接受门诊或电话随访。1例患者于术后5个月时疼痛复发,疼痛性质及范围同术前,考虑为三叉神经与责任血管再发粘连,术中探查得到验证,为避免术后疼痛再发,遂行三叉神经感觉根切断术,术后第2天疼痛消失。其余患者病情均稳定,平均随访时间(20.53±12.41)个月,随访头颅CT均无明显异常,BNI疼痛评分Ⅰ级,日常生活不受影响。
3 讨 论
PTN的病因尚不明确,多数学者认同血管神经压迫学说,然而部分PTN患者并无血管神经的压迫[4]。目前PTN的治疗方式主要分为药物治疗,手术治疗以及放射治疗等。药物治疗是首选的治疗方式,其中卡马西平的疗效最优,被认为是药物治疗的金标准[5],70%的患者可以通过药物达到完全缓解[6],但随着病程的延长,药效趋于减弱,增加剂量的同时往往会增加药物的不良反应,如困倦、头晕和注意力不集中等,重者会出现骨髓抑制导致粒细胞缺乏症、再生障碍性贫血等[7]。故对于经足量、联合使用三种药物后症状仍无法缓解或无法耐受药物不良反应的患者建议行手术治疗,约有50%的患者最终需要外科手术治疗[8]。常用的手术方式有:三叉神经微血管减压术、经皮穿刺微球囊压迫三叉神经半月节术以及经皮穿刺三叉神经半月节射频热凝术等。MVD是通过显微操作将血管从受压的神经上移走,解除血管对神经的压迫以达到治疗目的,超过70%患者的症状可在MVD术后得到长期缓解[9]。MVD的效果取决于多重因素,如患者年龄、伴随疾病、血管压迫情况等,但关键因素是术者手术技术[10]。PTN的责任血管多为小脑上动脉、小脑前下动脉及其分支、基底动脉等,单纯静脉压迫、蛛网膜的粘连、肥厚等也是发病的重要因素[11]。男性、高龄、以及高血压患者的责任动脉多为椎-基底动脉,年轻患者以小动脉的压迫常见,永存原始三叉动脉也有可能是责任动脉[12]。MRTA具有良好的软组织分辨力和可多参数成像、多平面扫描及多方式重建等优点,能够清晰显示颅神经与责任动脉的解剖关系[13]。对无明显责任动脉者,则可行三维损毁梯度回波成像检查,它对静脉的显示较清晰[14]。后颅窝手术中保持静脉回流的通畅十分重要[15],岩上静脉作为责任血管,往往也会成为MVD术中的障碍[16],静脉闭塞可能导致脑组织出血、肿胀、梗死以及脑积水等并发症。Masuoka等[17]认为:应避免切断岩上静脉主干以及重要的分支如小脑桥脑裂静脉,以避免脑干及小脑的梗死。本研究中有6例患者的责任血管是岩上静脉,其中3例实施了岩上静脉小分支的切断并以teflon纤丝垫开,另外3例由于是岩上静脉主干,故予以保留而采用Dandy术式,术后患者症状缓解,未出现明显并发症。MVD术后存在一定的复发率,Lee等[4]研究发现,MVD术后第1年的复发率达14%,此后为2.0%~3.5%/年,术后出现疼痛未缓解或复发的主要原因是责任血管辨认失误而未对三叉神经进行有效的减压,Sekula等[18]则认为术中遗漏责任静脉是MVD失败的重要原因。结合手术过程,本研究认为可通过以下几点降低复发率:三叉神经周围动静脉纵横交错,对三叉神经应做到多角度、全方位的探查,避免遗漏责任血管,做出单纯静脉压迫的判断应慎重;蛛网膜的分离松解应全程且彻底,防止垫入teflon纤丝后在局部产生较大张力造成减压效果不满意;术者操作应仔细、轻柔,避免出血导致蛛网膜粘连,形成新的压迫;关闭硬膜前应充分冲洗以减少血性刺激,降低粘连发生率。本研究术后并发症主要表现为中到重度的持续性头痛,常发生在术后12 h之内,考虑为脑脊液释放过多而引起的低颅压,故在关闭硬膜前应充分“注水排气”以减少低颅压的发生。1例患者术后出现脑脊液鼻漏,考虑与术中铣刀打开乳突气房有关,故在术前应关注患者乳突气房发育情况,若气房开放则应使用骨蜡严格封闭并“水密”缝合硬脑膜,以防脑脊液漏。近年来,全神经内镜微血管减压术(endoscopic-microvascular decompression,E-MVD)也向传统的显微镜MVD发起了挑战。E-MVD与传统MVD的疗效相似,但面瘫和听力损害等的并发症发生率较低[19],E-MVD的临床应用也将越来越广泛。
[1] Apra C,Lefaucheur JP,Guérinel CL. Microvascular decompression is an effective therapy for trigeminal neuralgia due to dolichoectatic basilar artery compression:case reports and literature review[J]. Neurosurg Rev,2017,40(4):577-582.
[2] Miller JP,Acar F,Burchiel KJ. Classification of trigeminal neuralgia:clinical,therapeutic,and prognostic implications in a series of 144 patients undergoing microvascular decompression[J]. J Neurosurg,2009,111(6):1231-1234.
[3] Mistry AM,Niesner KJ,Lake WB,et al. Neurovascular compression at the root entry zone correlates with trigeminal neuralgia and early microvascular decompression outcome[J]. World Neurosurg,2016,95:208-213.
[4] Lee A,McCartney S,Burbidge C,et al. Trigeminal neuralgia occurs and recurs in the absence of neurovascular compression[J]. J Neurosurg,2014,120(5):1048-1054.
[5] McQuay H,Carroll D,Jadad AR,et al. Anticonvulsant drugs for management of pain:a systematic review[J]. BMJ,1995,311(7012):1047-1052.
[6] Zakrzewska JM,Linskey ME. Trigeminal neuralgia[J]. BMJ Clin Evid,2014,2014:1207.
[7] Al-Quliti KW. Update on neuropathic pain treatment for trigeminal neuralgia. The pharmacological and surgical options[J]. Neurosciences (Riyadh),2015,20(2):107-114.
[8] Joffroy A,Levivier M,Massager N. Trigeminal neuralgia. Pathophysiology and treatment[J]. Acta Neurol Belg,2001,101(1):20-25.
[9] Ko AL,Ozpinar A,Lee A,et al. Long-term efficacy and safety of internal neurolysis for trigeminal neuralgia without neurovascular compression[J].J Neurosurg,2015,122(5):1048-1057.
[10] Akkaya E,Gokcil Z,Erbas C,et al. A clinical analysis of microvascular decompression surgery with sacrification of the superior petrosal venous complex for trigeminal neuralgia:a single-surgeon experience[J]. Turk Neurosurg,2020,30(1):83-88.
[11] 郝杨,于炎冰,张瑜廉,等.非动脉压迫因素导致三叉神经痛的显微外科手术治疗[J].中华神经外科杂志,2019,35(3):255-258.
[12] Miki K,Natori Y,Mori M,et al. Trigeminal neuralgia caused by a persistent primitive trigeminal artery variant and superior cerebellar artery[J]. NMC Case Rep J,2019, 6(4):101-103.
[13] 张伟,周小熳,聂耳,等.三叉神经痛影像学检查结果与微血管减压术疗效分析[J].临床神经外科杂志,2018,15(5):337-345.
[14] 刘治玲,周勤,曲春城,等.高分辨率强化3D-SPGR序列评价三叉神经痛患者神经血管的关系[J].中华神经外科杂志,2011,27(11):1102-1105.
[15] Andeweg J. Consequences of the anatomy of deep venous outflow from the brain[J]. Neuroradiology,1999,41(4):233-241.
[16] Watanabe T,Igarashi T,Fukushima T,et al. Anatomical variation of superior petrosal vein and its management during surgery for cerebellopontine angle meningiomas[J]. Acta Neurochir,2013,155(10):1871-1878.
[17] Masuoka J,Matsushima T,Hikita T,et al. Cerebellar swelling after sacrifice of the superior petrosal vein during microvascular decompression for trigeminal neuralgia[J]. J Clin Neurosci,2009,16(10):1342-1344.
[18] Sekula RF,Frederickson AM,Jannetta PJ,et al. Microvascular decompression in patients with isolated maxillary division trigeminal neuralgia,with particular attention to venous pathology[J]. Neurosurg Focus,2009,27(5):E10.
[19] Zagzoog N,Attar A,Takroni R,et al. Endoscopic versus open microvascular decompression for trigeminal neuralgia:a systematic review and comparative meta-analysis[J]. J Neurosurg,2018,7:1-9.