宫颈癌是女性生殖系统常见的恶性肿瘤,在发病率和病死率上位居女性恶性肿瘤第四位,严重降低患者生存质量[1-2]。针对早期或中期宫颈癌,子宫广泛切除术和盆腔淋巴结清扫等方式可有效控制癌症扩散程度,延长生存期[3],但刘光荣等[4]研究表明,493例宫颈癌患者,中位无残端复发时间44.8个月,且肿瘤直径、淋巴结转移等情况是复发的独立影响因素,而术后放疗可有效降低术后阴道残端复发的风险。放射治疗已成为宫颈癌患者术后常见的治疗手段,常规三维适形技术在单视野剂量调节和靶区剂量同步调整等方面存在一定的局限[5],因而临床研究多集中在调强放疗方面,具体有5 野调强放疗(five-field intensity modulated radiotherapy,5F-IMRT)和快速容积旋转调强(Rapid Arc)等计划,与三维适形技术相比,前者可针对不规则肿瘤,提高肿瘤部位高剂量,并降低放疗对正常组织的损伤,已成为临床放疗的首选[6];后者可改变放疗机架角度、叶片形状及机架旋转速率等参数优化放疗束流,以提高放疗临床疗效[7]。目前二者均应用于宫颈癌治疗,但大多学者研究群体集中在65岁以下宫颈癌患者,排除了年龄超过65岁的老年患者,因而本研究比较高龄宫颈癌患者术后Rapid Arc计划和5F-IMRT计划的剂量学及疗效观察,旨在为高龄宫颈癌患者选择合适术后放疗、改善患者预后等提供依据。
1 资料与方法
1.1 一般资料 选取2015年1月—2017年6月我院收治的102例高龄宫颈癌患者,均行宫颈癌根治术,依据随机数字表法,将患者分为观察组和对照组,每组51例。对照组给予Rapid Arc计划,而观察组给予5F-IMRT计划。比较两组患者年龄、临床分期、手术内容、手术方式、基础疾病及抽烟、饮酒史等基线资料差异无统计学意义(P>0.05),见表1。
表1 两组患者基线资料比较
Table 1 Comparison of general information of patients between two groups (n=51,例数)
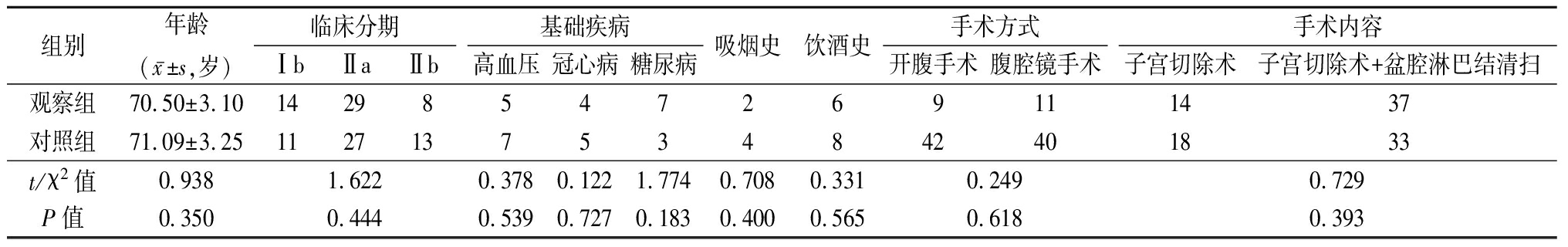
组别年龄(x-±s,岁)临床分期ⅠbⅡaⅡb基础疾病高血压冠心病糖尿病吸烟史饮酒史手术方式开腹手术腹腔镜手术手术内容子宫切除术子宫切除术+盆腔淋巴结清扫观察组70.50±3.1014298547269111437对照组71.09±3.251127137534842401833t/χ2值0.9381.6220.3780.1221.7740.7080.3310.2490.729P值0.3500.4440.5390.7270.1830.4000.5650.6180.393
本研究经医院伦理委员会审批通过。患者及家属知情同意并签署知情同意书。
纳入标准:① 所有患者均首次经影像学、病理活检等手段确诊为宫颈癌[8];② 年龄≥65岁,国际妇产科学联盟(International Federation of Gynecology and Obstetrics,FIGO)分期为Ⅰb~Ⅱa,均耐受宫颈癌根治术;③ 影像学有可评价的病灶;④ 术后病理结果提示放射治疗指征,预计生存时间超过3个月。
排除标准:① 合并患有其他恶性肿瘤、自身免疫疾病者;② 合并心、肝及肾等重要脏器官衰竭者;③ 无法完成或耐受Rapid Arc或5F-IMRT放疗方案;④ 中途退出或不配合者。
1.2 治疗方法 两组患者术后病理结果显示均符合调强放疗指征,①模拟定位:定位前排空膀胱和直肠,并摄入约0.5 L白开水,以充盈膀胱,定位时患者行仰卧体位,热塑体膜固定好后,应用SOMATOM Confidence 型号CT模拟机(德国西门子)行增强扫描操作,扫描范围:L1锥体上沿至坐骨结节下5 cm;扫描参数:层厚5 mm,扫描图片应用Varian Eclipse系统分析。②靶区和周边危及器官、组织勾画:根据既往经验和文献库,临床靶体积(clinical target volume, CTV)主要有阴道旁软组织、阴道上段及其残端及盆腔淋巴区(髂外、髂内、髂总、宫旁、闭孔)等,CTV在三维上外放0.8 cm以形成计划靶体积(planning target volume, PTV),并一并勾画双侧股骨头、小肠、直肠及膀胱等周围器官。③放疗计划设计:仪器为Clinac iX型号瓦里安,均为6MV-X照射,处方剂量为45 Gy/1.8 Gy/25次,Rapid Arc计划:双面共弧,顺时针角度181~179 °,逆时针角度为179~181 °,同时周边器官最大剂量,膀胱V45(受照45 Gy体积百分比):50%、直肠V45:50%、小肠V30(受照30 Gy体积百分比):50%和股骨头V45:5%。IMRT为逆向设计计划,5野共面射野,入射角度分别为:70 °、125 °、180 °、235 °和290 °。
1.3 观察指标
1.3.1 剂量参数评估 处方剂量为95%PTV,并应用剂量-体积直方图评估靶区和周围危及器官的剂量。①靶区剂量评估参数:靶区体积接受靶区体积接受最小剂量Dmin、最大剂量Dmax、平均剂量Dmean;均匀指数(heterogeneity index,HI)=D5%/D95%,D5%和D95%分别指5%和95%靶体积接受剂量,HI数值越低,提示靶区内剂量分布越均匀;适形指数(conformity index,CI):(VT,ref/Vref)×(Vref/VT),VT指靶体积、Vref参考等剂量线围绕区域体积和VT,ref参考等剂量线围绕靶区体积,CI数值范围0~1,CI数值越高,靶区实行性越佳。②周边危及器官评价体积参数:直肠、小肠、膀胱及股骨头V10(受照10 Gy体积百分比)、V20(受照20 Gy体积百分比)、V30(受照30 Gy体积百分比)、V40(受照40 Gy体积百分比)和V50(受照50 Gy体积百分比)。③机器跳数评估所应用的射野相加之和;治疗时间:在6 MV射线直线加速器实施治疗的时间。
1.3.2 不良反应 记录治疗期间,两组患者发生恶心呕吐、白细胞减少、放射性肠炎、放射性膀胱炎等不良反应时间,并按照美国国家癌症研究所常见毒性标准对不良反应进行分级[9],具体分级为Ⅰ、Ⅱ、Ⅲ和Ⅳ,分级越高,毒性程度越高。
1.3.3 生存情况 从治疗结束后即开始随访,每3个月随访1次,以血清标志物、影像学等为主要观察指标,随访3年。记录两组患者总生存期(overall survival,OS)以比较两组患者临床疗效。OS:接受治疗至任何因素死亡的时间[10]。
1.4 统计学方法 应用SPSS 25.0统计软件处理数据。计数资料比较采用χ2检验;计量资料比较采用t检验;生存率行Kaplan-Meier法,组间行log-rank法。P<0.05为差异有统计学意义。
2 结 果
2.1 两组患者靶区剂量比较 观察组患者靶区剂量Dmin、Dmax和Dmean等指标明显高于对照组(P<0.05),而两组患者HI和CI等指标差异无统计学意义(P>0.05),见表2。
表2 两组患者靶区剂量比较
Table 2 Comparison of target dose between two groups ![]()
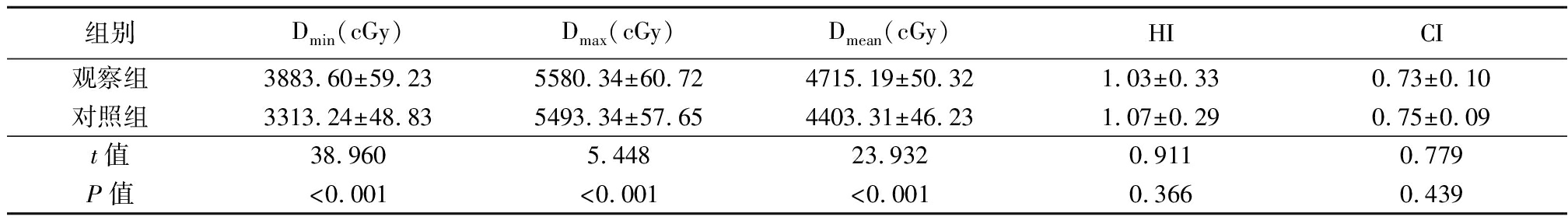
组别Dmin(cGy)Dmax(cGy)Dmean(cGy)HICI观察组3883.60±59.235580.34±60.724715.19±50.321.03±0.330.73±0.10对照组3313.24±48.835493.34±57.654403.31±46.231.07±0.290.75±0.09t值38.9605.44823.9320.9110.779P值<0.001<0.001<0.0010.3660.439
2.2 两组患者危及器官剂量体积比较 观察组患者左股骨头和右股骨头V20、V30数值明显低于对照组(P<0.05),观察组患者直肠、小肠和膀胱V30、V40和V50数值明显高于对照组(P<0.05),见表3。
表3 两组患者危及器官剂量体积比较
Table 3 Comparison of organ-endangering dose between two groups ![]()
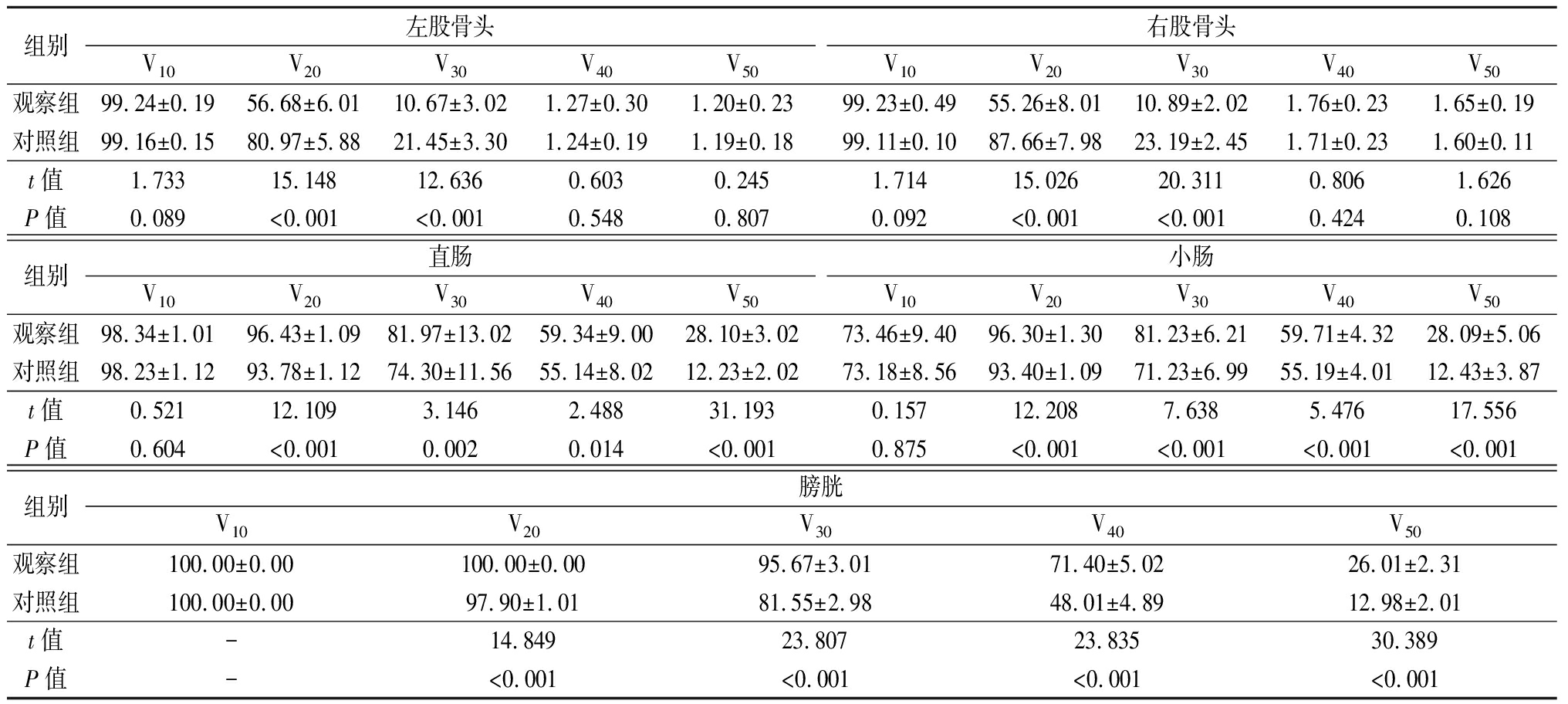
组别左股骨头V10V20V30V40V50右股骨头V10V20V30V40V50观察组99.24±0.1956.68±6.0110.67±3.021.27±0.301.20±0.2399.23±0.4955.26±8.0110.89±2.021.76±0.231.65±0.19对照组99.16±0.1580.97±5.8821.45±3.301.24±0.191.19±0.1899.11±0.1087.66±7.9823.19±2.451.71±0.231.60±0.11t值1.73315.14812.6360.6030.2451.71415.02620.3110.8061.626P值0.089<0.001<0.0010.5480.8070.092<0.001<0.0010.4240.108组别直肠V10V20V30V40V50小肠V10V20V30V40V50观察组98.34±1.0196.43±1.0981.97±13.0259.34±9.0028.10±3.0273.46±9.4096.30±1.3081.23±6.2159.71±4.3228.09±5.06对照组98.23±1.1293.78±1.1274.30±11.5655.14±8.0212.23±2.0273.18±8.5693.40±1.0971.23±6.9955.19±4.0112.43±3.87t值0.52112.1093.1462.48831.1930.15712.2087.6385.47617.556P值0.604<0.0010.0020.014<0.0010.875<0.001<0.001<0.001<0.001组别膀胱V10V20V30V40V50观察组100.00±0.00100.00±0.0095.67±3.0171.40±5.0226.01±2.31对照组100.00±0.0097.90±1.0181.55±2.9848.01±4.8912.98±2.01t值-14.84923.80723.83530.389P值-<0.001<0.001<0.001<0.001
2.3 两组患者机器跳数和治疗时间比较 观察组患者机器跳数和治疗时间明显低于对照组(P<0.05),见表4。
表4 两组患者机器跳数和治疗时间比较
Table 4 Comparison of machine hop count and treatment
time between two groups ![]()
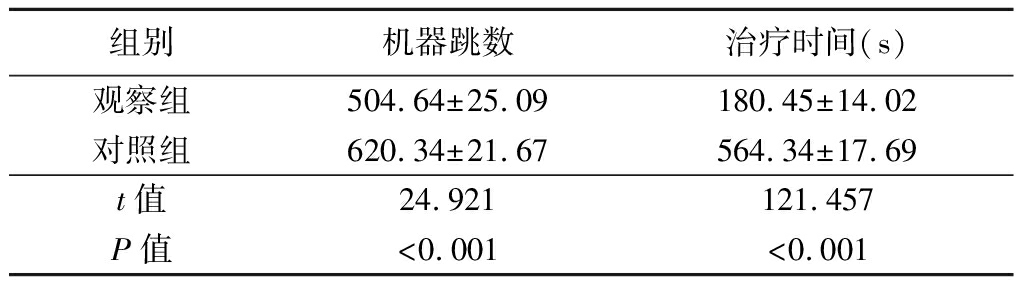
组别机器跳数治疗时间(s)观察组504.64±25.09180.45±14.02对照组620.34±21.67564.34±17.69t值24.921121.457P值<0.001<0.001
2.4 不良反应比较 治疗期间,两组患者均出现恶心呕吐、白细胞减少、放射性肠炎和放射性膀胱炎等不良反应事件,但两组患者不良反应发生率差异无统计学意义(P>0.05),见表5。
表5 两组患者不良反应事件比较
Table 5 Comparison of adverse reaction events between two groups (n=51,例数,%)

组别恶心呕吐Ⅰ~ⅡⅢ~Ⅳ白细胞减少Ⅰ~ⅡⅢ~Ⅳ放射性肠炎Ⅰ~ⅡⅢ~Ⅳ放射性膀胱炎Ⅰ~ⅡⅢ~Ⅳ观察组13(25.5)4(7.8)15(29.4)4(7.8)8(15.7)1(2.0)5(9.8)1(2.0)对照组15(29.4)4(7.8)19(37.3)3(5.9)6(11.8)1(2.0)4(7.8)0(0.0)χ2值0.1720.1650.2970.443P值0.6790.6850.5860.505
2.5 生存率比较 随访3年,所有患者均获得随访,观察组患者3年生存率为86.27%(44/51),对照组患者3年生存率为82.35%(42/51),两组3年生存率差异无统计学意义(P>0.05)。
3 讨 论
宫颈癌首选根治术,但术后仍存在一定的复发率,而放射治疗可有效改善患者预后,延长生存期。研究表明[11],宫颈癌术后靶区形态各异,易出现肠粘连、肠管下移等并发症,而三维适形技术照射面积相对较大,不仅会危及周围器官,而且还会造成放射性直肠炎或膀胱炎等不良反应,降低患者生存条件,因而安全性高、剂量高的调强放疗逐步成为临床研究的重点。5F-IMRT可在保护周围正常组织的基础上增加肿瘤放疗剂量,控制癌症扩散程度,降低不良反应发生率[12];而Rapid Arc是在5F-IMRT的前提下引入机架旋转速率、射野形状等参数,增强治疗的精准程度[13],二者均已应用于宫颈癌治疗,但其在高龄患者中剂量和疗效比较研究相对较少,因而本研究比较高龄宫颈癌患者术后Rapid Arc计划和5F-IMRT计划的剂量学及疗效观察,旨在临床提供依据。
本研究结果显示,在靶区剂量方面,观察组患者靶区剂量Dmin、Dmax和Dmean等指标明显高于对照组(P<0.05);在危及器官方面,观察组患者左股骨头和右股骨头V20、V30数值明显低于对照组(P<0.05),观察组患者直肠、小肠和膀胱V30、V40和V50数值明显高于对照组(P<0.05),同时观察组患者机器跳数和治疗时间明显低于对照组(P<0.05),提示Rapid Arc可提高靶区剂量,在不降低治疗效果的前提下缩短治疗时间,同时可保护股骨头等危及器官,而5F-IMRT可保护直肠、小肠及膀胱等器官;进一步比较两组患者不良反应和生存期,治疗期间,两组患者均出现恶心呕吐、白细胞减少、放射性肠炎和放射性膀胱炎等不良反应事件,但两组患者差异无统计学意义(P>0.05);而两组患者3年生存率差异无统计学意义(P>0.05),提示Rapid Arc和5F-IMRT计划在不良反应和生存期等方面无明显区别。分析认为,宫颈癌术后靶区勾画多以凹形为主,并根据盆腔淋巴结转移等情况,适当放宽至靶区0.8 cm,与传统三维适形化疗相比,5F-IMRT调强放疗可在确保靶区照射剂量的基础上削减射线对膀胱、直肠等器官的危害程度,但其治疗时间相对过长,降低射线对肿瘤的生物效应,且机器跳数较高易增加正常组织、器官的体积,提高二次致癌的风险[14]。曾华驱等[15]证实,Rapid Arc计划在IMRT基础上增强靶区的均匀性和适形度,优化靶区平均剂量,对提高临床疗效有一定的帮助,且其可通过连续出束、射野形状等缩短治疗时间,降低患者致癌概率,但在减轻危及器官方面与IMRT差异无统计学意义,而本研究二者在HI、CI及生存期方面无差异,可能与样本量、样本来源等相关,仍需进一步扩充研究样本,以论证本文结论。
综上所述,宫颈癌术后放疗应用Rapid Arc计划可在获得等同剂量分布、降低危及器官受量的基础上优化直线加速器,缩短高龄患者治疗时间,值得临床进一步推广和研究。
[1] Baik SH,Seo JW,Kim JH,et al. Prognostic value of cervical nodal necrosis observed in preoperative CT and MRI of patients with tongue squamous cell carcinoma and cervical node metastases:a retrospective study[J]. AJR Am J Roentgenol,2019,213(2):437-443.
[2] Ishimaru N,Kanzawa Y,Seto H,et al. Syphilitic cervicitis with cervical cancer presenting as oropharyngeal syphilis[J]. Intern Med,2019,58(15):2251-2255.
[3] Li H,Wu X,Cheng X. Advances in diagnosis and treatment of metastatic cervical cancer[J]. J Gynecol Oncol,2016,27(4):e43.
[4] 刘光荣,冉立,吉维,等.493例Ⅰ-ⅡA期宫颈癌根治术后残端复发相关因素分析[J].中华放射肿瘤学杂志,2019,28(5):353-357.
[5] Wei X,Jiang Y,Zhang X,et al. Neoadjuvant three-dimensional conformal radiotherapy for resectable hepatocellular carcinoma with portal vein tumor thrombus:a randomized,open-label,multicenter controlled study[J]. J Clin Oncol,2019,37(24):2141-2151.
[6] Takemoto S,Shibamoto Y,Sugie C,et al. Long-term results of intensity-modulated radiotherapy with three dose-fractionation regimens for localized prostate cancer[J]. J Radiat Res,2019,60(2):221-227.
[7] Krishnan J,Shetty J,Rao S,et al. Comparison of Rapid Arc and intensity-modulated radiotherapy plans using unified dosimetry index and the impact of conformity index on unified dosimetry index evaluation[J]. J Med Phys,2017,42(1):14-17.
[8] 李静,索红燕,孔为民.《国际妇产科联盟(FIGO)2018癌症报告:宫颈癌新分期及诊治指南》解读[J].中国临床医生杂志,2019,47(6):646-649.
[9] 王松,何津祥,李兴川.胸部肿瘤放射性心脏损伤的系统评价和Meta分析[J].中国临床研究,2019,32(4):457-463.
[10] Kataoka K,Nakamura K,Mizusawa J,et al. Surrogacy of progression-free survival(PFS) for overall survival(OS) in esophageal cancer trials with preoperative therapy:Literature-based meta-analysis[J]. Eur J Surg Oncol,2017,43(10):1956-1961.
[11] 李霞,段晶晶,孔为民.宫颈癌放化疗敏感性及交叉耐受性研究进展[J].肿瘤学杂志,2019,25(1):63-66.
[12] Wang Y,Xiao Q,Zeng B,et al. Tomotherapy as a neoadjuvant treatment for locally advanced esophageal cancer might increase bone marrow toxicity in comparison with intensity-modulated radiotherapy and volumetric-modulated arc therapy[J]. Med Dosim,2020,45(1):e6-e12.
[13] 赵环宇,时飞跃,秦伟,等.宫颈癌术后快速容积旋转调强与三维适形放疗剂量学比较及疗效观察[J].中国医疗设备,2018,33(11):47-50.
[14] 王佳浩,赵鹏军,徐莉霞,等.上胸段食管癌调强放射治疗中淋巴结意外照射的剂量学研究[J].中华放射医学与防护杂志,2020,40(1):36-41.
[15] 曾华驱,温尊北,陈宗友,等.不同射野方向和数目对宫颈癌术后静态调强放射治疗计划的剂量学比较研究[J].生物医学工程与临床,2018,22(4):439-443.