腹腔镜全子宫切除术是妇科常见术式,术后镇痛是一项不可忽略的问题,患者常伴有内脏疼痛、神经病理性疼痛、炎性疼痛,严重时影响术后生活质量、生理功能恢复,故需注重麻醉镇痛方案的选择,从而减轻机体疼痛[1]。多模式镇痛是指通过多种镇痛药物或不同作用机制的药物进行镇痛,不仅可减少单一药物产生的不良反应,还可获得良好的镇痛效果[2]。地佐辛属于混合型阿片受体激动拮抗剂,对部分μ受体有激动作用,且不产生受体依赖,可减少呼吸抑制、胃肠道反应发生率,获取满意镇痛效果[3]。氟比洛芬酯属于非甾体类抗炎药,可在炎症部位和手术切口处发挥靶向聚集作用,释放氟比洛芬,抑制前列腺素合成,从而获取满意镇痛效果[4]。目前临床虽已有关于地佐辛、氟比洛芬酯各自效果报道,但较少学者将其联合运用,本研究观察两者联合运用的镇痛、镇静效果以及对腹腔镜全子宫切除术患者丙二醛(malondialdehyde,MDA)、皮质醇(cortisol,Cor)、肾上腺素(adrenaline,E)、去甲肾上腺素(norepin ephrine,NE)、肿瘤坏死因子α(tumor necrosis factor-α,TNF-α)、白细胞介素2(interleukin-2,IL-2)、白细胞介素6(interleukin-6,IL-6)、白细胞介素10(interleukin-10,IL-10)的影响,报告如下。
1 资 料 与 方 法
1.1 一般资料 回顾性分析2018年1月—2020年6月我院收治的腹腔镜全子宫切除术患者60例的临床资料。纳入标准:①符合腹腔镜全子宫切除术的适应证;②临床资料完整;③美国麻醉医师协会(American Statistical Association,ASA)分级Ⅰ或Ⅱ级;④已签署知情同意书。排除标准:①术前存在严重感染者;②存在阿片类药物成瘾史者;③存在严重心脑血管疾病史、内分泌系统、免疫系统、呼吸功能不全、凝血功能异常者;④存在麻醉药物过敏史者;⑤中途因疼痛控制不佳而退出试验者;⑥不能正确理解视觉模拟(visual analogue scale,VAS)评分者。均为已婚女性。根据麻醉方式分为对照组和观察组,每组30组,2组一般资料差异无统计学意义(P>0.05),具有可比性。见表1。
表1 2组一般资料比较
Table 1 Comparison of general information between two groups![]()
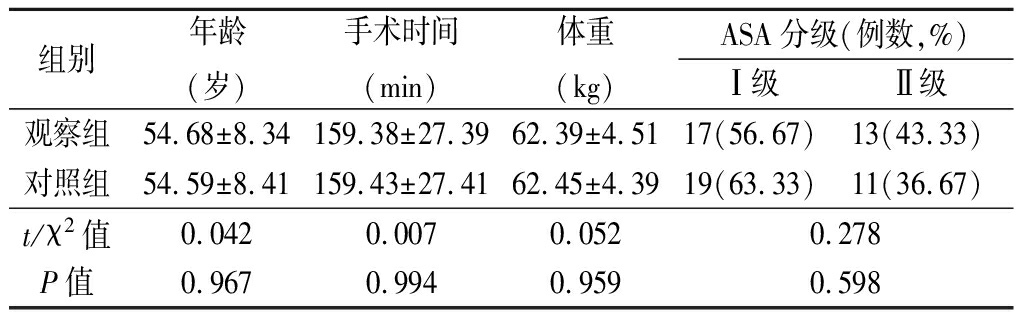
组别年龄(岁)手术时间(min)体重(kg)ASA分级(例数,%)Ⅰ级Ⅱ级观察组54.68±8.34159.38±27.3962.39±4.5117(56.67)13(43.33)对照组54.59±8.41159.43±27.4162.45±4.3919(63.33)11(36.67)t/χ2值0.0420.0070.0520.278P值0.9670.9940.9590.598
1.2 方法 2组患者进入手术室前30 min,肌肉注射0.3 mg东莨菪碱(万邦德制药,国药准字H33021318)、0.1 g苯巴比妥(遂成药业;国药准字H41025613)。进入手术室后,开放上肢外周静脉通路,连接心电监护仪(飞利浦InterlliVue MP50),监测心电图、脉搏、血氧饱和度、心率、血压,输注复方乳酸钠林格液。2组患者均进行相同麻醉诱导:咪达唑仑0.03 mg/kg(江苏恩华药业,国药准字H10980025)+依托咪酯0.2 mg/kg(江苏恩华药业,国药准字20020511)+顺阿曲库铵0.15 mg/kg(江苏恒瑞医药,国药准字H20060869)+舒芬太尼0.3 μg/kg(宜昌人福药业,国药准字H20054171),术中间断注射0.03 mg/kg顺阿曲库铵维持肌肉松弛,持续静脉输注3~5 mg·kg-1·h-1丙泊酚(北京费森尤斯卡比,国药准字J20160089)+0.1~0.3 μg·kg-1·min-1瑞芬太尼(江苏恩华药业,国药准字H20143315)。在手术结束前15 min,连接镇痛泵静脉泵注。观察组采用100 mL生理盐水+4 mg/kg氟比洛芬酯(北京泰德制药,国药准字H20041508)+0.3 mg/kg地佐辛(扬子江药业,国药准字H20080329)持续静脉泵注。对照组采用100 mL生理盐水+2 μg/kg舒芬太尼(宜昌人福药业,国药准字H20054171)泵注。2组首次背景剂量均为2 mL/h,自控镇痛锁定时间15 min,剂量0.5 mL/次。
1.3 观察指标 ①比较两组术后即刻、术后12 h、术后24 h时点VAS评分、Ramsay评分。VAS评分[5]:10分代表剧痛,0分代表无痛。Ramsay评分[6]:6分:难以唤醒;5分:对唤醒反应迟钝;4分:可唤醒,能入睡;3分:嗜睡;2分:安静配合;1分:烦躁不安。5~6分代表镇静效果过度;2~4分代表镇静效果满意;1分代表镇静效果不足。②比较2组开放静脉前、术后即刻、术后24 h、术后48 h 应激反应指标水平。抽取肘静脉血5 mL,分离血清,3 000 r/min,离心5 min,放于冰箱(-20 ℃)内保存待检,选择美国公司提供DXI800型号提供全自动化学发光仪,采用化学发光酶免疫分析法检测MDA、Cor、E、NE水平。③比较2组开放静脉前、术后即刻、术后24 h、术后48 h血浆细胞因子水平。抽取肘静脉血4 mL,加入乙二胺四乙酸抗凝管,离心血浆,3 000 r/min,5 min,放于-20 ℃液氮内待检,使用美国BIO-RAD550酶标仪,采用酶联免疫吸附测定法检测TNF-α、IL-2、IL-6、IL-10水平。
1.4 统计学方法 应用SPSS 22.0统计软件分析数据。计量资料比较采用t检验和重复测量的方差分析,计数资料比较采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1 2组VAS评分比较 2组VAS评分均呈先升高再降低趋势,观察组VAS评分低于对照组,组间、时点间差异有统计学意义(P<0.05),组间·时点间交互作用差异无统计学意义(P>0.05)。见表2。
表2 2组VAS评分比较
Table 2 Comparison of VAS scores between two groups ![]() 分)
分)
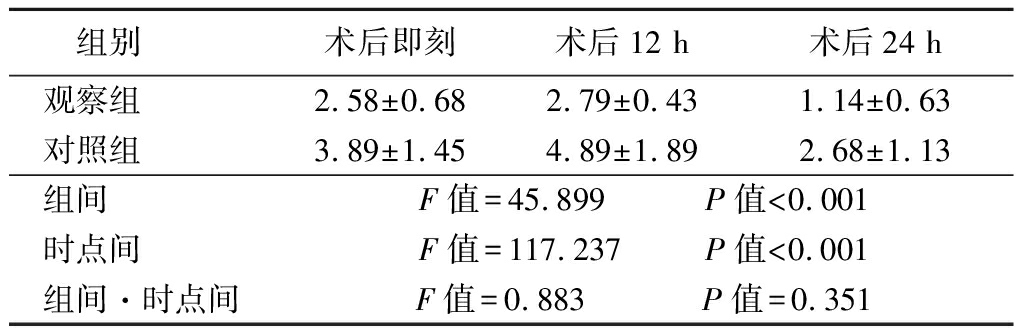
组别 术后即刻术后12 h术后24 h观察组 2.58±0.682.79±0.431.14±0.63对照组 3.89±1.454.89±1.892.68±1.13组间 F值=45.899 P值<0.001时点间 F值=117.237 P值<0.001组间·时点间F值=0.883 P值=0.351
2.2 2组Ramsay评分比较 2组Ramsay评分均呈逐渐降低趋势,观察组Ramsay评分高于对照组,组间、时点间、组间·时点间交互作用差异有统计学意义(P<0.05)。见表3。
表3 2组Ramsay评分比较
Table 3 Comparison of Ramsay scores between two groups ![]() 分)
分)
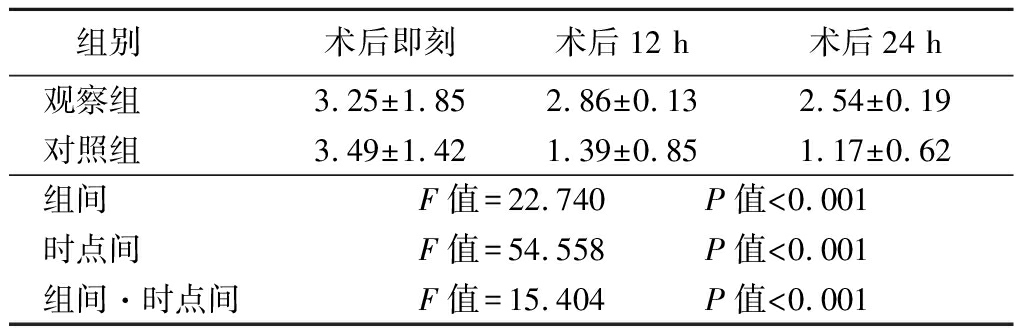
组别 术后即刻术后12 h术后24 h观察组 3.25±1.852.86±0.132.54±0.19对照组 3.49±1.421.39±0.851.17±0.62组间 F值=22.740 P值<0.001时点间 F值=54.558 P值<0.001组间·时点间F值=15.404 P值<0.001
2.3 2组应激反应指标水平比较 2组MDA、Cor、E、NE水平均呈先升高再降低趋势,观察组MDA、Cor、E、NE水平变化幅度小于对照组,组间、时点间、组间·时点间交互作用差异有统计学意义(P<0.05)。见表4。
表4 2组应激反应指标水平比较
Table 4 Comparison of stress indicator levels between two groups![]()
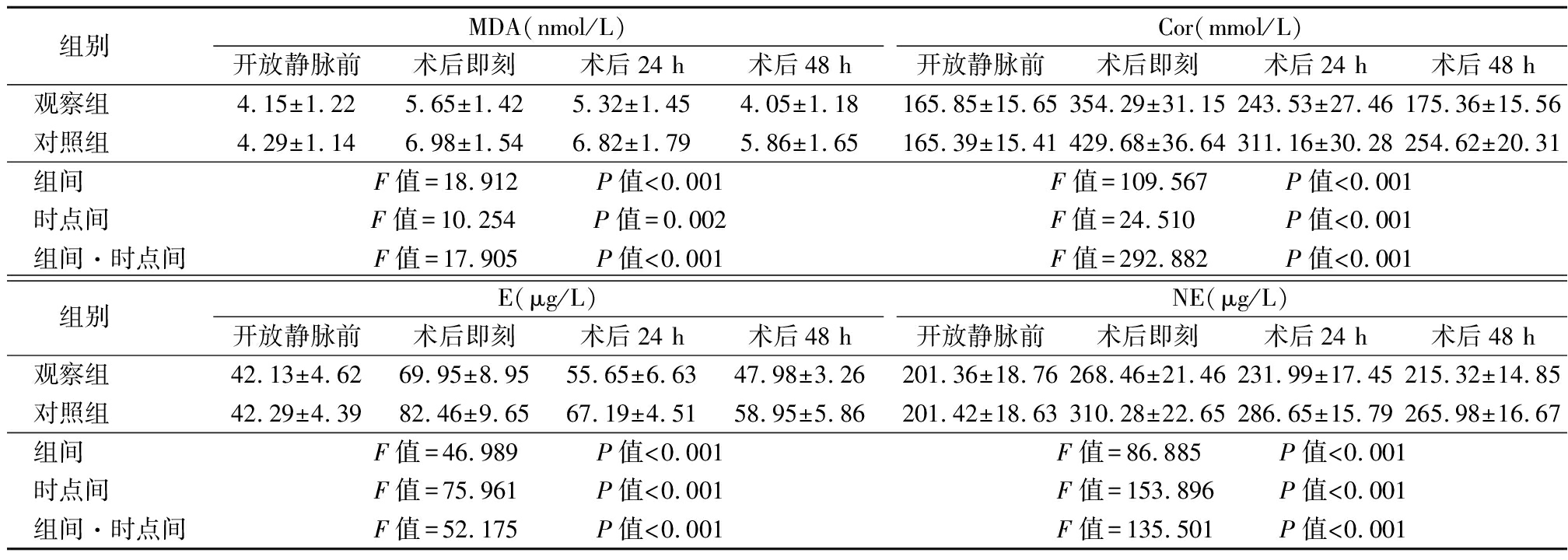
组别 MDA(nmol/L)开放静脉前术后即刻术后24 h术后48 hCor(mmol/L)开放静脉前术后即刻术后24 h术后48 h观察组 4.15±1.225.65±1.425.32±1.454.05±1.18165.85±15.65354.29±31.15243.53±27.46175.36±15.56对照组 4.29±1.146.98±1.546.82±1.795.86±1.65165.39±15.41429.68±36.64311.16±30.28254.62±20.31组间 F值=18.912 P值<0.001F值=109.567 P值<0.001时点间 F值=10.254 P值=0.002F值=24.510 P值<0.001组间·时点间F值=17.905 P值<0.001F值=292.882 P值<0.001组别 E(μg/L)开放静脉前术后即刻术后24 h术后48 hNE(μg/L)开放静脉前术后即刻术后24 h术后48 h观察组 42.13±4.6269.95±8.9555.65±6.6347.98±3.26201.36±18.76268.46±21.46231.99±17.45215.32±14.85对照组 42.29±4.3982.46±9.6567.19±4.5158.95±5.86201.42±18.63310.28±22.65286.65±15.79265.98±16.67组间 F值=46.989 P值<0.001F值=86.885 P值<0.001时点间 F值=75.961 P值<0.001F值=153.896 P值<0.001组间·时点间F值=52.175 P值<0.001F值=135.501 P值<0.001
2.4 2组血浆细胞因子水平比较 2组TNF-α、IL-2、IL-6、IL-10均呈先升高再降低趋势,观察组TNF-α、IL-2、IL-6、IL-10水平变化幅度小于对照组,组间、时点间、组间·时点间交互作用差异有统计学意义(P<0.05)。见表5。
表5 2组血浆细胞因子水平比较
Table 5 Comparison of plasma cytokine levels between two groups![]()
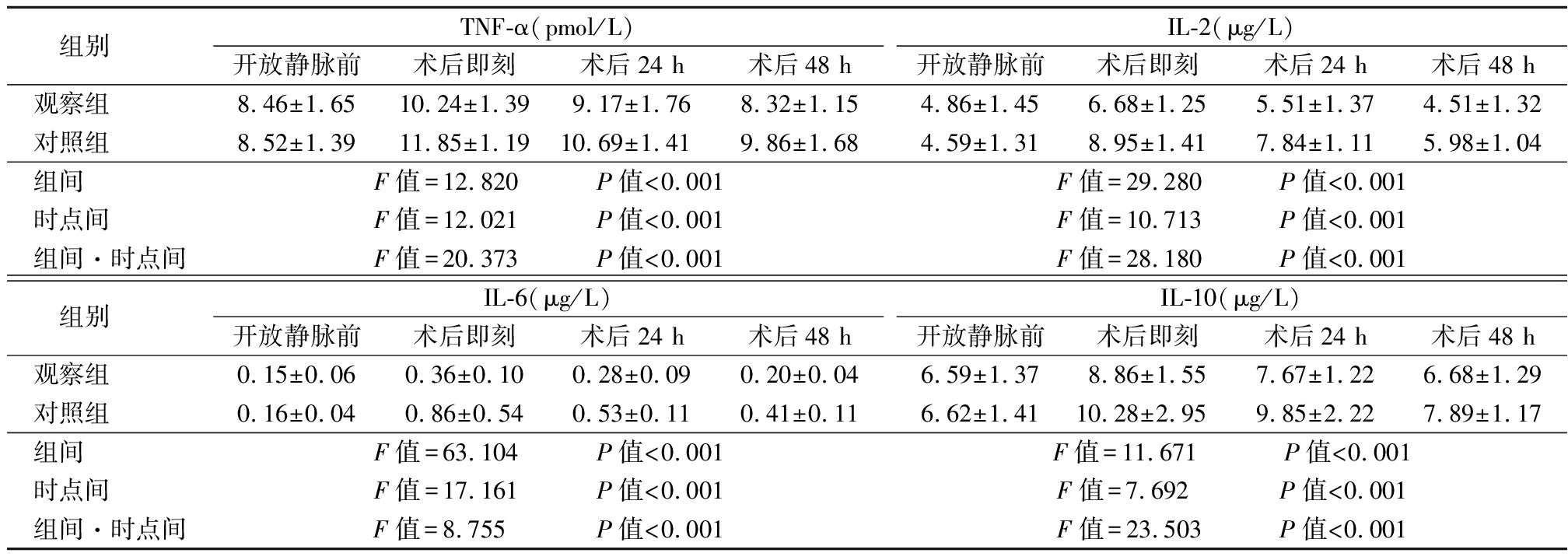
组别 TNF-α(pmol/L)开放静脉前术后即刻术后24 h术后48 hIL-2(μg/L)开放静脉前术后即刻术后24 h术后48 h观察组 8.46±1.6510.24±1.399.17±1.768.32±1.154.86±1.456.68±1.255.51±1.374.51±1.32对照组 8.52±1.3911.85±1.1910.69±1.419.86±1.684.59±1.318.95±1.417.84±1.115.98±1.04组间 F值=12.820 P值<0.001F值=29.280 P值<0.001时点间 F值=12.021 P值<0.001F值=10.713 P值<0.001组间·时点间F值=20.373 P值<0.001F值=28.180 P值<0.001组别 IL-6(μg/L)开放静脉前术后即刻术后24 h术后48 hIL-10(μg/L)开放静脉前术后即刻术后24 h术后48 h观察组 0.15±0.060.36±0.100.28±0.090.20±0.046.59±1.378.86±1.557.67±1.226.68±1.29对照组 0.16±0.040.86±0.540.53±0.110.41±0.116.62±1.4110.28±2.959.85±2.227.89±1.17组间 F值=63.104 P值<0.001F值=11.671 P值<0.001时点间 F值=17.161 P值<0.001F值=7.692 P值<0.001组间·时点间F值=8.755 P值<0.001F值=23.503 P值<0.001
3 讨 论
随着微创理念的推广,腹腔镜全子宫切除术虽具有创伤小、安全性高、疗效显著等优势[7-8],但仍属于一项创伤性操作,容易引起应激反应,可促使内脏伤害性感受器被激活,导致中枢、外周敏化,还可增强对超阈值反应,故为了缓解疼痛,防止机体发生过度应激反应,需合理选择麻醉镇痛技术[9]。地佐辛联合氟比洛芬酯能够相互作用、弥补,更好减少刺激因子传入中枢神经、外周神经,缓解创伤后疼痛感,且相比舒芬太尼,能够保证围术期血流动力学稳定性,防止过度应激反应的发生,减轻疼痛感[10]。
VAS评分是目前评估疼痛感最常用指标;Ramsay评分是评估镇静效果常用指标。本研究结果显示,观察组VAS评分低于对照组,Ramsay评分稳定情况优于对照组,说明地佐辛联合氟比洛芬酯能获取满意镇静、镇痛效果。氟比洛芬酯属于抗炎镇痛药,通过减少炎症介质产生,抑制前列腺素合成,以达到缓解疼痛目的。且可选择性滞留于血管损伤部位或炎症组织处,达到减轻炎症的目的,进一步抑制环氧化酶,减少前列腺素合成,减轻机体应激反应,缓解疼痛感[11],但氟比洛芬酯镇痛效果存在“封顶效应”,和阿片类药物联合应用可减少其用量。本研究联合使用地佐辛,地佐辛属于新型阿片类镇痛药,对μ、κ受体有拮抗作用,可通过抑制μ、κ受体兴奋达到镇静、镇痛功效[12]。此外,有研究表明,手术产生的疼痛感可刺激儿茶酚胺分泌增加,导致大量MDA、Cor、E、NE释放,引起过度应激反应,影响术后恢复[13]。本研究结果显示,观察组MDA、Cor、E、NE水平变化幅度小于对照组,由此佐证了地佐辛联合氟比洛芬酯能够改善围术期应激反应。其中氟比洛芬酯能够抑制巨噬细胞、T淋巴细胞,阻断前列腺素途径,减少组织中炎症介质缓激肽的释放,更好稳定血流动力学,两者联合克服了单一使用的不足,发挥相互协同作用,进一步减少了嗜睡、恶心呕吐等不良反应。
董经纬等[14]研究显示,在受到感染、手术、创伤后,机体可产生多种细胞因子,引起炎症反应。本研究结果显示,观察组TNF-α、IL-2、IL-6、IL-10水平波动幅度小于对照组,说明地佐辛联合氟比洛芬酯镇痛能够减轻炎症反应,改善免疫失衡状态。主要因两者药物联合运用,可相互弥补、相互作用,利于减轻手术创伤激活的损伤部位炎症反应,降低痛觉过敏状态,减轻术后应激反应,加强镇痛效应[15]。
综上所述,地佐辛联合氟比洛芬酯镇痛可减轻术后应激反应,加强镇痛效应,降低痛觉过敏状态,用于腹腔镜全子宫切除术患者术后效果显著。但由于本研究样本量和选取地区有限,存在局限,故需后期扩大样本证实。
[1] 许丹阳,齐向欣,李敏,等.氟比洛芬酯复合地佐辛对高度尼古丁依赖患者腹腔镜术后疼痛的影响[J].国际麻醉学与复苏杂志,2020,41(12):1155-1158.
[2] 吕虎,陈万坤,赵燕君,等.地佐辛或氟比洛芬酯复合丙泊酚-瑞芬太尼静脉麻醉在子宫颈癌前病变锥切术中麻醉效果的比较[J].中国癌症杂志,2018,28(2):146-150.
[3] 林翠玲,宋世辉,史亚洲,等.术毕前静注地佐辛和氟比洛芬酯的胸腔镜手术患者复苏期血流动力学、气管插管拔除时间观察[J].山东医药,2018,58(11):93-95.
[4] 张麟临,赵亓,王新,等.氟比洛芬酯复合地佐辛预防瑞芬太尼复合麻醉患者术后痛觉过敏的效果[J].中华麻醉学杂志,2016,36(4):392-395.
[5] 康凯,王玥,卓亚,等.氟比洛芬酯和帕瑞昔布钠不同给药时机对老年妇科子宫全切术术后镇痛及认知功能的影响[J].海南医学,2017,28(10):1578-1581.
[6] 罗惠莲,向军,黄惠彬,等.不同剂量右美托咪定对地佐辛联合氟比洛芬酯术后剖宫产妇镇痛效应及早期康复的影响[J].广东医学,2018,39(1):21-26.
[7] 纪秀波.地佐辛联合瑞芬太尼用于全子宫切除术后镇痛效果分析[J].中国计划生育学杂志,2017,10(25):60-62.
[8] 李晓锋.腰硬联合麻醉与持续硬膜外麻醉在全子宫切除术中的效果比较[J].实用临床医药杂志,2018,22(22):105-107.
[9] Moawad NS,Santamaria Flores E,et al. Total laparoscopic hysterectomy under regional anesthesia[J]. Obstet Gynecol,2018,131(6):1008-1010.
[10] 张玉娟.氟比洛芬酯联合地佐辛对瑞芬太尼复合麻醉患者术后痛觉过敏的预防作用[J].实用临床医学,2017,18(3):33-35.
[11] 罗振国,白莉平,李伟,等.地佐辛联合氟比洛芬酯,氯胺酮在宫腔镜手术中的应用[J].陕西医学杂志,2017,11(46):110-112.
[12] 张云云,张地宝,盛胜,等.氟比洛芬酯、地佐辛单独或复合用药减轻瑞芬太尼诱发病人术后痛觉过敏的疗效[J].蚌埠医学院学报,2017,42(4):462-464,468.
[13] Mathew P,Aggarwal N,Kumari K,et al. Quality of recovery and analgesia after total abdominal hysterectomy under general anesthesia:a randomized controlled trial of TAP block vs epidural analgesia vs parenteral medications[J]. J Anaesthesiol Clin Pharmacol,2019,35(2):170-175.
[14] 董经纬,李晓光.地佐辛联合氟比洛芬酯对子宫切除术的镇痛疗效及应激反应、免疫功能的影响[J].中国临床医生杂志,2019,47(1):85-88.
[15] 谷书涵,甘建辉,郑智文,等.纳布啡与地佐辛用于腔镜下全子宫切除术预防性镇痛效果的比较[J].福建医科大学学报,2019,53(2):102-106.