慢性酒精性肝病(alcoholic liver disease,ALD)发病率仅次于病毒性肝炎,是导致肝硬化及青壮年死亡的重要原因[1-2]。据流行病学调查,美国每年有1.5~2万人死于ALD,ALD所致死亡位于死因顺位第10位,已成为引起西方国家肝脏疾病首要原因[3]。我国部分地区流行病学调查结果显示,成人ALD患病率在4%左右,最新公布全国饮酒量最高省份排名中,东北位列第一[4]。全球范围内的酒精滥用、酒精依赖问题已得到世界卫生组织关注,并指出饮酒为威胁发展中国家居民健康水平的首要危险因素[5]。单纯药物治疗虽可减轻患者躯体依赖,但无法完全消除其心理渴求,导致复饮率较高,如何帮助患者调整心态、尽快适应为护理工作重点。ADOPT问题解决模式包括积极态度(attitude,A)、诊断(definition,D)、开放思维(open mind,O)、制定计划(planning,P)、问题解决(try it out,T)5个部分,已有研究将其应用于结肠癌患者,对促进患者身心健康具有良好效果,为临床改善慢性ALD患者心理健康及适应能力提供新思路[6]。本研究尝试将ADOPT问题解决模式的心理干预应用于慢性ALD患者,以分析其对戒酒情况、心理弹性及适应能力的影响。研究结果报告如下。
1 资料与方法
1.1 一般资料 选取2018年2月—2020年1月我院收治的慢性ALD患者142例作为研究对象,依据入院时间顺序分为对照组和研究组,每组71例。2组性别、年龄、体重、疾病类型、饮酒方式、是否想过戒酒及受教育程度差异无统计学意义(P>0.05),具有可比性。见表1。
表1 2组一般资料比较
Table 1 Comparison of general information between two groups (n=71)
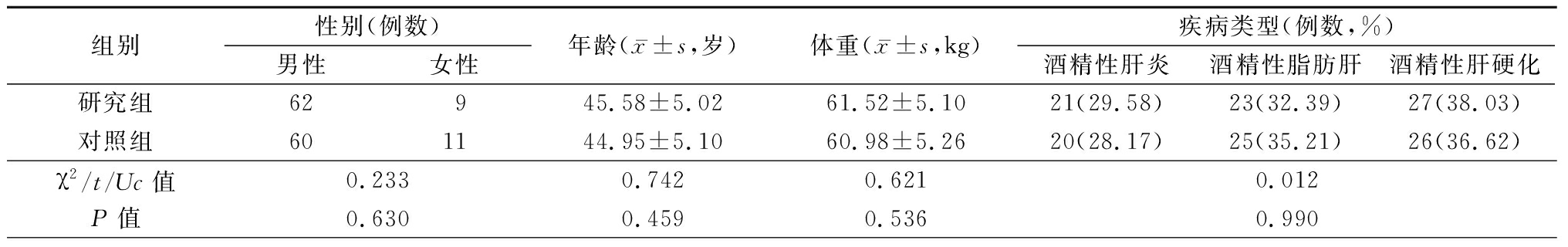
组别性别(例数)男性女性年龄(x-±s,岁)体重(x-±s,kg)疾病类型(例数,%)酒精性肝炎酒精性脂肪肝酒精性肝硬化研究组62945.58±5.0261.52±5.1021(29.58)23(32.39)27(38.03)对照组601144.95±5.1060.98±5.2620(28.17)25(35.21)26(36.62)χ2/t/Uc值0.2330.7420.6210.012P值0.6300.4590.5360.990
表1 (续)
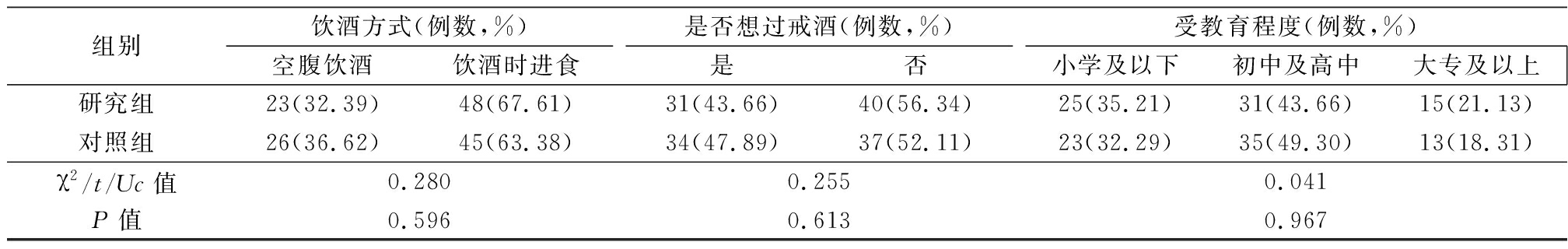
组别饮酒方式(例数,%)空腹饮酒饮酒时进食是否想过戒酒(例数,%)是否受教育程度(例数,%)小学及以下初中及高中大专及以上研究组23(32.39)48(67.61)31(43.66)40(56.34)25(35.21)31(43.66)15(21.13)对照组26(36.62)45(63.38)34(47.89)37(52.11)23(32.29)35(49.30)13(18.31)χ2/t/Uc值0.2800.2550.041P值0.5960.6130.967
1.2 纳入标准和排除标准 纳入标准:①经肝部超声见典型ALD症状;②无意识障碍及语言、肢体沟通障碍者;③知情本研究并签署知情同意书。排除标准:①药物或中毒性肝损害者;②精神发育迟滞者;③药物滥用史者;④酒精性智力损害者;⑤酒精性幻觉症者;⑥合并嗜肝病毒感染者;⑦酒精性妄想症;⑧严重视听障碍影响问卷正确作答者;⑨经护理人员指导,仍未能掌握微信平台操作者。
1.3 方法
1.3.1 对照组 采用常规护理干预。①入院介绍:由责任护士向患者介绍医院及病区环境,帮助患者了解病房基础设施;②健康教育:向患者发放慢性ALD健康宣教手册,并对其内容如慢性ALD定义、病因、临床表现等进行讲解。③戒酒指导:向患者讲解酒精对机体的危害及戒酒必要性,指导其循序渐进减少饮酒量,直至完全戒酒。④心理护理:护理人员积极主动与患者进行沟通,耐心倾听患者主诉,尽量满足患者合理需求,帮助患者调整心态。⑤出院指导:发放慢性ALD院外指导手册,嘱患者保持良好健康行为,定期入院复查等,每2周电话随访1次。
1.3.2 研究组 在常规护理干预基础上采取ADOPT问题解决模式的心理干预。成立ADOPT问题解决模式心理护理干预小组,由1名护士长、5名责任护士组成,由护士长组织小组成员统一进行培训。依照ADOPT问题解决模式中态度、诊断、开放思维、制定计划、问题解决5个部分展开护理工作,并制作流程图见图1。(1)住院期间ADOPT问题解决模式心理干预。①A:于患者入院当天进行心理、生理、家庭社会层面评估,重点了解患者心理状态及家庭支持情况。指导患者关注我科“慢性ALD”微信平台,教会患者自主浏览慢性ALD相关知识,使患者对疾病危害、预后等有基本认知,做好心理准备,并向患者讲解以往慢性ALD治疗康复良好案例。②D:治疗期间进行护理评估,重点评估心理、适应能力、家庭支持等情况,根据北美护理协会标准制定个体化护理诊断,如悲观、存在偏执、对抗心理、社交障碍、营养失调等。此外,还需评估患者有无肝性脑病、上消化道出血等并发症发生。③O:鼓励患者、家属开放思维,考虑上述健康问题发生原因,如偏执、对抗心理,可能与患者对酒精具有较强依赖性,因病情需要努力戒酒,戒酒过程中适应能力较差,故出现偏执、对抗心理;营养失调,低于机体需要量,可能与长期饮酒,机体水电解质代谢紊乱,致使消化吸收障碍有关。④P:同患者、家属共同讨论解决办法,由护理人员根据患者意愿及预期目标,做出基本护理计划,制定切实可行护理目标。如护理人员评估患者平时饮酒浓度,可将高浓度酒换为低浓度酒,开始饮酒量不变,后逐渐减少饮酒量,也可保持原有饮酒浓度,计划每天饮酒量为前1 d饮酒量的1/3,使患者在戒酒过程中不断积累成功体验,进而增加戒酒信心,直至完全戒断。⑤T:发放问题解决手册,指导患者将困扰自身、无法独立解决的问题在手册上进行记录,在护理人员帮助下共同解决问题。a如部分患者受“白酒伤身、红酒养人”的观念困扰,询问护理人员饮用红酒是否对身体无害,护理人员应纠正患者错误认识,说明无论何种酒,一旦摄入酒精量超标,均可引起ALD,并教会患者酒精量计算方法,即饮酒量(mL)×酒精含量(%)×0.8=酒精量。b注意慢性ALD患者心理健康问题,戒酒过程中患者易出现强烈饮酒欲望、情绪不稳、易激惹,护理人员需采用关心语言、冷静沉着态度与患者进行沟通,站在患者角度劝慰患者,并为其树立榜样。如“张先生,我知道您现在非常不舒服,也非常佩服您在戒酒过程中的意志力,一直坚持到现在非常不易,我们要想戒酒成功,强大的意志力和良好心理状态缺一不可,5号床的李叔叔和您情况差不多,他在整个戒酒过程中表现非常乐观,现在已经戒酒成功,都快出院了,我邀请他过来咱一起聊聊。”c发放心理弹性(connor-Davidson resilience scale,CD-RISC)量表了解患者心理问题,因酗酒者普遍存在惊恐、焦虑、偏执等负性情绪,责任护士坚持每天同患者聊天沟通,给予患者心理宣泄途径;引导患者倾听舒缓音乐、选择其喜欢电视节目、回忆美好时光等分散患者注意力;指导患者进行负性放松训练,患者穿着宽松舒适衣物,以放松体位坐在靠椅上,排除杂念,保持头脑清静,进行缓慢、自然、均匀呼吸,以减轻负性情绪。(2)出院后ADOPT问题解决模式心理干预。利用微信平台对患者进行随访及院外指导,出院后每2周随访1次,了解患者戒酒情况、心理状况、社会适应能力等,并给予相应指导。①A:利用微信平台建立“情志内伤——肝脏疾病渊源”专栏,并于每天18∶00更新相关内容,如讲解《灵枢·本神》中曰:“肝气虚则恐,实则怒”含义,使患者了解心理与生理变化可互相影响,保持积极乐观态度,方可达到心身同治、形神兼养。②D:于随访过程中评估患者心理状态、社会适应能力、家庭支持等情况,根据北美护理协会标准制定个体化护理诊断,如存在侥幸心理、社会支持缺乏、保持健康无效。③O:于微信群内组织患者共同发散思维,探讨考虑上述健康问题发生原因,如存在侥幸心理,可能与患者对疾病认知能力有限,认为病情缓解后对自身健康不再构成威胁有关;保持健康无效,可能与患者出院后缺乏监督,对饮酒存在心理渴求,复饮后导致病情加重有关。④P:利用微信平台发动患者共同寻找问题解决方法,护理人员与患者共同探讨,根据患者意愿制定基本护理计划。如出院后患者缺乏有效监督,导致复饮,护理人员对患者进行小组划分,8人为1组,建立“ALD互帮互助群”,每组选择1名心态积极乐观、治疗过程中主动配合戒酒患者作为组长,督促小组成员保持戒酒行为,小组成员于微信后台对每天戒酒行为进行打卡记录,并分享当天心理状态,打卡完成后分享到“ALD互帮互助群”,组长于每天22∶00点统计当天戒酒打卡情况,并主动联系未打卡者,后将小组打卡情况发送给ALD微信平台管理人员,由管理人员对小组戒酒表现良好、心态积极乐观者给予表扬、鼓励,以充分调动患者戒酒积极性,在院外戒酒过程中保持良好心态,坚持戒酒行为。⑤T:根据随访过程中所发现问题或患者主动提出问题做出解决方案,如a难以保持戒酒健康行为。指导患者尽量避免可能激发饮酒欲望的情感状态、地点、人或事件,邀请家属帮助患者减少饮酒机会,并监督患者保持戒酒行为,反复强化戒酒决心,防止复饮。b存在心理健康问题。于微信群内在每周五19∶00组织病友交流会,邀请积极戒酒心态良好患者分享院外戒酒过程中心路历程及克服方法,如内心苦闷、烦躁时可通过读书、种植花草、练习书法、描摹金刚经等自身感兴趣方式,转移注意力,调整心理状态。c社会适应问题。于微信平台内推送饮酒所致不良社会事件,并引导患者回顾自身既往饮酒所引起的家庭、社会问题,使患者意识到戒酒不但为控制慢性ALD发展的有效措施,用时为自己应尽职责,促进患者成功摆脱酒精依赖,良好回归家庭、社会。
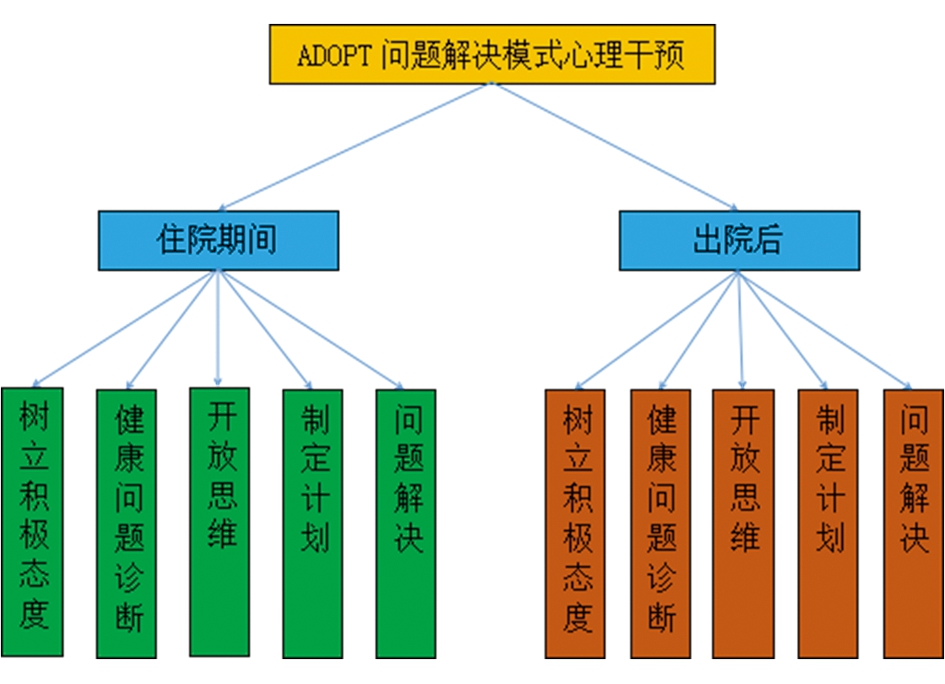
图1 ADOPT问题解决模式流程图
Figure 1 Flow chart of ADOPT problem-solving mode
1.4 观察指标
1.4.1 酒精依赖性 参照密歇根酒精依赖性(michigan alcoholism screening test,MAST)量表[7]评估干预前后酒精依赖性,该量表包括24个条目,包含自我及他人所认识饮酒问题,饮酒所致人际、身体、社会功能损害,因饮酒寻求社会帮助、家庭、婚姻、肝脏疾患等方面问题,总分≥5分代表存在酒精依赖,总分为4分代表可能存在与饮酒相关问题,总分≤3分代表无问题,得分越高,酒精依赖越严重。
1.4.2 Barratt冲动性 比较2组干预前后Barratt冲动性量表[8]评分,该量表包括运动冲动性、认知冲动性、无计划冲动性3个维度,共30个条目,总分0~100分,得分越高,代表冲动性越强。
1.4.3 自我效能感(general self efficacy scale,GSES) 参照GSES量表[9]评估入院时、出院时、出院3个月时自我效能感,该量表共包括10个条目,各条目分值范围1~4分,患者根据自身实际情况回答问题,4分代表完全正确、3分代表多数不正确、2分代表有点正确、1分代表完全不正确,总分范围10~40分,得分越高,代表自我效能感越好。
1.4.4 心理弹性 参照CD-RISC量表[10]评估干预前后心理弹性情况,CD-RISC量表由坚韧、乐观、自强3个维度组成,其中自强分值范围0~32分,乐观分值范围0~16分,坚韧分值范围0~52分。得分越高,心理弹性越好。
1.4.5 适应能力 参照社会心理适应能力(psychosocial adaptability scale,SPAS)量表[11]评估干预前后适应能力,量表包括持续担忧(9个条目,反向计分)、接受程度(5个条目)、积极的生活态度(6个条目)3个维度,共20个条目。采用0~4级评分,得分越高代表适应能力越好。
1.4.6 戒酒依从性 采用自制戒酒依从性量表评估患者戒酒情况,完全依从:戒酒期间患者严格执行戒酒计划,出院后3个月内无复饮;部分依从:戒酒期间患者存在不配合想法,经劝导后可执行戒酒计划,出院后3个月内复饮<3次;不依从:戒酒期间患者拒不配合戒酒计划,且出院后3个月内复饮≥3次。戒酒依从性=(部分依从+完全依从)例数/总例数×100%。经预实验,本问卷评估一致性信度Cronbach's α为0.90,效度系数为0.87。
1.4.7 护理满意度 比较2组护理满意度,采用自制护理满意度量表评估,量表内容包括护理人员服务态度、专业技能、沟通技巧、患者对饮酒危害健康教育知识理解程度等,分值范围0~100分。≥86分为十分满意,71~85分为满意,<71分为不满意,总满意度=(十分满意+满意)例数/总例数×100%。
1.5 统计学方法 应用SPSS 22.0统计软件分析数据。计量资料比较采用独立样本的t检验、配对t检验和重复测量的方差分析,计数资料比较采用χ2检验,等级资料比较采用秩和检验。P<0.05为差异有统计学意义。
2 结 果
2.1 2组MAST、Barratt冲动性评分比较 干预前,2组MAST、Barratt冲动性评分差异无统计学意义(P>0.05);干预后,2组MAST、Barratt冲动性评分低于干预前,研究组MAST、Barratt冲动性评分低于对照组,差异有统计学意义(P<0.05),见表2。
表2 2组MAST、Barratt冲动性评分比较
Table 2 Comparison of MAST and Barratt impulsivity
scores between two groups ![]() 分)
分)
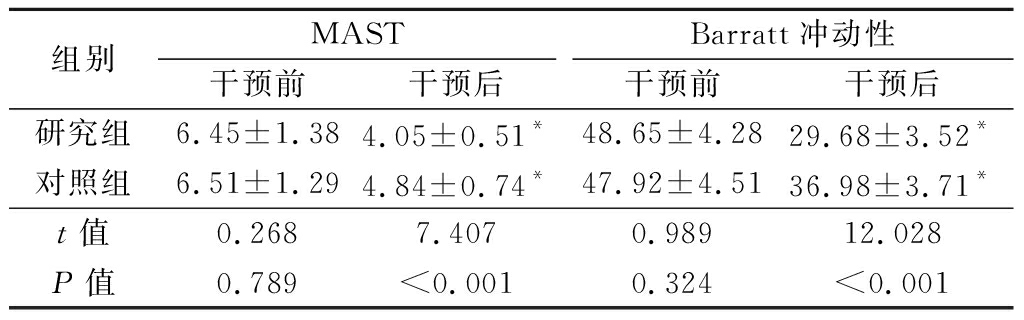
组别MAST干预前干预后Barratt冲动性干预前干预后研究组6.45±1.384.05±0.51*48.65±4.2829.68±3.52*对照组6.51±1.294.84±0.74*47.92±4.5136.98±3.71*t值0.2687.4070.98912.028P值0.789<0.0010.324<0.001
*P值<0.05与同组干预前比较(配对t检验)
2.2 2组GSES评分比较 2组GSES评分均呈升高趋势,研究组GSES评分高于对照组,组间、时点间、组间·时点间交互作用差异有统计学意义(P<0.05),见表3。
表3 2组GSES评分比较
Table 3 Comparison of GSES scores between two groups ![]() 分)
分)
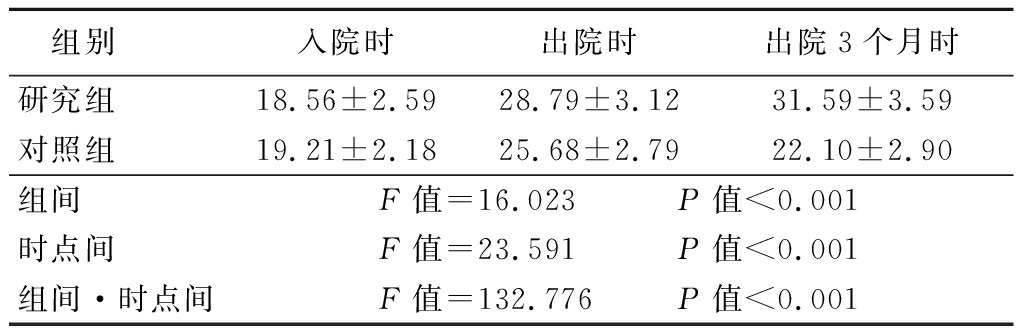
组别 入院时出院时出院3个月时研究组 18.56±2.5928.79±3.1231.59±3.59对照组 19.21±2.1825.68±2.7922.10±2.90组间 F值=16.023 P值<0.001时点间 F值=23.591 P值<0.001组间·时点间F值=132.776 P值<0.001
2.3 2组CD-RISC评分比较 干预前,2组CD-RISC评分的坚韧、乐观、自强评分差异无统计学意义(P>0.05);干预后,2组CD-RISC评分的坚韧、乐观、自强评分高于干预前,研究组CD-RISC评分的坚韧、乐观、自强评分高于对照组,差异有统计学意义(P<0.05),见表4。
表4 2组CD-RISC评分比较
Table 4 Comparison of CD-RISC scores between two groups ![]() 分)
分)
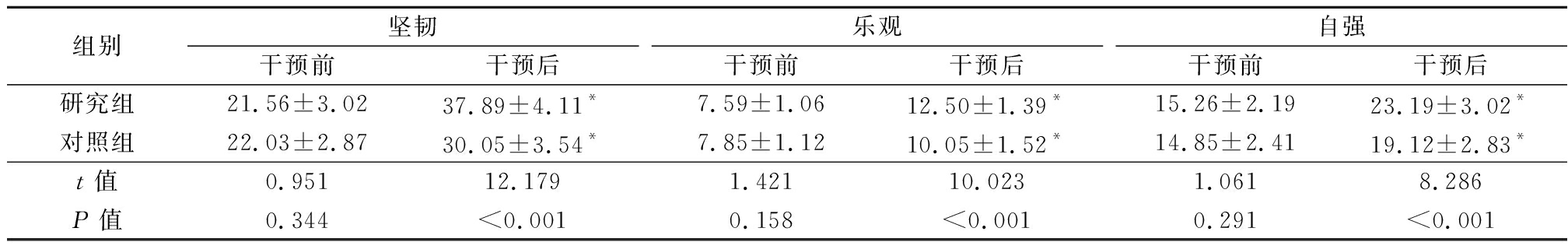
组别坚韧干预前干预后乐观干预前干预后自强干预前干预后研究组21.56±3.0237.89±4.11*7.59±1.0612.50±1.39*15.26±2.1923.19±3.02*对照组22.03±2.8730.05±3.54*7.85±1.1210.05±1.52*14.85±2.4119.12±2.83*t值0.95112.1791.42110.0231.0618.286P值0.344<0.0010.158<0.0010.291<0.001
*P值<0.05与同组干预前比较(配对t检验)
2.4 2组SPAS评分比较 干预前,2组SPAS评分的持续担忧、接受程度、积极的生活态度评分差异无统计学意义(P>0.05);干预后,2组SPAS评分的持续担忧、接受程度、积极的生活态度评分高于干预前,研究组SPAS评分的持续担忧、接受程度、积极的生活态度评分高于对照组,差异有统计学意义(P<0.05),见表5。
表5 2组SPAS评分比较
Table 5 Comparison of SPAS scores between two groups ![]() 分)
分)
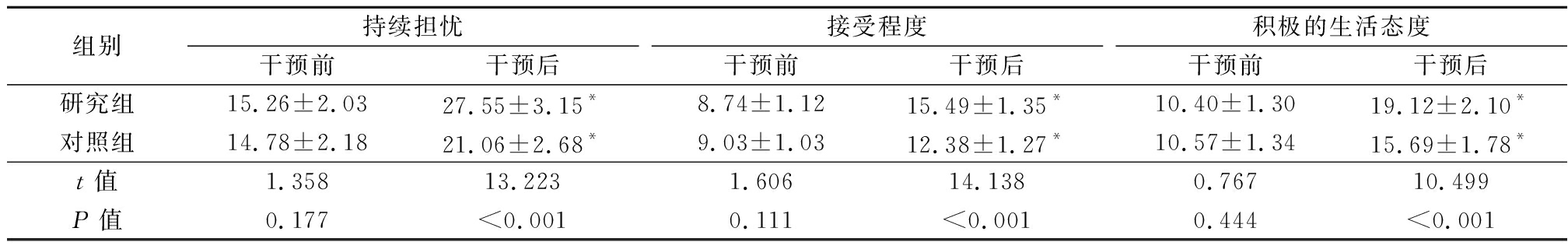
组别持续担忧干预前干预后接受程度干预前干预后积极的生活态度干预前干预后研究组15.26±2.0327.55±3.15*8.74±1.1215.49±1.35*10.40±1.3019.12±2.10*对照组14.78±2.1821.06±2.68*9.03±1.0312.38±1.27*10.57±1.3415.69±1.78*t值1.35813.2231.60614.1380.76710.499P值0.177<0.0010.111<0.0010.444<0.001
*P值<0.05与干预前比较(配对t检验)
2.5 2组戒酒依从性及护理满意度比较 研究组戒酒依从率、护理满意度高于对照组,差异有统计学意义(P<0.05)。见表6。
表6 2组戒酒依从性及护理满意度比较
Table 6 Comparison of alcohol withdrawal compliance and nursing satisfaction between two groups (n=71,例数,%)
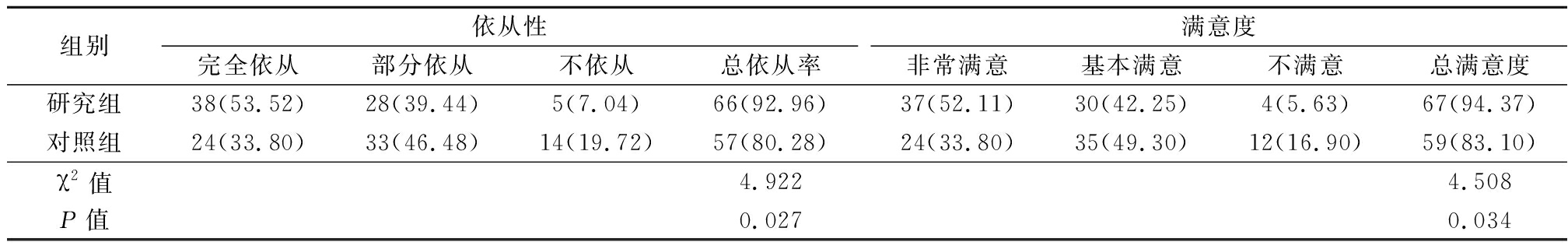
组别依从性完全依从部分依从不依从总依从率满意度非常满意基本满意不满意总满意度研究组38(53.52)28(39.44)5(7.04)66(92.96)37(52.11)30(42.25)4(5.63)67(94.37)对照组24(33.80)33(46.48)14(19.72)57(80.28)24(33.80)35(49.30)12(16.90)59(83.10)χ2值4.9224.508P值0.0270.034
3 讨 论
随着社会发展、人民生活水平提高,我国慢性ALD近年来呈成倍增长趋势,人均年饮酒量约为3.6 L纯酒精,每年全国约11万人死于过度饮酒[12-13]。美国成年人中约2/3以上有饮酒习惯,每年约250万人死于饮酒问题[14-15]。饮酒所致的慢性ALD已成为全球关注的公共健康问题,但如何帮助患者彻底戒除酒瘾仍较为棘手。
ADOPT问题解决模式可促进患者发挥最大效能,达到良好身心适应状态[16]。常规护理工作中主要从生物学角度对慢性ALD进行治疗、护理,采用传统健康教育形式引导患者戒酒,而忽视心理与适应能力因素对戒酒依从性的影响。本研究通过帮助患者树立积极态度、作出健康问题诊断,引导患者以开放性、创造性态度发现解决问题新策略,并与患者共同制定护理计划,转变以往以护士为主导的护理现状,患者可感受到自身被重视,能够大胆提出自身想法及期望目标,有助于增强患者自身戒酒意愿,提高其戒酒积极主动性和戒酒成功信心,进而提高戒酒依从性。自我效能是人们成功完成、实施某个目标或应付某种困难情境能力的信念[17-18]。作者根据患者实施情况制定切实有效的计划目标,患者可在完成每个小目标过程中,深度挖掘自身内部潜能,不断积累成功体验,增加自信,以提高自身效能感。本研究结果显示,ADOPT问题解决模式的心理干预在提高慢性ALD患者自我效能及戒酒依从性方面具有重要作用,采用常规护理的慢性ALD患者出院3个月时自我效能较出院时有所降低,这有可能为慢性ALD患者出院后复饮重要原因,提示在实施护理干预过程中需注意加强慢性ALD患者院外护理工作,以维持患者良好健康行为,达到更好护理干预效果。本研究结果仅对自我效能进行多个时间点评估其主要原因在于:①心理状态、酒精依赖性、Barratt冲动性等难以于短期内发生显著变化,短期内重复测量可能存在效应误差。②自我效能感是自我意识在情感上的一种体现,为个体完成某项任务时自信程度,是可随新信息获得而发生变化的动态概念,故需进行多时间评估研究。
王美华[19]研究表明,将ADOPT问题解决模式应用于直肠癌结肠造口患者,可提高患者生理功能、心理状态及社会交往评分。可见,问题解决过程不但可改善患者生理问题,同时对其心理问题也有成效,但目前将ADOPT问题解决模式应用于临床心理护理的研究较少。大量研究发现[20-22],大多数慢性ALD患者嗜酒行为产生过程中,均具有精神无寄托,长时间心理压抑,通过饮酒以获得心理平衡感觉,此类患者出院后易因终日无聊、内心空虚,再次回到饮酒环境[23]。本研究于患者出院后进行心理状态维护,通过组织病友交流会、慢性ALD心理渴求讲座、鼓励患者参加社会文体活动等,培养患者健康生活方式,促进患者人格矫正,以减轻心理障碍,提高心理弹性,促进患者保持积极乐观心态。既往调查显示,慢性ALD患者因持续大量饮酒,常伴有脑细胞功能受损,严重者可对其认知产生一定影响,导致患者产生冲动性行为,易出现对抗、偏执、悲观等负面情绪[24-25]。本研究结果显示,干预后,2组MAST、Barratt冲动性评分低于干预前,研究组MAST、Barratt冲动性评分低于对照组(P<0.05),考虑其原因ADOPT问题解决模式的心理干预可改善慢性ALD患者情绪问题,避免因情绪困扰产生复饮冲动,进而达到解除酒精依赖的效果,减轻大量饮酒对其脑部功能的影响,显著减少冲动性行为。有研究指出,部分ALD患者因长期饮酒,导致性格改善,社会适应能力差,主要表现为盲目寻求刺激与享受,对社会具有反抗行为,对工作及家庭不负责任[26-27]。通过ADOPT问题解决模式的心理干预,引导患者反思自身饮酒行为对家庭、社会所造成危害,激发患者积极潜力,实现积极思维转变,提高患者自身适应能力,帮助其早日回归家庭与社会。此外,还可提高患者护理满意度。
综上可知,ADOPT问题解决模式的心理干预应用于慢性ALD患者,可提高其自我效能、心理弹性及适应能力,促进患者保持良好戒酒行为,降低酒精依赖性及冲动性,提高护理满意度。
[1] Childers RE,Ahn J. Diagnosis of alcoholic liver disease:key foundations and new developments[J]. Clin Liver Dis,2016,20(3):457-471.
[2] 杨馥宁,黄晶.酒精性肝病的遗传易感性研究现状[J].临床肝胆病杂志,2017,33(2):379-383.
[3] Li AA,Kim D,Kim W,et al. Disparities in mortality for chronic liver disease among Asian subpopulations in the United States from 2007 to 2016[J]. J Viral Hepat,2018,25(12):1608-1616.
[4] 李亚茹,王婧,赵丽云,等.中国成年人饮酒习惯及影响因素[J].中华流行病学杂志,2018,39(7):898-903.
[5] Chen H,Shen F,Sherban A,et al. DEP domain-containing mTOR-interacting protein suppresses lipogenesis and ameliorates hepatic steatosis and acute-on-chronic liver injury in alcoholic liver disease[J]. Hepatology,2018,68(2):496-514.
[6] 张苏丽,杨雅清,侯向彩,等.ADOPT护理模式对提高老年结肠癌造口患者生活质量及造口适应性的价值分析[J].国际护理学杂志,2019,38(21):3464-3468.
[7] 曾玲芸,曹长安,许玉梅,等.102例男性酒精依赖患者临床特征的现况调查[J].四川精神卫生,2017,30(3):276-278.
[8] 陈娜妮,徐阳,王莹,等.老年抑郁症患者的跨期决策功能与冲动性人格特征的关联研究[J].中华行为医学与脑科学杂志,2018,27(2):155-159.
[9] 韩记真,阿米娜·曲海,阿依古丽·买买提,等.PDCA循环护理管理对老年晚期肺癌化疗患者继发感染和自我效能感的影响[J].中国医药导报,2017,14(14):160-162.
[10] 杨群草,郝楠,康小云.结直肠癌化疗患者主观睡眠质量与心理弹性的相关性分析[J].中华现代护理杂志,2018,24(4):383-388.
[11] 李慧川,王烨华.基于ADOPT问题解决模式的个体化护理对正颌手术患者心理健康和适应能力的影响[J].中华现代护理杂志,2020,26(2):247-251.
[12] 胡蓉,周桂凤,周建湘,等.2015年长沙市雨花区成人主要慢性病流行现状及影响因素分析[J].实用预防医学,2017,24(11):1349-1353.
[13] 高广甫,张淑凤,王长武,等.206例酒精性肝病患者的临床特点[J].临床肝胆病杂志,2017,33(9):1766-1768.
[14] Tomedi LE,Roeber J,Landen M. Alcohol consumption and chronic liver disease mortality in new mexico and the united states,1999-2013[J]. Public Health Rep,2018,133(3):287-293.
[15] Rich NE,Oji S,Mufti AR,et al. Racial and ethnic disparities in nonalcoholic fatty liver disease prevalence,severity,and outcomes in the united states:a systematic review and meta-analysis[J]. Clin Gastroenterol Hepatol,2018,16(2):198-210.
[16] 姚倩,蒋进,彭顺蓉.应用ADOPT模式对永久植入起搏器术后患者生活质量的效果研究[J].护理管理杂志,2018,18(4):298-301.
[17] 周琳,程家蓉,周玲宇,等.康复期抑郁症患者自我管理水平与自我效能和积极度的相关性分析[J].中国煤炭工业医学杂志,2019,22(1):115-118.
[18] Leroux E,Beaudet L,Boudreau G,et al. A Nursing intervention increases quality of life and self-efficacy in migraine:a 1-year prospective controlled trial[J]. Headache,2018,58(2):260-274.
[19] 王美华,金杰.ADOPT问题解决模式个性化护理对直肠癌结肠造口效果观察[J].交通医学,2019,33(2):205-208.
[20] 吕园园,陈宝嫦,许律琴.酒精依赖与双相情感障碍共病患者的临床特征及生活质量调查[J].海南医学,2019,30(8):130-132.
[21] Hebein U,Quantschnig B,Andreas S. Emotional experience of early traumatic experiences and relationship-specific attachment styles in alcohol-dependent patients[J]. Z Psychosom Med Psychother,2018,64(1):23-38.
[22] 王洁,王艳,刘娇,等.慢性乙型肝炎病人心理弹性水平及其影响因素研究[J].全科护理,2018,16(22):2776-2778.
[23] 蒋璐繁,陶敏,郇业青,等.延续性护理干预对慢性酒精性肝病患者预后的疗效观察[J].贵州医药,2018,42(5):627-628.
[24] 范译丹,陈玉,饶春梅,等.T2DM患者合并非酒精性脂肪肝与胰岛β细胞功能和胰岛素抵抗的关系[J].昆明医科大学学报,2018,39(11):62-66.
[25] Loijen A,Rinck M,Walvoort SJW,et al. Modification of automatic alcohol-approach tendencies in alcohol-dependent patients with mild or major neurocognitive disorder[J]. Alcohol Clin Exp Res,2018,42(1):153-161.
[26] 余思邈,王睿林,朱云,等.精神心理障碍在肝病科住院患者中的现况研究[J].肝脏,2017,22(11):1017-1020.
[27] 李智强,由炜,刘增训,等.成年男性酒精依赖与社会支持系统、家庭环境的关系[J].精神医学杂志,2017,30(1):27-29.