儿童阑尾炎是临床常见的疾病,因儿童生理发育不成熟,阑尾炎发展迅速,易发生穿孔导致腹膜炎,危及患儿的生命健康,需及时采取阑尾切除术治疗。手术麻醉不当时会影响患儿多系统障碍、代谢紊乱,延缓患儿生长发育[1]。喉罩麻醉方式常用于小儿麻醉,具有刺激小、较浅麻醉深度、术后恢复快的优点[2]。右美托咪定(dexmedetomidine,DEX)是高选择性的肾上腺素能受体激动剂,已被广泛应用,并取得良好的镇静、镇痛效果,李解等[3]报道DEX用于儿童麻醉能维持患儿血流动力学稳定性,减少苏醒期躁动,术后并发症小,安全有效,但其延长了麻醉时间,增加患儿术后复苏时间。纳美芬是一类阿片受体拮抗剂,不影响麻醉镇痛效果的同时降低阿片类药物的不良反应,促进患儿复苏,多用于重症患儿的麻醉后复苏[4]。两者复合运用于阑尾切除术患儿喉罩麻醉镇静镇痛的研究较少。本研究旨在分析DEX复合盐酸纳美芬对阑尾切除术患儿术中应激反应及术后复苏质量的影响,探讨其用于小儿阑尾炎切除术的应用价值。报告如下。
1 资料与方法
1.1 一般资料 选取2017年6月—2020年12月于我院行阑尾切除术的患儿98例,根据不同麻醉药物使用分组,采用DEX复合盐酸纳美芬喉罩麻醉的患儿42例纳入复合组,采用喉罩麻醉的患儿56例纳入对照组。纳入标准:①诊断为阑尾炎,行阑尾切除术;②年龄≤12岁;③美国麻醉医师协会(American Society of Anesthesiologists,ASA)[5]分级Ⅰ、Ⅱ级;④无腹部手术史。排除标准:①意识障碍者;②合并其他器官严重疾病者;③对研究药物过敏者;④合并呼吸道疾病者。
本研究经过医院伦理委员会批准通过,患儿家属均知情同意且签署知情同意书。
1.2 方法 所有患儿均术前禁饮2 h以上,禁食6 h以上,入手术室前建立静脉通路监测患儿生命体征,麻醉方案:注射0.01 mg/kg的阿托品(国药集团国瑞药业有限公司,国药准字H34023678,2 mL为1 mg)、0.05 mg/kg的咪达唑仑(江苏恩华药业股份有限公司,国药准字H20031071,5 mL为5 mg)、3 mg/kg的丙泊酚(四川国瑞药业有限责任公司,国药准字H20030115,20 mL为200 mg)、0.5 μg/kg的舒芬太尼(宜昌人福药业有限责任公司,国药准字H20054171,1 mL为50 μg)进行麻醉诱导,患儿安静后给予面罩吸入2%七氟烷(鲁南贝特制药有限公司,国药准字H20080681,100 mL),插入喉罩后接入呼吸机,设置为压力控制模式,根据患儿潮气量调整参数范围为12~14 mmHg(1 mmHg=0.133 kPa),氧流量2 L/min。术中根据BIS值调整七氟烷剂量维持麻醉(BIS值45~60)至手术结束。所有患者行阑尾切除术。复合组在接入呼吸机时,静脉泵注0.5 μg·kg-1·h-1)的DEX(国药集团工业有限公司廊坊分公司,国药准字H20203335,2 mL为0.2 mg)至手术结束,后静脉注射0.3 μg/kg的盐酸纳美芬(成都天台山制药有限公司,国药准字H20080645,1 mL为0.1 mg),对照组注射等体积的0.9%氯化钠注射液。待患儿呼吸频率规则,自主呼吸潮气量>6 mL/kg时拔除喉罩,出手术室后密切监测患儿生命体征。
1.3 观察指标 ①记录两组患儿清醒时间、喉罩拔出时间、自主呼吸时间、下床活动时间、肛门排气时间、住院时间等手术情况。②分别于麻醉诱导前5 min(T0)、手术开始后10 min (T1)、手术开始后30 min(T2)及术后喉罩拔出即刻(T3)抽取患儿肘静脉血,采用放射免疫法测定血液中去甲肾上腺素(norepinephrine,NE)、肾上腺素(epinephrine,E)、皮质醇(cortisol,Cor)、促肾上腺皮质激素(adrenocorti-cotrophic hormone,ACTH)等应激反应指标,试剂盒购于北京北方生物技术研究所有限公司,严格按照试剂盒说明书操作。③患儿术后复苏质量采用镇静评分标准(Ramsay评分)[6]与儿童术后疼痛行为量表(face legs activity crying consolability,FLACC)[7]评分评估。Ramsay评分,烦躁不安为1分安静合作为、2分、嗜睡反应敏捷为3分、浅睡眠可唤醒为4分、入睡反应迟钝为5分、深睡无反应为6分,镇静满意为2~4分,镇静过度为5~6分。FLACC量表包含面部表情、腿部活动、体位、哭闹、可安慰度等5个维度,每个维度分0、1、2分等3个评分等级,总分10分,无疼痛感为0分,轻度疼痛为1~3分,中度疼痛为4~6分,严重疼痛为7~10分。④记录患者术后7 d内意识清醒、意识障碍、躁动等精神状态及术后低血压(血压<90/60 mmHg,1 mmHg=0.133 kPa)、恶心、心动过缓、口干等并发症发生例次。
1.4 统计学方法 应用SPSS 22.0统计软件分析数据。计数资料比较采用χ2检验;计量资料比较采用独立样本t检验、LSD-t检验和重复测量的方差分析。P<0.05为差异有统计学意义。
2 结 果
2.1 两组一般资料比较 两组性别、年龄、病程、病理类型和ASA分级等一般资料比较差异无统计学意义(P>0.05)。见表1。
表1 两组一般资料比较
Table 1 Comparison of general information between two groups
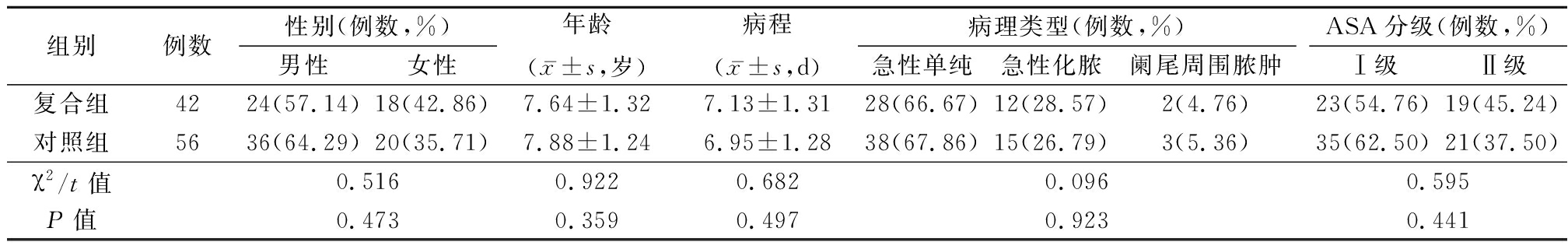
组别例数性别(例数,%)男性女性年龄(x-±s,岁)病程(x-±s,d)病理类型(例数,%)急性单纯急性化脓阑尾周围脓肿ASA分级(例数,%)Ⅰ级Ⅱ级复合组4224(57.14)18(42.86)7.64±1.327.13±1.3128(66.67)12(28.57)2(4.76)23(54.76)19(45.24)对照组5636(64.29)20(35.71)7.88±1.246.95±1.2838(67.86)15(26.79)3(5.36)35(62.50)21(37.50)χ2/t值0.5160.9220.6820.0960.595P值0.4730.3590.4970.9230.441
2.2 两组手术情况比较 复合组清醒时间、喉罩拔出时间、自主呼吸时间、下床活动时间、肛门排气时间、住院时间短于对照组,差异有统计学意义(P<0.05);两组七氟烷用量比较差异无统计学意义(P>0.05)。见表2。
表2 两组手术情况比较
Table 2 Comparison of surgical conditions between two groups![]()
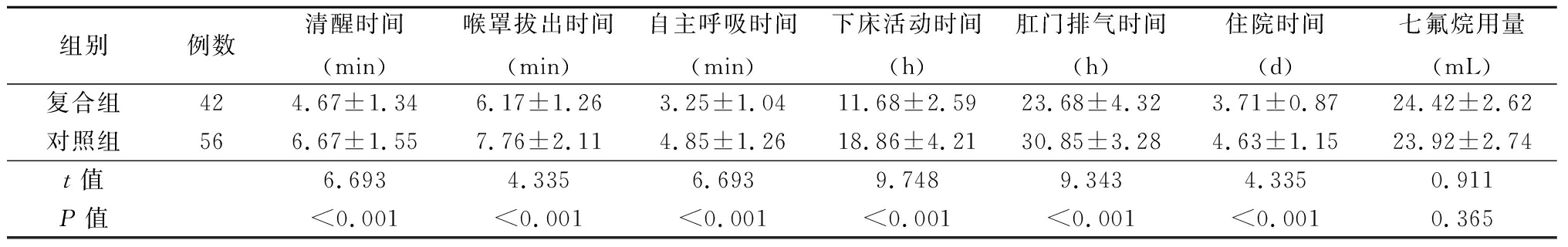
组别例数清醒时间(min)喉罩拔出时间(min)自主呼吸时间(min)下床活动时间(h)肛门排气时间(h)住院时间(d)七氟烷用量(mL)复合组424.67±1.346.17±1.263.25±1.0411.68±2.5923.68±4.323.71±0.8724.42±2.62对照组566.67±1.557.76±2.114.85±1.2618.86±4.2130.85±3.284.63±1.1523.92±2.74t值6.6934.3356.6939.7489.3434.3350.911P值<0.001<0.001<0.001<0.001<0.001<0.0010.365
2.3 两组不同手术时点应激反应比较 两组NE、E、Cor、ACTH水平组间、时点间、组间·时点间交互作用比较差异有统计学意义(P<0.05);两组T0时点NE、E、Cor、ACTH水平差异无统计学意义(P>0.05);术后两组NE、E、Cor、ACTH水平均较术前升高,复合组T2、T3时点的NE和E水平低于对照组,差异有统计学意义(P<0.05),T1时点差异无统计学意义(P>0.05);复合组T1、T2、T3时点的Cor、ACTH水平低于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组不同手术时点应激反应比较
Table 3 Comparison of stress response at different time points of surgery between two groups![]()
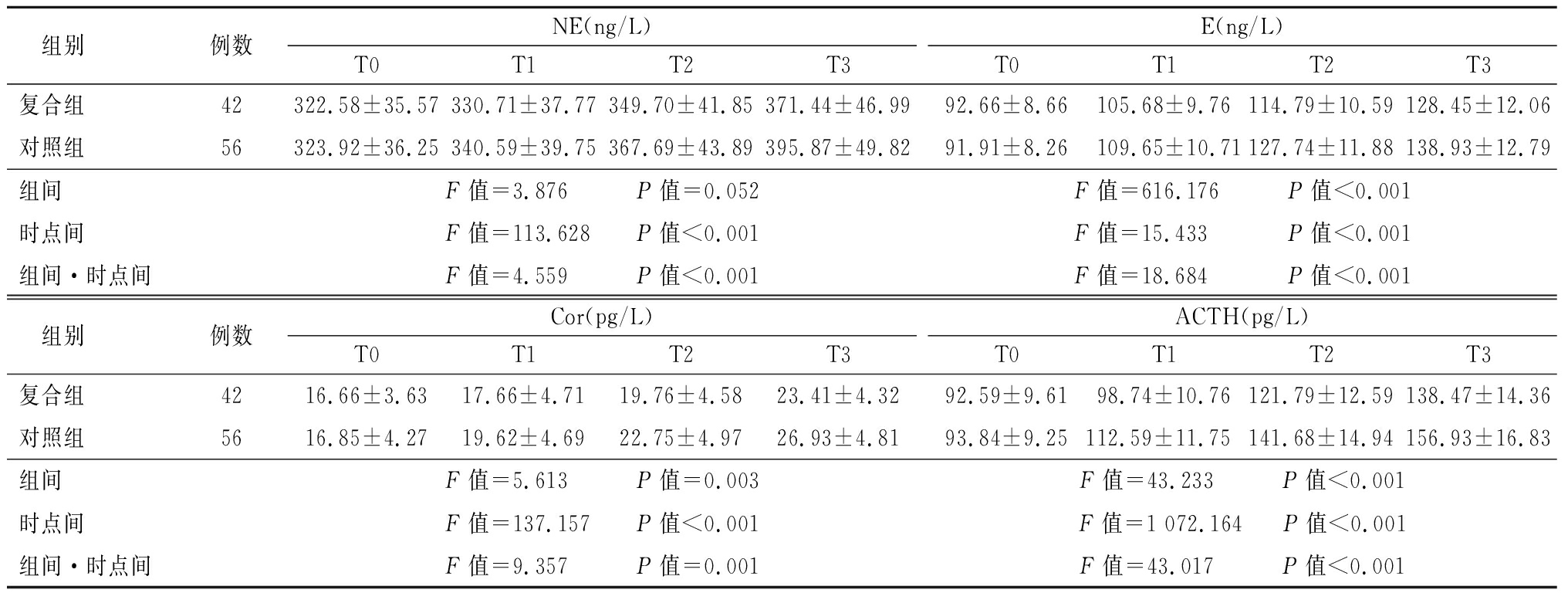
组别例数NE(ng/L)T0T1T2T3E(ng/L)T0T1T2T3复合组42322.58±35.57330.71±37.77349.70±41.85371.44±46.9992.66±8.66105.68±9.76114.79±10.59128.45±12.06对照组56323.92±36.25340.59±39.75367.69±43.89395.87±49.8291.91±8.26109.65±10.71127.74±11.88138.93±12.79组间F值=3.876 P值=0.052F值=616.176 P值<0.001时点间F值=113.628 P值<0.001F值=15.433 P值<0.001组间·时点间F值=4.559 P值<0.001F值=18.684 P值<0.001 组别例数Cor(pg/L)T0T1T2T3ACTH(pg/L)T0T1T2T3复合组4216.66±3.6317.66±4.7119.76±4.5823.41±4.3292.59±9.6198.74±10.76121.79±12.59138.47±14.36对照组5616.85±4.2719.62±4.6922.75±4.9726.93±4.8193.84±9.25112.59±11.75141.68±14.94156.93±16.83组间F值=5.613 P值=0.003F值=43.233 P值<0.001时点间F值=137.157 P值<0.001F值=1 072.164 P值<0.001组间·时点间F值=9.357 P值=0.001F值=43.017 P值<0.001
2.4 两组喉罩拔出后Ramsay、FLACC评分比较 两组Ramsay评分和FLACC评分组间、时点间、组间和时点间交互作用比较差异有统计学意义(P<0.05),复合组喉罩拔出后30 min、喉罩拔出后60 min低于对照组,差异有统计学意义(P<0.05)。见表4。
表4 两组喉罩拔出后Ramsay、FLACC评分比较
Table 4 Comparison of Ramsay and FLACC scores after laryngeal mask removal between two groups ![]() 分)
分)
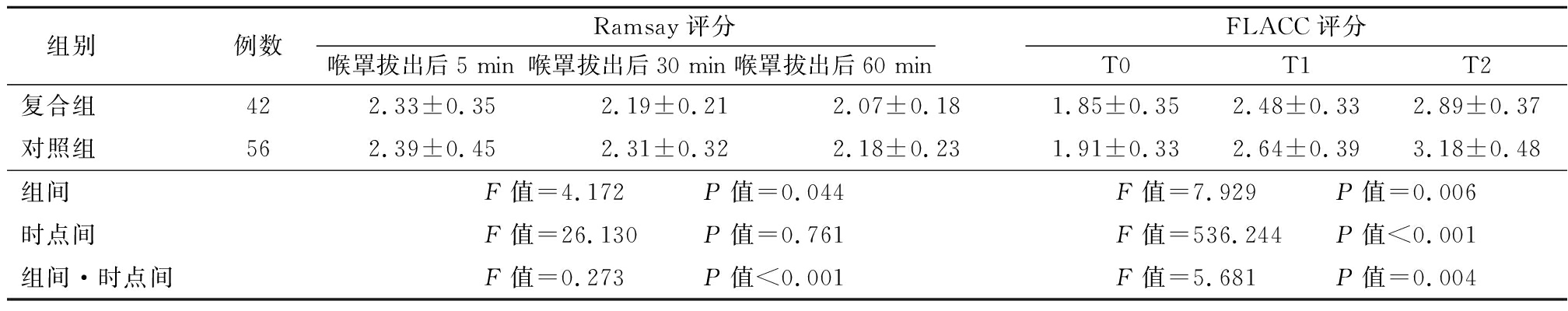
组别例数Ramsay评分喉罩拔出后5 min喉罩拔出后30 min喉罩拔出后60 minFLACC评分T0T1T2复合组422.33±0.352.19±0.212.07±0.181.85±0.352.48±0.332.89±0.37对照组562.39±0.452.31±0.322.18±0.231.91±0.332.64±0.393.18±0.48组间F值=4.172 P值=0.044F值=7.929 P值=0.006时点间F值=26.130 P值=0.761F值=536.244 P值<0.001组间·时点间F值=0.273 P值<0.001F值=5.681 P值=0.004
2.5 两组术后精神状况及并发症比较 复合组精神状态优于对照组,差异有统计学意义(P<0.05);复合组术后并发症发生率与对照组比较差异无统计学意义(P>0.05)。见表5。
表5 两组术后精神状况及并发症比较
Table 5 Comparison of postoperative mental status and complications between two groups (例数,%)
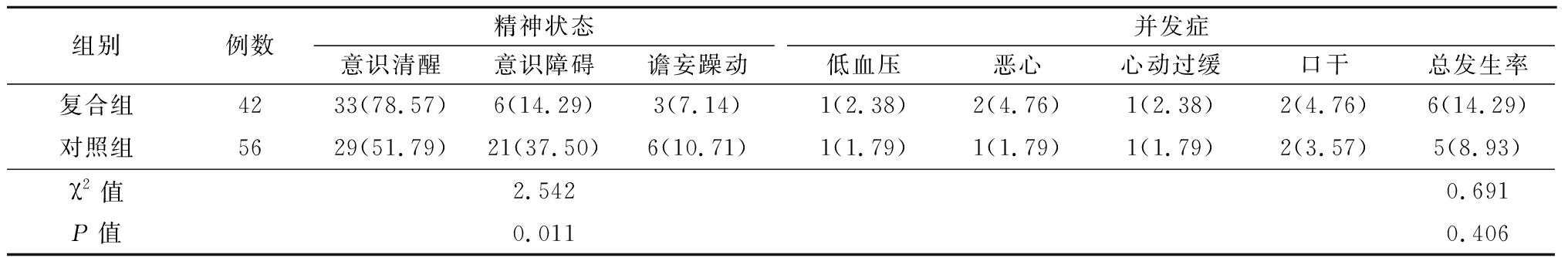
组别例数精神状态意识清醒意识障碍谵妄躁动并发症低血压恶心心动过缓口干总发生率复合组4233(78.57)6(14.29)3(7.14)1(2.38)2(4.76)1(2.38)2(4.76)6(14.29)对照组5629(51.79)21(37.50)6(10.71)1(1.79)1(1.79)1(1.79)2(3.57)5(8.93)χ2值2.5420.691P值0.0110.406
3 讨 论
小儿麻醉不同于成人麻醉,儿童身体各器官、系统均未发育成熟,极易受到麻醉药物的作用的影响,产生各种不良反应,甚至影响患儿的智力发育、体格发育,因此探讨理想的手术麻醉方案对于阑尾切除术患儿意义重大[8]。DEX是一种α受体激动剂,常用于麻醉镇痛、镇静,具有呼吸抑制小、稳定血流动力学等优点,但会延长麻醉苏醒时间,而纳美芬作为阿片受体阻断剂,临床常用于手术麻醉后的催醒药物,两者复合使用可取得良好的运用价值。
当机体受到手术刺激后,经神经传导到大脑中枢蓝斑区,激活交感神经产生活性,发出信号刺激下丘脑-垂体系统及肾上腺,分泌NE、E、Cor、ACTH等内分泌激素,机体产生兴奋、紧张等应激反应[9]。DEX能阻断损伤部位发出的疼痛信号传导,抑制蓝斑区和交感神经元突触前膜NE的释放,缓解应激反应[10]。本研究结果提示DEX能明显缓解患儿机体对麻醉药物、手术创伤的应激反应。DEX能与机体中枢蓝斑核膜上的α受体选择性的作用,从而抑制交感神经活性,发挥显著的镇静镇痛作用[11],石娇娇[12]研究显示,术前使用DEX行全身麻醉的患儿具有满意的镇静效果,可稳定血流动力学,复合组术后30 min、术后60 min的Ramsay评分、FLACC评分均明显优于对照组,DEX复合纳美芬仍具有满意的效果,提示术后使用纳美芬不影响DEX的镇静镇痛效果;复合组下床活动时间、肛门排气时间、住院时间明显低于对照组,提示DEX复合纳美芬能加快患儿康复;交感神经活性受到抑制后,大脑中枢对外界刺激的感知降低,导致患儿术后苏醒时间延长,纳美芬能与μ、κ和δ等阿片受体作用,可与阿片类麻醉药物竞争性拮抗β-内啡肽,解除呼吸抑制,促进苏醒[12]。本研究结果与其一致,复合组的清醒时间、喉罩拔出时间、自主呼吸时间短于对照组,提示使用DEX麻醉后注射纳美芬能明显的缩短患儿术后清醒时间、喉罩拔出时间、自主呼吸时间,促进患儿苏醒。
纳美芬通过与阿片受体结合,抑制炎性介质释放,减少活性氧自由基产生,减少阿片类药物对神经功能的损伤,降低对神经元的损伤,改善神经细胞的代谢,保护神经系统,从而发挥其脑保护的功能[13-14],李梦云等[15]研究显示,纳美芬用于中老年手术麻醉中能改善患者的认知功能,减少患者术后认知功能障碍的发生。内源性阿片物质能维持神经细胞正常生理功能,但过量产生后会对机体造成损伤,葛荣领[16]对重型颅脑损伤儿童使用纳美芬治疗后能有效的降低阿片类物质水平,改善神经功能,保护脑组织。本研究结果显示,复合组的术后精神状态优于对照组,术后意识较为清醒,意识障碍及谵妄躁动少于对照组,提示纳美芬有利于保护患儿神经功能,提高患者术后复苏质量。两组并发症发生率比较差异无统计学意义,提示DEX复合纳美芬具有较高的安全性。
综上所述,DEX用于阑尾切除术患儿喉罩麻醉能抑制机体对手术的应激反应,发挥满意的镇静镇痛效果,术后给予0.3 μg/kg纳美芬不影响DEX的作用同时有利于缩短患儿苏醒时间,保护神经功能,提高患儿术后复苏质量,促进患儿术后康复,具有较高的安全性。
[1] 许文妍,张马忠,左云霞.小儿麻醉近期进展[J].国际麻醉学与复苏杂志,2018,39(7):665-669,674.
[2] 杨晨,商磊,王学成.气管插管和喉罩全麻在小儿麻醉中的应用[J].现代仪器与医疗,2018,24(2):118-120.
[3] 李解,胡晓娟,王梓仲,等.右美托咪定术前滴鼻在小儿麻醉中的应用效果评价[J].中国基层医药,2019,26(3):261-263.
[4] 姜燕,魏嵘,傅月珍.盐酸纳美芬在小儿喉罩麻醉中的应用[J].上海交通大学学报(医学版),2018,38(2):192-194.
[5] Chou R,Gordon DB,de Leon-Casasola OA,et al. Management of postoperative pain:a clinical practice guideline from the american pain society,the american society of regional anesthesia and pain medicine,and the american society of anesthesiologists' committee on regional anesthesia,executive committee,and administrative council[J]. J Pain,2016,17(2):131-157.
[6] Rasheed AM,Amirah MF,Abdallah M,et al. Ramsay sedation scale and richmond agitation sedation scale:a cross-sectional study[J]. Dimens Crit Care Nurs,2019,38(2):90-95.
[7] Crellin DJ,Harrison D,Santamaria N,et al. The psychometric properties of the FLACC scale used to assess procedural pain[J]. J Pain,2018,19(8):862-872.
[8] 中国心胸血管麻醉学会日间手术麻醉分会,中华医学会麻醉分会小儿麻醉学组.小儿日间手术麻醉指南[J].中华医学杂志,2019,99(8):566-570.
[9] Li A,Yuen VM,Goulay-Dufa S,et al. Pharmacokinetic and pharmacodynamic study of intranasal and intravenous dexmedetomidine [J]. Br J Anaesth,2018,120(5):960-968.
S,et al. Pharmacokinetic and pharmacodynamic study of intranasal and intravenous dexmedetomidine [J]. Br J Anaesth,2018,120(5):960-968.
[10] 李郑琛,贾英萍,王媛,等.右美托咪定后处理对大鼠脑缺血再灌注损伤组织的保护作用[J].郑州大学学报(医学版),2019,54(3):439-442.
[11] 郑凌,朱崇军.右美托咪定麻醉对小儿血流动力学、苏醒期躁动、疼痛程度的影响[J].实用临床医药杂志,2020,24(11):62-64,67.
[12] 石娇娇.右美托咪定对腹腔镜手术全身麻醉患者血流动力学及应激反应的影响[J].中国基层医药,2020,27(3):271-275.
[13] 郑镇伟,廖晓丽,游志坚. 纳美芬在小儿全身麻醉后复苏中的应用研究[J].重庆医学,2018,47(27):3521-3523,3528.
[14] Butelman ER,Fry RS,Kimani R,et al. Neuroendocrine effects of naltrexone versus nalmefene in humans[J]. Hum Psychopharmacol,2020,35(2):e2726.
[15] 李梦云,陈超,柯剑娟,等.围手术期应用纳美芬对老年单肺通气患者术后认知功能的影响[J].山东医药,2019,59(23):50-53.
[16] 葛荣领.右美托咪定对重型颅脑损伤患儿脑功能及应激反应、炎症反应的影响[J].实用临床医药杂志,2018,22(21):16-19.